સિફિલિસ - વેનેરીયલ ચેપ, જે પ્રસારિત સમયગાળો છે આત્મીયતા. અગાઉ રોગતરીકે ઓળખાતું હતુંલ્યુસા
પેથોજેન ચેપી રોગટ્રેપોનેમા પેલીડમ નામના બેક્ટેરિયા છે. જ્યારે પેથોજેનિક સુક્ષ્મસજીવો શરીરમાં પ્રવેશ કરે છે, ત્યારે તેઓ ત્વચા, મ્યુકોસ મેમ્બ્રેન, મહત્વપૂર્ણ અવયવો, નર્વસ અને હાડપિંજર સિસ્ટમોને અસર કરે છે.
તમે યોનિમાર્ગ, મૌખિક અથવા ગુદા મૈથુન દરમિયાન સિફિલિસથી સંક્રમિત થઈ શકો છો. ચુંબન દ્વારા દર્દીઓને ચેપ લાગવો તે અસામાન્ય નથી. આ ત્યારે થાય છે જ્યારે ચેપગ્રસ્ત વ્યક્તિના હોઠ પર, મ્યુકોસ મેમ્બ્રેન પર ચાંદા હોય છે મૌખિક પોલાણ.
બાળક ગર્ભાશયમાં અથવા તે દરમિયાન સિફિલિસથી સંક્રમિત થઈ શકે છે જન્મ પ્રક્રિયા. સિફિલિસ પેથોજેન્સ સરળતાથી પ્લેસેન્ટલ અવરોધમાં પ્રવેશ કરે છે. આ મુશ્કેલ ગર્ભાવસ્થા અને ગંભીર અસાધારણતાના વિકાસનું કારણ બની શકે છે.
ચેપ દરમિયાન બાળકના શરીરમાં શું થાય છે?
જો ગર્ભાવસ્થા દરમિયાન ભાવિ માતાસિફિલિસના સેકન્ડરી સ્ટેજથી પીડાય છે, પછી બાળક પ્રારંભિક જન્મજાત સિફિલિસનું પ્રદર્શન કરી શકે છે. તેના અભિવ્યક્તિઓ બાળકના જીવનના બીજા મહિનામાં પહેલેથી જ નોંધી શકાય છે.
જન્મજાત સિફિલિસ કેન્દ્રને અસર કરે છે નર્વસ સિસ્ટમ, મહત્વપૂર્ણ અંગો, મ્યુકોસ મેમ્બ્રેન અને ત્વચામાં નોંધપાત્ર ફેરફારોનું કારણ બને છે.
જન્મજાત સિફિલિસ સ્યુડોપેરાલિસિસ સાથે મળીને થાય છે, એટલે કે, નરમ ગાંઠોલાંબા ટ્યુબ્યુલર હાડકામાં.
જ્યારે નર્વસ સિસ્ટમ પર અસર થાય છે, ત્યારે મેનિન્જાઇટિસ વિકસે છે, તેની સાથે આંચકી સિન્ડ્રોમ્સ; આંખના વિદ્યાર્થીઓવિવિધ કદ અને આકારો છે; લકવો
વિકાસ સિફિલિટિક મેનિન્જાઇટિસધીમે ધીમે થાય છે, તાપમાન ધીમે ધીમે વધે છે. જીવનના પ્રથમ દસ દિવસોમાં, બાળક અતિશય ઉત્તેજિત હોય છે અને તેને સમયાંતરે હુમલા થાય છે.
જન્મજાત સિફિલિસની સામાન્ય ગૂંચવણ, આ ડિસઓર્ડર સામાન્ય વિકાસમગજ. હાઇડ્રોસેફાલસ હાઇપરસેફેલસને કારણે વિકસે છે cerebrospinal પ્રવાહીઅને દારૂની જગ્યા સાંકડી કરવી.
આ પટલના સિફિલિટિક જખમ અને કાર્ડિયાક વેન્ટ્રિકલ્સના ઉપકલા પટલ સાથે સંકળાયેલું છે.
જન્મના ત્રણ મહિના પછી, ચેપી રોગ ઉપલા અંગોના દૂરના પેરિફેરલ લકવો સાથે હોઈ શકે છે.
ચાર વર્ષની ઉંમર સુધી બાળક અનુભવે છે ન્યુરોલોજીકલ વિકૃતિઓ, ચોક્કસ એન્ડર્ટેરિટિસનું કારણ બને છે. વેસ્ક્યુલર ઓબ્લિટરેશન અને સેરેબ્રલ ઇસ્કેમિયા.
ફોકલ અથવા સેકન્ડરી જનરલાઇઝ્ડ હુમલા સાથે સેન્ટ્રલ હેમીપેરેસીસના વારંવાર કિસ્સાઓ છે.
સિફિલિસનું વેસ્ક્યુલર સ્વરૂપ વિદ્યાર્થીઓની અલગ રીફ્લેક્સ અસ્થિરતા સાથે હોઈ શકે છે અને વિવિધ કદ, લાગણી ઉપલા પોપચાંની, સ્ટ્રેબિસમસ અને એટ્રોફી ઓપ્ટિક ચેતા.
ક્લિનિકલ કોર્સ બાળકના બૌદ્ધિક વિકાસમાં વિલંબ કરે છે.
ચાર વર્ષ પછી, જન્મજાત સિફિલિસ કોર્નિયાની બળતરા, ભુલભુલામણી બહેરાશ, નાકની કાઠી આકારની વિકૃતિ અને ડેન્ટલ ડિસ્ટ્રોફીમાં વિકસે છે.
બાર વર્ષની ઉંમરથી લકવો વધવા લાગે છે અને ન્યુરોલોજીકલ લક્ષણો ધીમે ધીમે વધે છે, એટલે કે માનસિક અને માનસિક મંદતા. માનસિક વિકાસ, વર્તન સંબંધી વિકૃતિઓ.
જો સમયસર યોગ્ય સારવાર શરૂ ન કરવામાં આવે તો, ગર્ભાવસ્થા કસુવાવડમાં સમાપ્ત થઈ શકે છે. અકાળ જન્મ, ઇન્ટ્રાઉટેરિન પેથોલોજીનો વિકાસ. સંભવ છે કે જન્મના થોડા મહિના પછી બાળક મૃત્યુ પામે છે અથવા મૃત્યુ પામે છે.
સિફિલિસ અને કિન્ડરગાર્ટન
માતા-પિતા ગમે તેટલા પ્રયત્નો કરે અને તેમના બાળકનું રક્ષણ કરે, પણ એવા રોગો છે જે ટાળી શકાતા નથી. આ ખાસ કરીને "સામૂહિક" રોગો માટે સાચું છે.
બાલમંદિરમાં બાળક મોટાભાગની બીમારીઓ ઉપાડે છે, કારણ કે બાળકો સામાન્ય વ્યક્તિગત સ્વચ્છતા વસ્તુઓનો ઉપયોગ કરે છે, જેમ કે શૌચાલય, પથારી, વાનગીઓ વગેરે. ચેપ ધરાવતું બાળક તેને સરળતાથી અન્ય કિન્ડરગાર્ટન વિદ્યાર્થીને આપી શકે છે.
તે શરમજનક છે કે આપણા સમયમાં, તબીબી કામદારોબાલમંદિરના ઓર્ડર અને સ્વચ્છતાની કાળજીપૂર્વક દેખરેખ રાખવા કરતાં નિરીક્ષણ કમિશનને પૈસા ચૂકવવાનું સરળ છે.
આ તમારા બાળકને કિન્ડરગાર્ટનમાં ન મોકલવાનું કારણ નથી, તમારે ફક્ત કાળજી લેવાની જરૂર છે વધારાનું માપસુરક્ષા
જો સિફિલિસથી પીડિત માતાપિતા યોગ્ય સારવાર લઈ રહ્યા હોય તો તેમના બાળકને મોકલો કિન્ડરગાર્ટન ik, તો પછી તેઓએ આ વિશે પૂર્વશાળા સંસ્થાના સંચાલનને ચોક્કસપણે ચેતવણી આપવી જોઈએ.
માતા-પિતાએ બાળક સ્વસ્થ છે અને તેની સારવાર ચાલી રહી છે તે દર્શાવતું પ્રમાણપત્ર આપવું આવશ્યક છે.
જો, તબીબી તપાસ દરમિયાન, કર્મચારીઓમાંથી એકને ચેપી રોગ હોવાનું નિદાન થાય છે, તો ડોકટરોએ બાકીના કર્મચારીઓ અને તમામ બાળકોની તપાસ કરવી આવશ્યક છે. આ કિસ્સામાં, બીમાર શિક્ષકને કામ પરથી દૂર કરવામાં આવે છે.
જ્યાં સુધી ડોકટરો તમામ બાળકોની તપાસ નહીં કરે ત્યાં સુધી કિન્ડરગાર્ટન ક્વોરેન્ટાઇન માટે બંધ રહેશે.
બાળકોમાં ચેપી રોગના લક્ષણો
 સિફિલિસ ઘણા તબક્કામાં વિકસે છે અને તેના લક્ષણો આના પર નિર્ભર છે. IN તબીબી પ્રેક્ટિસ, ઘણી વાર એવી પરિસ્થિતિઓ હોય છે જ્યારે સગર્ભા સ્ત્રી તેના શરીરમાં ચેપના વિકાસથી અજાણ હોય છે, અને તે તેના અજાત બાળકને પસાર કરે છે.
સિફિલિસ ઘણા તબક્કામાં વિકસે છે અને તેના લક્ષણો આના પર નિર્ભર છે. IN તબીબી પ્રેક્ટિસ, ઘણી વાર એવી પરિસ્થિતિઓ હોય છે જ્યારે સગર્ભા સ્ત્રી તેના શરીરમાં ચેપના વિકાસથી અજાણ હોય છે, અને તે તેના અજાત બાળકને પસાર કરે છે.
જ્યારે કોઈ સ્ત્રી બાળકનું આયોજન કરે છે, ત્યારે તેણીએ તેના શરીરની કાળજીપૂર્વક દેખરેખ રાખવી જોઈએ. ત્વચા અથવા મ્યુકોસ મેમ્બ્રેન પર અલ્સરના દેખાવ દ્વારા તેણીને ચેતવણી આપવી જોઈએ.
ચેપના એક મહિના પછી અલ્સર દેખાવાનું શરૂ થાય છે. એક સ્ત્રી તેના મોં અથવા યોનિમાર્ગમાં ચાંદાની રચનાને ધ્યાન આપી શકતી નથી. જો સારવાર શરૂ ન કરવામાં આવે તો, લક્ષણો અદૃશ્ય થઈ શકે છે, પરંતુ આ સમયે, સિફિલિસ પેથોજેન્સ ગુણાકાર કરવાનું ચાલુ રાખે છે અને રુધિરાભિસરણ તંત્રને કારણે સમગ્ર શરીરમાં ફેલાય છે.
સિફિલિસના પ્રથમ લક્ષણો વિસ્તૃત લસિકા ગાંઠો, દેખાવ છે ત્વચા પર ફોલ્લીઓહથેળીઓ, પગ પર.
ગર્ભાવસ્થા દરમિયાન, આવા લક્ષણો કોઈપણ મહિનામાં થઈ શકે છે. આને કારણે, ઇન્ટ્રાઉટેરિન ચેપનું જોખમ વધે છે.
બાળકના જન્મ પછી, નિષ્ણાતો દ્વારા તેની તપાસ કરવામાં આવે છે. જો ત્વચા પર ફોલ્લીઓ હોય, જનનાંગો પર અને ગુદાની આસપાસ ત્વચાને નુકસાન થાય, અનુનાસિક સ્રાવ, વિસ્તૃત લસિકા ગાંઠો, ન્યુમોનિયા અને એનિમિયા હોય, તો આ બાળકોમાં સિફિલિસના પ્રથમ લક્ષણો છે.
બાળકોમાં સિફિલિસ કેવી રીતે પ્રગટ થાય છે? બાળકોમાં સિફિલિસ, પુખ્ત વયના લોકોની જેમ, વિના થઈ શકે છે સ્પષ્ટ લક્ષણો, પરંતુ બે કે ત્રણ મહિના પછી, બાળકોમાં સિફિલિસના ચિહ્નો ચોક્કસપણે દેખાશે.
થોડા વર્ષો પછી, સિફિલિસ તરીકે દેખાઈ શકે છે ન્યુરોલોજીકલ રોગ, હાડકા અને દાંતની વિકૃતિ. બાળક બહેરું અથવા અંધ બની શકે છે. તેથી, રોગનું નિદાન કરવું ખૂબ જ મહત્વપૂર્ણ છે વહેલુંવિકાસ
બાળપણમાં સિફિલિસનું નિદાન
સિફિલિસનું નિદાન લાક્ષણિકતા ત્વચાના ફોલ્લીઓ પર આધારિત હોવું જોઈએ અને આંતરિક સ્થિતિ બાળકનું શરીર. સૌ પ્રથમ, ડૉક્ટર રોગચાળાના ઇતિહાસનું સંચાલન કરે છે, જે પરિવારમાં સિફિલિસના દર્દીઓની હાજરી સૂચવે છે. અને અલબત્ત, પ્રયોગશાળા પરીક્ષણો હાથ ધરવામાં આવે છે.
બેક્ટેરિયોસ્કોપિક અને સેરોલોજીકલ અભ્યાસનો ઉપયોગ કરીને પ્રયોગશાળા નિદાન હાથ ધરવામાં આવે છે.
બાળકના શરીરને શ્રેષ્ઠ રીતે પ્રભાવિત કરવા માટે, ડોકટરો ડાર્ક-ફીલ્ડ અને ફેઝ-કોન્ટ્રાસ્ટ માઇક્રોસ્કોપી કરે છે.
હિસ્ટોલોજીકલ તૈયારીઓ તૈયાર કરવામાં આવે છે જે ચાંદીથી ગર્ભિત હોય છે. પરીક્ષા માટે, ચેન્ક્રેનો એક અલગ ભાગ, પંક્ટેટ લેવામાં આવે છે લસિકા ગાંઠઅને રોઝોલા વગેરેને ચીરી નાખવું.
સેરોલોજિકલ પ્રતિક્રિયા એ સિફિલિસ પેથોજેનના પ્રયોગશાળા સંશોધનની મુખ્ય પદ્ધતિ છે. નિદાન ઉપરાંત, તેનો ઉપયોગ સારવારની અસરકારકતાનું મૂલ્યાંકન કરવા અને હીલિંગ પ્રક્રિયાનું નિરીક્ષણ કરવા માટે થાય છે.
સેરોલોજીકલ પ્રતિક્રિયાના બે પ્રકાર છે:
- ટ્રેપોનેમા પેલિડમની ભાગીદારી વિના બિન-વિશિષ્ટ હાથ ધરવામાં આવે છે. નિદાન વાસરમેન પ્રતિક્રિયા દ્વારા કરવામાં આવે છે (સિફિલિસનું સ્પષ્ટ નિદાન) અને પ્રયોગશાળા પરીક્ષણ વેનેરીલ રોગ. આ માટે તેઓ લે છે જૈવિક સામગ્રીઅને તેને કાચની સ્લાઈડ પર મૂકો, તેમાં કાર્ડિયોલિપિન-લેસીથિન-કોલેસ્ટ્રોલ એઆર ઉમેરીને હકારાત્મક પ્રતિક્રિયા પ્રાથમિક તબક્કામાં અને ગૌણ તબક્કા દરમિયાન, ત્રીજા તબક્કામાં, પરિણામ નકારાત્મક હોઈ શકે છે.
- ચોક્કસ. ટ્રેપોનેમા પેલિડમ માટે સ્થિર પ્રતિક્રિયા અને ઇમ્યુનોફ્લોરેસેન્સ પ્રતિક્રિયા હાથ ધરવામાં આવે છે. પ્રાથમિક સેરોનેગેટિવ સમયગાળાના મોટાભાગના કિસ્સાઓમાં પરિણામો હકારાત્મક હોઈ શકે છે.
બાળકોમાં સિફિલિસની સારવાર
જો બાળક સિફિલિસના કોઈપણ ચિહ્નો વિના જન્મે છે, પરંતુ માતા ચેપગ્રસ્ત છે, તો સારવાર હજુ પણ હાથ ધરવામાં આવે છે. આવા બાળકોને લાંબા સમય સુધી જોવામાં આવે છે.
ડોકટરો નિયમિતપણે સેરોલોજિકલ પરીક્ષણ માટે નમૂનાઓ લે છે. આવા કિસ્સાઓમાં, બાળકોમાં સિફિલિસને સૂચવ્યા મુજબ ગણવામાં આવે છે.
અગાઉ, બાળપણમાં સિફિલિસની સારવાર માટે સાલ્વરસન અને પારોનો ઉપયોગ થતો હતો. નવજાત શિશુઓ માટે નોવારસેનોલ 1 કિલો દીઠ 20 મિલિગ્રામ સૂચવવામાં આવ્યું હતું કૂલ વજન. બે થી ચાર વર્ષની વયના બાળકો માટે - કુલ વજનના 1 કિગ્રા દીઠ 10 મિલિગ્રામ, અને મોટા બાળકો માટે 15 મિલિગ્રામ.
નવજાત શિશુઓ માટે 10 મિલિગ્રામ પ્રતિ કિલો વજનની માત્રા યોગ્ય ગણાશે અને જો નવજાત શિશુ નબળું પડી ગયું હોય તો 5 મિલિગ્રામ પણ. નોવારસેનોલ નસમાં આપવામાં આવે છે, તે ગરમ જંતુરહિત ખારામાં પાતળું હોવું જોઈએ.
Miarsenol, જે નોવારસેનોલની જેમ જ સંચાલિત થાય છે, તેની હકારાત્મક અસર છે. ડોઝ સમાન છે.
દવામાં, સોવરસેનનો ઉપયોગ એક વર્ષથી ઓછી ઉંમરના બાળકો માટે 2.5 મિલિગ્રામ, ત્રણ વર્ષથી ઓછી ઉંમરના બાળકો માટે 5 મિલિગ્રામ અને ત્રણ વર્ષથી વધુ ઉંમરના બાળકો માટે 10-20 મિલિગ્રામની માત્રા સાથે થાય છે.
ડોકટરો શિશુઓ માટે 3 મિલિગ્રામની માત્રા સાથે ઓસરસોલ લખી શકે છે, એક વર્ષ પછી - 6 મિલિગ્રામ, બે વર્ષ પછી - 15 મિલિગ્રામ. દવાદિવસમાં ત્રણ વખત લેવામાં આવે છે.
સૌપ્રથમ, બાળકને નોવારસેનોલ અથવા મિઅરસેનોલ ઇન્જેક્શન દ્વારા આપવામાં આવે છે, અને 30 મિનિટ પછી બાયોક્વિનોલ અથવા મર્ક્યુરીનું ઇન્જેક્શન આપવામાં આવે છે. ડોઝ અડધાથી ઘટાડવામાં આવે છે. આ ઉપચાર પદ્ધતિ દર 6 દિવસમાં એકવાર હાથ ધરવામાં આવે છે.
જો બાળકને અંતમાં સિફિલિસનું નિદાન થાય છે, તો ડોકટરો દિવસમાં ત્રણ વખત 5% પોટેશિયમ આયોડાઇડ 10 મિલિગ્રામ સૂચવે છે. સારવારનો કોર્સ પીરિયડ્સમાં કરવામાં આવે છે. બાળકને આવા ઓછામાં ઓછા છ સમયગાળામાંથી પસાર થવું જોઈએ.
જો ડોકટરો મોટા ડોઝ સૂચવે છે, તો સારવાર ત્રણ મહિના સુધી ચાલે છે. આ સમય દરમિયાન, બાળકને કેલોમેલ અને નિયોસાલ્વરસન ઇન્જેક્શન, દરેકમાંથી 12 લેવા જોઈએ.
જો, પુનરાવર્તિત વાસરમેન પ્રતિક્રિયા સાથે, પરિણામો હકારાત્મક છે, તો પછી બાળક સારવારના વધારાના કોર્સમાંથી પસાર થાય છે.
આજે, સિફિલિસનું નિદાન થયેલ નવજાત શિશુની સારવાર માટે પેનિસિલિનનો ઉપયોગ મોટી સફળતા સાથે થાય છે. ઈન્જેક્શન દર પાંચ કલાકે આપવામાં આવે છે. સારવાર ન્યૂનતમ ડોઝથી શરૂ થાય છે અને ધીમે ધીમે તેમાં વધારો થાય છે.
સારવારનો કોર્સ બે અઠવાડિયા સુધી ચાલે છે, પછી વિરામ છે અને કોર્સ પુનરાવર્તન કરો. સામાન્ય રીતે, આવા ત્રણ અભ્યાસક્રમો હોવા જોઈએ. આ પછી, બાળકને સંયુક્ત સારવાર મળે છે.
ચેપી રોગ નિવારણ
 ત્યાં કોઈ ચોક્કસ ઇમ્યુનોપ્રોફિલેક્સિસ નથી, તેથી બિન-વિશિષ્ટ નિવારક પગલાં પર ધ્યાન આપવું યોગ્ય છે.
ત્યાં કોઈ ચોક્કસ ઇમ્યુનોપ્રોફિલેક્સિસ નથી, તેથી બિન-વિશિષ્ટ નિવારક પગલાં પર ધ્યાન આપવું યોગ્ય છે.
હસ્તગત સિફિલિસને રોકવા માટે, તબીબી અને બાળ સંભાળ સંસ્થાઓ અને ખાદ્ય ફેક્ટરીઓમાં કામ કરતા લોકોની નિયમિત નિવારક પરીક્ષાઓનો ઉપયોગ કરવામાં આવે છે.
શાળાઓ અને સંસ્થાઓમાં, શિક્ષકોએ આરોગ્ય શિક્ષણ કાર્ય હાથ ધરવું જોઈએ અને કિશોરોને વ્યક્તિગત સ્વચ્છતા અને જાતીય સાક્ષરતાના મૂળભૂત નિયમો શીખવવા જોઈએ અને વ્યક્તિગત નિવારણનું આયોજન કરવું જોઈએ.
જન્મજાત સિફિલિસને રોકવા માટે, ગર્ભાવસ્થા દરમિયાન સ્ત્રીએ જન્મ પહેલાંના ક્લિનિકમાં તબીબી તપાસ કરાવવી જોઈએ. સગર્ભા સ્ત્રી પ્રથમ અને ત્રીજા ત્રિમાસિકમાં ડબલ સેરોલોજીકલ નિયંત્રણમાંથી પસાર થાય છે.
જ્યારે સિફિલિસનું નિદાન કરતી સ્ત્રી બાળકને જન્મ આપે છે, ત્યારે ડોકટરો જીવનના પ્રથમ વર્ષ દરમિયાન બાળકની દેખરેખ રાખે છે. આગામી અવલોકન 16 વર્ષની ઉંમરે હાથ ધરવામાં આવે છે.
જો સિફિલિસ હસ્તગત કરવામાં આવે છે અને તેનું વહેલું નિદાન કરવામાં આવે છે, તો પછી ડોકટરો અનુકૂળ પૂર્વસૂચન આપે છે, પરંતુ જન્મજાત સિફિલિસનું પરિણામ ઓછું અનુકૂળ હોય છે.
બાળકોમાં જન્મજાત સિફિલિસ ચેપગ્રસ્ત માતાના બાળકના પ્રિનેટલ ચેપ દરમિયાન દેખાય છે. રોગનું કારક એજન્ટ છે ટ્રેપોનેમા પેલિડમપ્લેસેન્ટાની દિવાલોમાં પ્રવેશ કરે છે. અસ્તિત્વમાં છે વિવિધ આકારોરોગો - ગર્ભ સિફિલિસ, પ્રારંભિક સિફિલિસ બાળપણ, રોગનું મોડું સ્વરૂપ.
2015 માં રશિયન ફેડરેશનમાં રોગનો વ્યાપ છે: લગભગ 80% જન્મજાત સિફિલિસ અને રોગના 5% ક્લાસિક કેસો. તે જ સમયે, રશિયન ફેડરેશનમાં, 53% રોગ ગર્ભાશયમાં ફેલાય છે. રશિયન ફેડરેશનમાં રોગચાળાના સંકટ દરમિયાન, રોગની પ્રગતિ રશિયન ફેડરેશનની 100,000 વસ્તી દીઠ 300 કેસ હતી. આ રોગ સ્ત્રીઓ કરતાં પુરુષોમાં વધુ જોવા મળે છે.
રોગના પ્રસારણનો માર્ગ જાતીય સંપર્ક છે, ગર્ભાશયમાં, ઘરની વસ્તુઓ (ઘરગથ્થુ) ની સપાટીઓ દ્વારા.
સૌથી મોટો ભયજન્મજાત સિફિલિસ બાળકોમાં થાય છે, જે દરમિયાન પ્લેસેન્ટામાં પ્રવેશ કરીને માતાથી ગર્ભમાં ખતરનાક રોગકારક જીવાણુ ફેલાય છે. રોગનું નિદાન વિવિધ રીતે હાથ ધરવામાં આવે છે વય શ્રેણીઓ, આ પસંદગી સમજાવે છે વિવિધ પ્રકારોબીમારી.
બાળકોમાં પ્રારંભિક સિફિલિસ નીચેના પ્રકારોમાં વહેંચાયેલું છે:
- રોગનું ઇન્ટ્રાઉટેરિન સ્વરૂપ ઇન્ટ્રાઉટેરિન ચેપના તબક્કે પોતાને મેનીફેસ્ટ કરે છે. જો આ સ્થિતિ ગર્ભાવસ્થાના 5 મા મહિનામાં થાય છે, તો ઘણીવાર અકાળ ગર્ભાવસ્થા શરૂ થાય છે. મજૂર પ્રવૃત્તિ. બાળક ઘણીવાર જીવતો ન જન્મે છે, તેનું શરીર સૂજી ગયેલું હોય છે, તેની ચામડી લચી પડે છે અને પેથોલોજીકલ જખમ ઘણામાં નોંધવામાં આવે છે. આંતરિક અવયવો.
- શિશુઓમાં રોગ. જો ગર્ભાવસ્થા દરમિયાન માતાને ટ્રેપોનેમા પેલિડમનો ચેપ લાગે છે, પાછળથી, બાળકમાં મુખ્ય ચિહ્નો તેના જન્મ પછી નોંધવામાં આવે છે. બાળકોમાં સિફિલિસનું નિદાન ક્યારે થાય છે? બાળપણજ્યારે બાળક ત્રણ મહિનાનું હોય ત્યારે પરીક્ષણો લોહીના પ્રવાહીમાં તેની હાજરી દર્શાવે છે.
- પ્રારંભિક બાળપણમાં માંદગી. આ ફોર્મનું નિદાન થાય છે જો તે બાળકની એક થી 4 વર્ષની ઉંમર સુધી નક્કી કરવામાં આવે છે.
જન્મજાત ઉત્પત્તિના અંતમાં સિફિલિસ જેવી વિભાવનાઓ પણ છે, તે આમાં પોતાને પ્રગટ કરે છે તરુણાવસ્થા, ઉલ્લેખિત ઉંમર સુધી રોગનો કોઈ અભિવ્યક્તિ નથી. આ ઉંમરે, રોગ ખતરનાક બળ સાથે ભડકે છે, અને તે નક્કી કરવામાં આવે છે કે માં પ્રારંભિક બાળપણરોગનું નિદાન થયું ન હતું અથવા તેની સારવાર પૂરતી સફળ ન હતી અને આ ક્ષણવિકાસ કર્યો છે ખતરનાક પરિણામોબાળક પાસે છે.
કારણો
પેથોજેન પ્લેસેન્ટાની દિવાલોમાં પ્રવેશ કરે છે, ગર્ભને ચેપ લગાડે છે. ચેપગ્રસ્ત માતાથી બાળકમાં ટ્રાન્સમિશન થાય છે; જાતીય સંભોગ દરમિયાન પુરુષના શુક્રાણુમાંથી ચેપનું પ્રસારણ સાબિત થયું નથી. નીચેના બાળકો જોખમમાં છે:
- જો ઇંડાના ફળદ્રુપતા પહેલા સ્ત્રીને ચેપ લાગ્યો હોય;
- જો ગર્ભાવસ્થાના કોઈપણ તબક્કે રોગનું નિદાન થાય છે;
- જો બાળકની માતા ગૌણ સાથે બીમાર હોય અથવા જન્મજાત સ્વરૂપબીમારી.
રોગના સક્રિય તબક્કા દરમિયાન પેથોજેન ગર્ભમાં પ્રસારિત થાય છે. જે મહિલાઓ આ રોગમાંથી સ્વસ્થ થઈ ગઈ છે, તેમાં આ ખતરો ઓછો થાય છે. જો કોઈ સ્ત્રી બીમાર હોય, તો રોગના પુનરાવર્તનને રોકવા માટે ડૉક્ટરની દેખરેખ હેઠળ ગર્ભાવસ્થા આયોજન હાથ ધરવામાં આવે છે, જ્યારે નિદાનના ચોક્કસ સમયગાળા દરમિયાન એન્ટિબોડીઝ લોહીમાં રહે છે; રક્ત પરીક્ષણ હાજરી દર્શાવે છે.
જો બાળકના પિતા એવા પુરુષમાં સિફિલિસનું નિદાન થયું હોય, તો લોહીમાં ટ્રેપોનેમા પેલિડમની હાજરી માટે સ્ત્રીને નિયમિતપણે ફરીથી પરીક્ષણ કરાવવું જોઈએ.
ઘટનામાં કે સ્ત્રીને બીમારી હોવાનું નિદાન થયું છે ક્રોનિક ઈટીઓલોજી, પરંતુ તે જ સમયે સતત સારવાર હેઠળ, ત્યાં જન્મ આપવાની તક છે તંદુરસ્ત બાળક. તેથી, રક્ત પરીક્ષણ કરાવવું મહત્વપૂર્ણ છે, જે ગર્ભાવસ્થા દરમિયાન સતત લેવામાં આવે છે, ગર્ભાશયમાં બાળકની સ્થિતિનું સતત નિરીક્ષણ કરવું મહત્વપૂર્ણ છે, અને બાળકના જન્મ પછી, તેની હાજરી માટે પરીક્ષણ કરવું મહત્વપૂર્ણ છે. રોગનું કારણભૂત એજન્ટ.
જો પેથોજેનની હાજરી માટેનું પરીક્ષણ સકારાત્મક છે, તો ખતરનાક ચેપની પ્રગતિને રોકવા માટે સમયસર સારવારના પગલાં અમલમાં મૂકવું મહત્વપૂર્ણ છે. છુપાયેલા પ્રકારનો રોગ અને ખતરનાક આરોગ્ય પરિણામોને રોકવા માટે, લક્ષણો જાણવું મહત્વપૂર્ણ છે અને ક્લિનિકલ ચિત્ર. પુરૂષોમાંથી ગર્ભમાં ચેપના પ્રસારણના કોઈ વૈજ્ઞાનિક રીતે સાબિત પુરાવા નથી, તેથી જન્મજાત સિફિલિસ બાળકમાં ત્યારે જ જોવા મળે છે જ્યારે માતામાંથી સંક્રમિત થાય છે.
લક્ષણો
ચિહ્નો અને લક્ષણો તે કયા તબક્કામાં છે અને કયા સ્વરૂપને ઓળખવામાં આવે છે તેના પર આધાર રાખે છે. જન્મજાત સિફિલિસ અને તેના મુખ્ય લક્ષણો આના જેવા દેખાય છે:
- જો નિદાન હકારાત્મક છે, તો ગર્ભ મોટો છે;
- શરીરનું વજન નાનું છે;
- શરીર પર બાહ્ય ત્વચાની ઢીલાપણું છે;
- રોગનું અભિવ્યક્તિ એ પેટની પોલાણના આંતરિક અવયવોના કદમાં વધારો છે;
- કિડનીના અવિકસિતતા નોંધવામાં આવે છે;
- પેટની સપાટી અલ્સરથી ઢંકાયેલી છે;
- નિદાન દરમિયાન, તેઓ જોવા મળે છે પેથોલોજીકલ ફેરફારોસેરેબ્રલ કોર્ટેક્સ અને સેન્ટ્રલ નર્વસ સિસ્ટમના તંતુઓમાં.
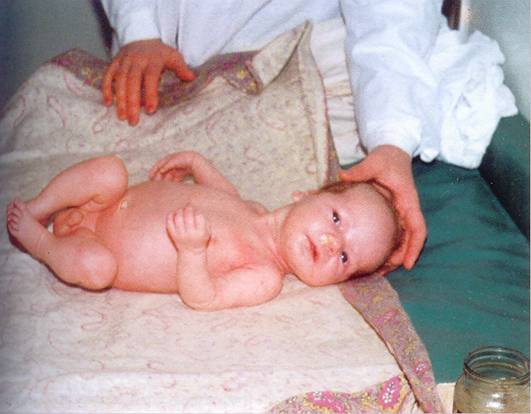
શિશુઓમાં રોગના અન્ય લક્ષણો અને ચિહ્નો છે:
- ચહેરો બધી કરચલીવાળી છે, ત્વચા ખૂબ શુષ્ક છે;
- માથાનું કદ ધોરણ કરતાં વધી જાય છે, ટ્યુબરકલ્સનો દેખાવ આગળના ભાગ પર નોંધવામાં આવે છે, શિરાયુક્ત અને વેસ્ક્યુલર નેટવર્ક, seborrheic crusts હાજરી વારંવાર નોંધવામાં આવે છે;
- ચહેરો વય ફોલ્લીઓ સાથે આવરી લેવામાં આવે છે;
- નાકના પુલનો વિસ્તાર ડૂબી જાય છે;
- ત્વચા નિસ્તેજ, સાયનોટિક અને ઝોલ બની જાય છે;
- ઉપલા ભાગની અકુદરતી બ્લુનેસ છે અને નીચલા અંગો, તેઓ ખૂબ પાતળા છે;
- નવજાત બધા સમય રડે છે, તરંગી છે, ખૂબ બેચેની વર્તે છે, તેની ઊંઘ અને ભૂખ વ્યગ્ર છે;
- જો નિદાન હકારાત્મક છે, તો બાળક નબળી રીતે વિકાસ પામે છે અને વજન વધે છે;
- જેવા ચિહ્નો તીવ્ર વહેતું નાક, શ્વાસ લેવામાં મુશ્કેલી, જે ચૂસવામાં અવરોધ બની જાય છે, ઝાડા દેખાય છે, ખોરાકની પ્રક્રિયા થતી નથી;
- જન્મજાત સિફિલિસ ડિસ્ટ્રોફી દ્વારા પોતાને અનુભવે છે, જેમાં કોઈ સબક્યુટેનીયસ ફેટી પેશી નથી;
- સમય જતાં, બાળક બેડસોર્સ વિકસાવે છે જે સારવારથી મટાડતા નથી; તે સડી જાય છે અને ચેપ લાગે છે;
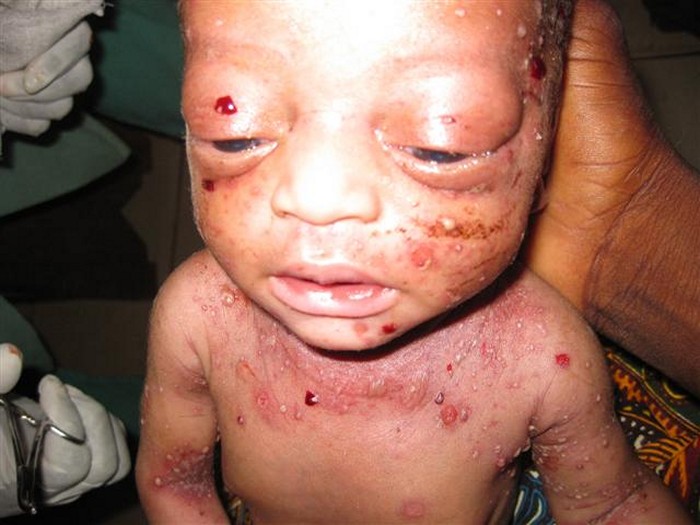
- શરીર પર, જન્મજાત સિફિલિસ પોતાને ફોલ્લા રચનાઓ તરીકે મેનીફેસ્ટ કરે છે, સમાવિષ્ટો પ્યુર્યુલન્ટ છે;
- ફોલ્લાઓની રચનાઓ આખરે એકબીજા સાથે ભળી જાય છે, એક મોટો ઘા બનાવે છે;
- કોમ્પેક્શન ઘણીવાર જોવા મળે છે ત્વચાકેટલાક સ્થળોએ, ત્વચા પર પોપડાઓ રચાય છે;
- ખોરાકની પ્રક્રિયામાં ઝાડા અથવા તકલીફ, ખોરાકનું અપચો એ હકીકત તરફ દોરી જાય છે કે બાળક પાતળું છે;
- જો ટેસ્ટ પોઝિટિવ આવે, તો બાળક પીડાય છે erysipelas, રાહ પર લાલ ફોલ્લીઓ દેખાય છે;
- જો એન્ટિબોડીઝ મળી આવે અને ટેસ્ટ પોઝિટિવ આવે, તો વાળ ખરવા જેવા લક્ષણો દેખાય છે વાળમાથા પર, eyelashes, eyebrows;
- જન્મજાત સિફિલિસ પોતાને અસ્થિ ઉપકરણના પેથોલોજીકલ જખમ તરીકે પ્રગટ કરે છે, જે સાંધાના લકવો તરફ દોરી જાય છે;
- મોટેભાગે, જન્મજાત સિફિલિસ એકમાત્ર લક્ષણ દ્વારા પ્રગટ થાય છે - ફંડસનું પિગમેન્ટેશન, જે રોગના વિકાસ પછી, દ્રષ્ટિ અને કેરાટાઇટિસની ખોટ તરફ દોરી જાય છે.
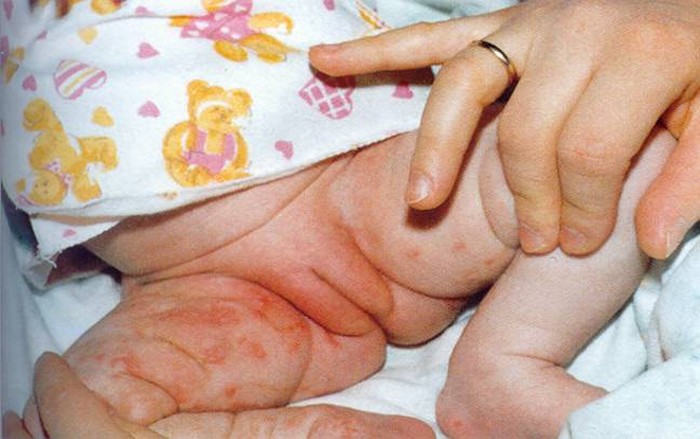
લક્ષણો મોડું ફોર્મજન્મજાત રોગ:
- વિશ્વસનીય સંકેતો છે બળતરા પ્રક્રિયાઆંખોના કોર્નિયા પર, તેની સાથે મ્યુકોસ મેમ્બ્રેનની ગંદકી, સતત અસ્થિભંગ, દ્રષ્ટિની નબળી ગુણવત્તા, રોગના વિકાસ પછી એટ્રોફીની નોંધ લેવામાં આવે છે. ઓપ્ટિક ચેતા, પ્રગતિ પછી, દ્રષ્ટિ અદૃશ્ય થઈ જાય છે;
- ઝાડા, જઠરાંત્રિય માર્ગમાં વિક્ષેપ;
- ડેન્ટિશન ડિસ્ટ્રોફી જેવા પરિણામો વારંવાર દેખાય છે;
- બહેરાશ જેવા પરિણામો છે, જે મૂંગાપણું અથવા વાણી ઉપકરણમાં મુશ્કેલીઓ સાથે છે.
જો સમયસર સારવાર હાથ ધરવામાં ન આવે તો, બાળક પાછળથી રોગકારક વાહક બનશે. ખતરનાક રોગ, તેની આસપાસના પુરુષો અને સ્ત્રીઓને ચેપ લગાડે છે.
ડાયગ્નોસ્ટિક્સ
સગર્ભાવસ્થા દરમિયાન કોઈપણ તબક્કે આ રોગ શોધી શકાય છે, તેથી વિકાસના તમામ તબક્કે ગર્ભની કાળજીપૂર્વક પ્રિનેટલ સ્ક્રીનીંગ હાથ ધરવામાં આવે છે. નીચેની પરીક્ષાઓ હાથ ધરવામાં આવે છે:
- એક્સ-રે, જે સંયુક્ત અથવા અસ્થિ ઉપકરણના વિકાસમાં ઉલ્લંઘન નક્કી કરે છે;
- રક્ત પ્રવાહીમાં એન્ટિજેનનો પરિચય અને તેના માટે શરીરની પ્રતિક્રિયા નક્કી કરવી;
- પેથોજેનના અભિવ્યક્તિઓ માટે શરીરની પ્રતિક્રિયા;
- સેરેબ્રોસ્પાઇનલ પ્રવાહીની સામગ્રીનો અભ્યાસ.
જન્મ પછી, બાળક ન્યુરોલોજીસ્ટ, બાળરોગ, નેત્ર ચિકિત્સક, ઇએનટી નિષ્ણાત જેવા ડોકટરો દ્વારા ફરજિયાત પરીક્ષાઓમાંથી પસાર થાય છે. જો શરીરમાં એન્ટિબોડીઝ મળી આવે, તો બાળકોમાં સારવાર માટે સમયસર પગલાં લેવામાં આવે છે. જ્યારે ઉપચાર સમયસર શરૂ થાય છે, ત્યારે જન્મજાત સિફિલિસ માટે અનુકૂળ પૂર્વસૂચન હોય છે; એન્ટિબોડીઝ લાંબા સમય સુધી લોહીના પ્રવાહીમાં રહે છે.
કેવી રીતે સારવાર કરવી
જો શરીરમાં વહેલા મળી આવે, તો રોગની સારવાર માટેના પગલાં પ્રદાન કરે છે હકારાત્મક પરિણામો. મોડા નિદાનના કિસ્સામાં, છુપાયેલ સ્વરૂપ(જો એન્ટિબોડીઝ મળી આવે છે), તો તેના સ્વાસ્થ્ય અને બાળકના જીવન માટે પણ ખતરનાક પરિણામો આવે છે. સારવારના પગલાંમાં શામેલ છે:
- વિટામિન સંકુલ લેવું;
- પેનિસિલિનના ઇન્ટ્રામસ્ક્યુલર ઇન્જેક્શન અને એન્ટીબેક્ટેરિયલ દવાઓજૂથમાંથી (જો શરીરમાં એન્ટિબોડીઝ નોંધવામાં આવે છે);
- બાળક 6 મહિના સુધી પહોંચ્યા પછી, બિસ્મથની તૈયારીઓનું સંચાલન કરવામાં આવે છે;
- જો દવા પેનિસેલિન પ્રત્યે નકારાત્મક પ્રતિક્રિયા હોય અને વહીવટ પછીના પરિણામો (ઝાડા અથવા ફોલ્લીઓ), તો અલગ શ્રેણીના એન્ટિબાયોટિક્સ સૂચવવામાં આવે છે;
- સારવારની દવાઓ કરોડરજ્જુ દ્વારા ઇન્ટ્રામસ્ક્યુલર રીતે સંચાલિત થાય છે.
- બાયોજેનિક ઉત્તેજકો રજૂ કરવામાં આવે છે.
સારવાર દરમિયાન બાળકની સંભાળ નિયમિત હોય છે સ્વચ્છતા પ્રક્રિયાઓ, સતત કાળજીબાળકની ત્વચા માટે. સ્તનપાન ચાલુ રાખવું, પર્યાપ્ત પોષણ મેળવવું, બાળકની સ્થિતિનું સતત નિરીક્ષણ કરવું અને સમયસર ડોકટરોની મુલાકાત લેવી મહત્વપૂર્ણ છે. રિલેપ્સ પછીના પરિણામોને સમયસર ઓળખવા જોઈએ.
વિદેશી લેખકો અનુસાર, બાળપણમાં સિફિલિસની આવર્તન હજુ પણ 2-4% છે.પાછળ છેલ્લા દાયકાઓબાળકોમાં જન્મજાત સિફિલિસ અને સગર્ભા સ્ત્રીઓમાં સિફિલિસમાં ઘટાડો થયો છે.
મોટાભાગના કિસ્સાઓમાં, બીમાર માતા ગર્ભમાં સિફિલિસનું પ્રસારણ કરે છે, જ્યારે પિતાનો પ્રભાવ મુખ્યત્વે માતાને ચેપ લગાડવામાં પ્રતિબિંબિત થાય છે, અને ટ્રાન્સમિશનના પ્લેસેન્ટલ મોડને પ્રાથમિક મહત્વ આપવું જોઈએ. જંતુનાશક માર્ગ દ્વારા, ચેપગ્રસ્ત ઇંડા કોષ દ્વારા અને પિતાના ચેપગ્રસ્ત વીર્ય દ્વારા સિફિલિસનું પ્રસારણ, સૈદ્ધાંતિક રીતે શક્ય છે અને પ્રાયોગિક રીતે સાબિત થાય છે, પરંતુ તે થવાની શક્યતા નથી. વ્યવહારુ મહત્વ. તે લાંબા સમયથી જાણીતું છે કે કેટલીક સ્ત્રીઓ જે સિફિલિસવાળા બાળકોને જન્મ આપે છે તેઓ પોતાને સિફિલિસના લક્ષણો શોધી શકતા નથી અને તેનાથી ચેપ લાગતા નથી. આધુનિક દૃષ્ટિકોણથી, માતાઓની આ અસંવેદનશીલતા એ જ સૂચવે છે આ સ્ત્રીસુપ્ત સિફિલિસથી બીમાર છે (70-90% હકારાત્મક Wasserman પ્રતિક્રિયાઓ). સિફિલિસથી પીડિત માતા ગર્ભને સિફિલિસથી સંક્રમિત કર્યા વિના, તેનામાં રોગપ્રતિકારક શક્તિ સ્થાનાંતરિત કરી શકે છે તે પ્રોફેટની સ્થિતિ હવે હચમચી ગઈ છે: બાળકો ફક્ત ગુપ્ત સ્વરૂપમાં સિફિલિસથી બીમાર છે (મોટાભાગના બાળકોમાં વાસરમેન પ્રતિક્રિયા હકારાત્મક છે). પરંતુ, નિઃશંકપણે, ત્યાં સિફિલિટિક માતાઓના બાળકો છે જે તેમના બાકીના જીવન માટે સિફિલિસથી મુક્ત રહે છે અને નકારાત્મક પ્રતિક્રિયા ધરાવે છે.
ઇન્ટ્રાઉટેરિન લાઇફ દરમિયાન ચેપ ઉપરાંત, બાળજન્મ દરમિયાન ચેપ શક્ય છે: પ્લેસેન્ટાને ફાડી નાખવું, તેને સ્ક્વિઝ કરવું અને કોરિઓન એપિથેલિયમને નુકસાન પ્લેસેન્ટામાંથી ગર્ભના લોહીમાં સ્પિરોચેટ્સના સંક્રમણમાં ફાળો આપે છે. આમાં એવા કિસ્સાઓ શામેલ હોઈ શકે છે કે જ્યાં બાળકો તંદુરસ્ત જન્મે છે, પરંતુ જેમાં સિફિલિસના અભિવ્યક્તિઓ થોડા અઠવાડિયા પછી મળી આવે છે. બાળજન્મ દરમિયાન ચેપ ત્વચા, નાભિ અથવા મ્યુકોસ મેમ્બ્રેન દ્વારા ચેપ દ્વારા પણ શક્ય છે.
ગર્ભ માટે સિફિલિસની ચેપીતા રોગની અવધિ સાથે ધીમે ધીમે ઘટતી જાય છે. પિતાના પ્રથમ વર્ષો તીવ્ર ચેપી હોય છે; 3-4 વર્ષ પછી ચેપની તીવ્રતા ઓછી થાય છે; જો માતાને સિફિલિસ હોય, તો સિફિલિસ 15-20 વર્ષ પછી પણ પોતાને અસર કરી શકે છે. તાજેતરના કિસ્સાઓમાં, આ બાબત સિફિલિટિક ગર્ભપાતમાં સમાપ્ત થાય છે, મૃત્યુ પામે છે, પછી સંપૂર્ણ ગાળાના સિફિલિટિક બાળકોનો જન્મ થાય છે; ભવિષ્યમાં તંદુરસ્ત બાળકોનો જન્મ થઈ શકે છે.
માતાની સારવારનું ખૂબ મહત્વ છે. ઘણીવાર માતાપિતાના સિફિલિસ તેના કેટલાક ઓછા મૂલ્ય અને ડિસ્ટ્રોફિક-ડિજનરેટિવ ફેરફારોમાં સંતાનને અસર કરે છે. સારવાર ન કરાવેલ માતાઓ માત્ર 11% કેસોમાં જ સ્વસ્થ દેખાતા બાળકોને જન્મ આપે છે, જ્યારે સારવાર ન કરાવેલ માતાઓ 80% કિસ્સાઓમાં સારા સંતાનોને જન્મ આપે છે.
જન્મજાત સિફિલિસના લક્ષણો
જન્મજાત સિફિલિસના લક્ષણો સાથે બાળકનો જન્મ થઈ શકે છે; અન્ય કિસ્સાઓમાં, સિફિલિસ થોડા સમય પછી, કહેવાતા સુપ્ત સમયગાળા પછી દેખાય છે, જે ઘણા અઠવાડિયા કે મહિનાઓ સુધી ચાલે છે. માટે પ્રારંભિક સમયગાળોસૌથી લાક્ષણિકતા ત્વચા અને મ્યુકોસ મેમ્બ્રેનના જખમ છે.સિફિલિટિક વહેતું નાકઅનુનાસિક શ્વાસ લેવામાં મુશ્કેલી, એક પ્રકારનું ઘરઘર, નાકના પ્રવેશદ્વારની ઘૂસણખોરી સાથે ચીકણું લોહિયાળ-પ્યુર્યુલન્ટ સ્ત્રાવ, સેપ્ટમ પર અલ્સરેશન, ટર્બીનેટ્સ અને ત્વચામાં તિરાડો સાથે બાળજન્મ પછીના તાત્કાલિક દિવસોમાં પોતાને પ્રગટ કરે છે.
પેમ્ફિગસતે પહેલાથી જ જન્મ સમયે થાય છે અથવા પ્રથમ અઠવાડિયા દરમિયાન શોધી કાઢવામાં આવે છે. ફોલ્લાઓ સેરસ-ટર્બિડથી ભરેલા હોય છે, કેટલીકવાર હેમરેજિક સામગ્રીઓ હોય છે, જેમાં સ્પિરોચેટ્સ જોવા મળે છે. વેસિકલ્સના વર્તુળમાં બળતરા કોરોલા રચાય છે. મનપસંદ સ્થાનિકીકરણ હથેળીઓ, શૂઝ અને હાથ અને પગની ફ્લેક્સર સપાટી પર છે, ઘણી વાર ધડ અને ચહેરા પર.
ત્વચાના પ્રસરેલા સેલ્યુલર ઘૂસણખોરીસિફિલિસ માટે તદ્દન લાક્ષણિક. તે ત્વચાના જાડું થવું અને કોમ્પેક્શન તરફ દોરી જાય છે, સ્થિતિસ્થાપકતા ગુમાવે છે. ઇજાના સૌથી સામાન્ય સ્થળો ચહેરા, શૂઝ અને હથેળીઓ છે. ચહેરો સુન્ન, માસ્ક જેવો દેખાવ લે છે. નાકના પરિઘમાં, મોં, પોપચા, તિરાડો અને રેડિયલી સ્થિત ડાઘ બળતરાની લાલાશની પૃષ્ઠભૂમિ સામે જોવા મળે છે, અને પાછળથી ખરજવું જેવા ફોલ્લીઓ દેખાય છે. ત્વચાનો રંગ કથ્થઈ-નિસ્તેજ છે, દૂધ સાથે કોફીનો રંગ. જ્યારે ઘૂસણખોરી ફેલાય છે ખોપરી ઉપરની ચામડીખોપરી ઉપરની ચામડી પર ઉંદરી વિકસે છે - અનિયમિત કદ અને આકારના વિસ્તારોમાં વાળ ખરવા, તેમજ ભમર અને પાંપણમાં વાળ ખરવા. ગાલના મ્યુકોસ મેમ્બ્રેન પર, સખત અને નરમ તાળવું, સહેજ સફેદ કોટિંગ સાથે સપાટી પરના અલ્સર જોવા મળે છે, ક્યારેક રડતા પેપ્યુલ્સ ગુદા. નિતંબ પર, એરિથેમા અને સતત ઘૂસણખોરી ઉપરાંત, ત્યાં સુપરફિસિયલ ધોવાણ છે; પ્રક્રિયા ઘણીવાર અંડકોશ અને લેબિયામાં ફેલાય છે.
ઘુસણખોરી એકમાત્ર ચામડું, અને કેટલીકવાર હથેળીઓ લાલ રંગની દેખાય છે, જેમાં લાક્ષણિક વિલક્ષણ ચમક (અરીસા જેવા તળિયા) હોય છે, કેટલીકવાર મોટા સ્તરોમાં સ્ટ્રેટમ કોર્નિયમના વિભાજન સાથે.
પ્રસારિત ફોલ્લીઓના પ્રારંભિક સ્વરૂપોમાંનું એક પ્યુર્યુલન્ટ પુસ્ટ્યુલ્સ સાથે પેપ્યુલર-પસ્ટ્યુલર સિફિલિસ છે જે જાડા પોપડાઓમાં સુકાઈ જાય છે. ઘણીવાર પોલીમોર્ફિક મેક્યુલોપેપ્યુલર ફોલ્લીઓ હોય છે, જેમાં હાથપગ, તળિયા, હથેળીઓ, ગરદન, ચહેરા પર તેજસ્વી લાલ અથવા સૅલ્મોન રંગના નાના ઘૂસણખોરો હોય છે. સક્શન કેન્દ્રમાંથી આવે છે અને આછો ભુરો પિગમેન્ટેશન છોડી દે છે.
ખીલ જેવા સિફિલાઇડ ક્યારેક ક્યારેક થાય છે. રોઝોલા જન્મજાત સિફિલિસ માટે સામાન્ય નથી.
કેટલીકવાર નાળના ઘાના વિસ્તારમાં અલ્સર અને રડવું સિફિલિટિક પ્રકૃતિના હોય છે; આ સ્ત્રાવમાં સ્પિરોચેટ્સની હાજરી દ્વારા સાબિત થાય છે.
સિફિલિસ સાથે લસિકા ગાંઠો સામાન્ય રીતે વિસ્તૃત થાય છે, ખાસ કરીને કોણીની ગાંઠો વિસ્તૃત થાય છે.
હાડકાના જખમ એકદમ સામાન્ય અને લાક્ષણિક છે. નાકની વિકૃતિ, સ્નબનેસ અને કાઠીના આકારનું વારંવાર અવલોકન કરવામાં આવે છે. ક્રેનિયલ નસોના મજબૂત વિસ્તરણ સાથે વારાફરતી ક્રેનિયલ હાડકાના વિકૃતિને કારણે ઓલિમ્પિક કપાળની હાજરી લાક્ષણિકતા છે. સિફિલિટીક ઓસ્ટિઓકોન્ડ્રીટીસ ખૂબ જ સામાન્ય છે (77%), પેરીઓસ્ટાઇટિસ અને ઓસ્ટીટીસ ઓછા સામાન્ય છે. હાથ, ખભા અને ટિબિયાના હાડકાંને મુખ્યત્વે અસર થાય છે. કેટલીકવાર, બળતરાના પરિણામે, એપિફિસિસ ડાયાફિસિસથી અલગ પડે છે, અને રોગગ્રસ્ત અંગ લકવાગ્રસ્ત (પેરોનું સ્યુડોપેરાલિસિસ) હોય છે. રેડિયોગ્રાફ પર, એપિફિસિયલ લાઇન પહોળી, વક્ર દેખાય છે, તેની બાજુમાં, ડાયાફિસિસની નજીક, એક હળવા પટ્ટા છે. દાણાદાર પેશી; પેરીઓસ્ટાઇટિસના ક્ષેત્રમાં, હાડકાની આસપાસના ઘેરા રેખીય પેશી નક્કી કરવામાં આવે છે. આંગળીઓના વિસ્તારમાં અસાધારણ ઘટના ઓછી ઉચ્ચારણ છે.
આંતરિક અવયવોના જખમ એક અગ્રણી ભૂમિકા ભજવે છે. ખાસ કરીને લાક્ષણિકતા યકૃતનું વિસ્તરણ અને જાડું થવું છે. સામાન્ય રીતે અમે વાત કરી રહ્યા છીએપ્રસરેલા હેપેટાઇટિસ, લીવર સિરોસિસ વિશે, ઘણીવાર કમળો વિના અને જલોદર વિના. પરંતુ ડાઘની પ્રક્રિયાઓ અથવા પિત્ત નળીઓના ગુમસ બળતરાની હાજરીમાં, કમળો પણ વિકસે છે.
મોટી બરોળ એ સિફિલિસની સૌથી સતત ઘટના છે. તે ગાઢ છે, અને તેનો વધારો નોંધપાત્ર કદ સુધી પહોંચે છે.
પેશાબમાં પ્રોટીન, કાસ્ટ અને લાલ રક્ત કોશિકાઓના દેખાવ સાથે કિડનીને નુકસાન ઘણીવાર જોવા મળે છે.
થી જઠરાંત્રિય લક્ષણોતમે રીઢો ઉલટી અને ઝાડાની હાજરી નોંધી શકો છો. કેટલીકવાર સિફિલિસને કારણે અંડકોષ અને જલોદરનું વિસ્તરણ થાય છે.
બહારથી શ્વાસ લેવાનું ઉપકરણન્યુમોનિયા આલ્બા, શ્વાસનળીના વિસ્તરણ અને કંઠસ્થાનમાં અલ્સરેશન સિફિલિસ સાથે સંકળાયેલ હોઈ શકે છે. ત્યાં પ્રસંગોપાત કાર્ડિયાક ગણગણાટ છે અને ઇન્ટર્સ્ટિશલની બળતરામ્યોકાર્ડિયમ
સંવેદનાત્મક અંગોના ભાગ પર, વ્યક્તિ ઇરિટિસ, રેટિનાની બળતરા, કોરોઇડિટિસ, ઓપ્ટિક નર્વ એટ્રોફી અને બહેરાશની હાજરી નોંધી શકે છે.
નર્વસ સિસ્ટમના ભાગ પર, વ્યક્તિ ચિંતા, ક્ષણિક આંચકી, માથાનો દુખાવોની હાજરી, ધીમી નોંધ કરી શકે છે. માનસિક વિકાસ, ક્યારેક મેનિન્જિયલ અને મેનિન્ગો-એન્સેફાલિક હુમલા. ઓટોનોમિક નર્વસ સિસ્ટમ અને અંતઃસ્ત્રાવી ઉપકરણ ઘણીવાર પ્રભાવિત થાય છે ( થાઇરોઇડ, મૂત્રપિંડ પાસેની ગ્રંથીઓ).
રક્તમાં એનિમિયાની હાજરી નોંધવામાં આવે છે, જે ગંભીર કિસ્સાઓમાં ક્યારેક સ્યુડોલેકેમિયા તરીકે થાય છે. એરિથ્રોસાઇટ સેડિમેન્ટેશન પ્રતિક્રિયા ઝડપી થાય છે, એરિથ્રોસાઇટ્સનો ઓસ્મોટિક પ્રતિકાર વધે છે, કોગ્યુલેશન ધીમું થાય છે, અને સ્નિગ્ધતા વધે છે.
થી સામાન્ય લક્ષણોસારવાર ન કરાયેલ સિફિલિસ ખરાબ હોવાનું નોંધી શકાય છે શારીરિક વિકાસબાળકો, ઓછું વજન, નબળાઈ, અન્ય રોગોની સંભાવના. તે જ સમયે, સામાન્ય સુસ્તી, ઉદાસીનતા અને રાત્રે મજબૂત ચીસો છે. એક્સેન્થેમાના સમયગાળા દરમિયાન અથવા પ્રક્રિયામાં આંતરિક અવયવોની સંડોવણી દરમિયાન, થોડો તાવ જોવા મળે છે.
અંતમાં સિફિલિસના લક્ષણો
કહેવાતા અંતમાં સિફિલિસ, જે મોટેભાગે 8-14 વર્ષની ઉંમરે દેખાય છે, તેને ગુમસ તરીકે પણ વર્ણવી શકાય છે. આ ફોર્મ સાથેના ગુમા વિવિધ કદમાં આવે છે અને તેના પર સ્થિત છે નરમ તાળવું, કાકડા, સ્ટર્નમ, ખોપરી, સખત તાળવું, પગ. તેઓ ત્વચા પર વેલ્ડેડ અલ્સર અને સતત હાડકાના ડાઘ છોડી દે છે.માટે લાક્ષણિકતા અંતમાં સિફિલિસડાયાફિસિસ પર હાયપરપ્લાસ્ટિક પેરીઓસ્ટાઇટિસ છે ટિબિયા, સાબર આકારની જાડાઈની રચના તરફ દોરી જાય છે અને હાડકાની ગાંઠો. હાડકામાં કહેવાતા રાત્રે પીડા દ્વારા લાક્ષણિકતા. ક્યારેક સિફિલિટિક સતાવણી વિકસે છે. હચિન્સોનિયન ટ્રાયડ લાક્ષણિકતા છે - કેરાટાઇટિસ, બહેરાશ અને હચિન્સોનિયન દાંત. આ બાદમાં ગોળાકાર ધાર સાથે અર્ધચંદ્રાકાર ડિપ્રેશનની ચાવવાની સપાટી પર ઇન્સિઝર પરની હાજરી દ્વારા વર્ગીકૃત થયેલ છે. યકૃત (કમળો સાથે) અને બરોળના ગુમસ જખમ ઘણીવાર વિકસે છે. સેન્ટ્રલ નર્વસ સિસ્ટમને નુકસાન સતત માથાનો દુખાવો, એપિલેપ્ટીફોર્મ આંચકી, હેમીપેરેસીસ, હેમીપ્લેજિયા અને માનસિક મંદતામાં પરિણમે છે.
સિફિલિસ અને રિલેપ્સના એટીપિકલ સ્વરૂપો
કોઈએ એવું ન વિચારવું જોઈએ કે સિફિલિસવાળા દરેક બાળકમાં ઉપર વર્ણવેલ સમગ્ર લક્ષણ સંકુલ હશે. આંતરિક અવયવોને વિશિષ્ટ નુકસાન સાથે ત્વચાની ઘટના વિના જન્મજાત સિફિલિસના કિસ્સાઓ એકદમ સામાન્ય છે. નજીવી ત્વચા અસરો સાથેના પ્રાથમિક સ્વરૂપો પ્રમાણમાં સામાન્ય છે (સહેજ સુંઘવું, હળવો સેબોરિયા ભમરની શિખરો, શૂઝ પર હળવો એરિથેમા, અસ્પષ્ટ ફોલ્લીઓ). ત્યાં કોઈ ક્લિનિકલ અભિવ્યક્તિઓ વિના બાળકો છે, પરંતુ આપતા હકારાત્મક પ્રતિક્રિયાવાસરમેન. ખૂબ જ નાના બાળકોમાં તીવ્ર શરૂઆત સાથે સેપ્ટિક સ્વરૂપ હોય છે, ઉચ્ચ તાવ, પુષ્કળ ફોલ્લીઓ, ઉલટી, ઝાડા, રક્તસ્રાવ.તમારે હંમેશા સિફિલિસના ફરીથી થવાની સંભાવના વિશે યાદ રાખવું જોઈએ. આ રીલેપ્સ પહેલાથી જે બન્યું છે તેના પુનરાવર્તનનું પ્રતિનિધિત્વ કરે છે ત્વચા અભિવ્યક્તિઓ. સૌથી સામાન્ય સ્વરૂપ ત્વચા કોન્ડીલોમાસ છે - ગુદા અને જનનાંગોની આસપાસ રડતી પેપ્યુલર વૃદ્ધિ. નાક, મોં, ફેરીન્ક્સ અને કંઠસ્થાનના મ્યુકોસ મેમ્બ્રેન પર સમાન રચનાઓ મળી શકે છે. ચીકણા અભિવ્યક્તિઓ ઓછા સામાન્ય છે - હાડકાના ગુમા, ગુમસ ઓસ્ટિઓમેલિટિસ, યકૃતના ગુમા, કિડની, આંતરડા, અંડકોષ, કેટલીકવાર ત્વચા પર ગુમા હોય છે, સબક્યુટેનીયસ પેશી, કંઠસ્થાન માં.
એક્સ્ટ્રાસેક્સ્યુઅલ સિફિલિસ હસ્તગત
સ્વચ્છતાના નિયમોના ઉલ્લંઘનને કારણે બાળકોમાં એક્સ્ટ્રાસેક્સ્યુઅલી હસ્તગત સિફિલિસ જોવા મળે છે. ચેપ ચુંબન, ચૂસવા, વાનગીઓ દ્વારા અને સીધા સંપર્ક દ્વારા થાય છે. સૌથી સામાન્ય સ્થાન પ્રાથમિક ધ્યાનમૌખિક પોલાણ છે અને અન્ડરલિપ. બાળકોમાં હસ્તગત સિફિલિસ પુખ્ત વયના લોકોની જેમ જ આગળ વધે છે, જે બ્યુબોઝ સાથે પ્રાથમિક ઘૂસણખોરીનો તબક્કો આપે છે, ફોલ્લીઓ અને કોન્ડીલોમાસ સાથેનો ગૌણ તબક્કો અને ગુમાસ સાથેનો તૃતીય તબક્કો આપે છે. ફોલ્લીઓ ઘણીવાર મેક્યુલર અને ગુલાબી હોય છે.નિદાન અને પૂર્વસૂચન
સિફિલિસવાળા બાળકોમાં સ્વસ્થ બાળકો કરતાં થોડી ઓછી જોમ અને સ્થિતિસ્થાપકતા હોય છે. પૂર્વસૂચન માટે માતાપિતાના સિફિલિસની પ્રકૃતિ મહત્વપૂર્ણ છે. ઉચ્ચારણ વિસેરલ સિફિલિસ સાથેના કેસો ખાસ કરીને અનુકૂળ નથી. બાળકની સારવાર જેટલી વહેલી શરૂ કરવામાં આવે છે, તેટલું સારું પૂર્વસૂચન. જો અંતર્ગત રોગ મિશ્રિત થાય તો પૂર્વસૂચન વધુ ખરાબ થાય છે ગૌણ ચેપ. કોન્ડીલોમેટસ પ્રકૃતિના રિલેપ્સ અનુકૂળ રીતે આગળ વધે છે. અંતમાં સિફિલિસના અભિવ્યક્તિઓ વધુ સતત હોય છે. સિફિલિસવાળા બાળકોની યોગ્ય સારવાર કરવામાં આવે તો તેઓ તબીબી રીતે સ્વસ્થ રહી શકે છે અને સામાન્ય રીતે વિકાસ કરી શકે છે; ક્યારેક શારીરિક અથવા માનસિક મંદતા, ક્યારેક - ડિસ્ટ્રોફિક-ડીજનરેટિવ સ્થિતિ.જન્મજાત સિફિલિસનું નિદાન એટલું સરળ નથી, કારણ કે તમારે તેને હળવા અને અસ્પષ્ટ સાથે કરી શકવાની જરૂર છે. ક્લિનિકલ અભિવ્યક્તિઓ. તબીબી ઇતિહાસના ડેટાના સંપૂર્ણ સેટને ધ્યાનમાં લેવું જરૂરી છે (ગર્ભપાત, મૃત્યુ પામેલા જન્મ, વગેરે). કેટલીકવાર હાડકાંનો એક્સ-રે સમસ્યા હલ કરે છે. વાસરમેનની પ્રતિક્રિયા હંમેશા જરૂરી છે. તેનું મૂલ્યાંકન કરતી વખતે, તે યાદ રાખવું જોઈએ કે કેટલાક બાળકો કે જેમને સિફિલિસ નથી તેઓ જીવનના પ્રથમ અઠવાડિયામાં સકારાત્મક વાસરમેન પ્રતિક્રિયા આપે છે, અને જીવનના પ્રથમ અઠવાડિયામાં બીમાર બાળકોમાં વાસરમેન પ્રતિક્રિયા નકારાત્મક હોઈ શકે છે. આ પ્રતિક્રિયાને સૅક્સ-જ્યોર્જી અને કાહ્ન પ્રતિક્રિયા સાથે પૂરક બનાવવા ઇચ્છનીય છે. જરૂરી છે પુનરાવર્તન પરીક્ષણોઅને બાળકની વ્યવસ્થિત દેખરેખ. આપણે ઉત્પાદનોમાં સ્પિરોચેટ્સ શોધવાની પદ્ધતિને ભૂલી ન જોઈએ ત્વચા સ્રાવ(પેમ્ફિગસ ફોલ્લાઓ, નાળના ઘામાંથી), તેમજ કન્જુક્ટીવલ સ્ત્રાવ અને અનુનાસિક લાળમાં.
સિફિલિસ નિવારણ
નિવારક પગલાંસિફિલિસ સામેની લડાઈ તેના ફેલાવાના સામાજિક પાસાઓ દ્વારા નક્કી કરવામાં આવે છે. યોગ્ય કામ કરીને પ્રસૂતિ પહેલાંના ક્લિનિક્સસેક્સ્યુઅલી ટ્રાન્સમિટેડ ડિસીઝ ક્લિનિક્સમાં સિફિલિસથી પીડિત તમામ સગર્ભા સ્ત્રીઓનો સચોટ રેકોર્ડ સ્થાપિત કરવો જરૂરી છે, તેમની સારવાર અને લાંબા ગાળાની દેખરેખ પૂરી પાડવા માટે. કેટલાક કિસ્સાઓમાં, કૌટુંબિક પરીક્ષાઓ અત્યંત ઇચ્છનીય છે. બાળકોને બિન-જાતીય સંક્રમણથી બચાવવા માટે, રોજિંદા જીવન, સેનિટરી અને આરોગ્યપ્રદ પરિસ્થિતિઓ અને સેનિટરી અને શૈક્ષણિક કાર્યનો અભ્યાસ કરવો જરૂરી છે. સંકેતોના આધારે, બાળકોને અલગ રાખવામાં આવે છે અને માતાપિતાને હોસ્પિટલમાં દાખલ કરવામાં આવે છે. એક વર્ષથી ઓછી ઉંમરના બીમાર બાળકોને તેમની માતા સાથે હોસ્પિટલમાં દાખલ કરવાની સલાહ આપવામાં આવે છે. બૉલરૂમ બાળકો માટે, ખાસ નર્સરી ઇચ્છનીય છે. વૃદ્ધ બાળકોને લાંબા સમય સુધી સારવાર કરવાની જરૂર છે, તેમને અંદર છોડીને સામાન્ય પરિસ્થિતિઓપરિવારો અને શાળાઓ.જેમ જેમ સિફિલિસની અવધિ વધે છે અને સારવારની તીવ્રતા વધે છે તેમ, બાળકોને થતા નુકસાનને નોંધપાત્ર રીતે ઓછું કરવામાં આવે છે. જો કે બાળકોના ચેપ સામે કોઈ ચોક્કસ બાંયધરી નથી, વ્યવહારમાં લગ્નને મંજૂરી આપવી જરૂરી છે જો સિફિલિસના ચેપને ઓછામાં ઓછા 4 વર્ષ વીતી ગયા હોય અને વ્યવસ્થિત સારવાર હાથ ધરવામાં આવી હોય. સગર્ભા સ્ત્રીમાં સિફિલિસની સમયસર તપાસ અને સમયસર સારવાર બાળકના સ્વાસ્થ્ય માટે અત્યંત મહત્વપૂર્ણ છે.
સિફિલિસ (ખુલ્લા અથવા ગુપ્ત સ્વરૂપમાં) વાળા માતાપિતામાંથી જન્મેલા બાળકને ફક્ત માતા દ્વારા જ ખવડાવી શકાય છે. માતા તેના બાળકને બધા કિસ્સાઓમાં ખવડાવી શકે છે, પછી ભલે તેણીમાં રોગના લક્ષણો હોય કે ન હોય, અને બાળકમાં લ્યુઝના ચિહ્નોની હાજરી અથવા ગેરહાજરીને ધ્યાનમાં લીધા વગર, પરંતુ જો બંનેનું કાળજીપૂર્વક નિરીક્ષણ અને સારવાર કરવામાં આવે.
માતા બીમાર પડે તો જ તાજેતરના મહિનાઓગર્ભાવસ્થા અને બાળક તંદુરસ્ત જન્મ્યું હતું, તે ચેપ લાગી શકે છે; તેથી, બાળકને માતાના સંપર્કથી અલગ રાખવા અને તેને વ્યક્ત દૂધ સાથે ખવડાવવાની સલાહ આપવામાં આવે છે.
જીવનના પ્રથમ અઠવાડિયા દરમિયાન વ્યક્ત દૂધ સાથે તેમની માતા ગુમાવનારા બાળકોને સ્તનપાન કરાવવાનું વધુ સારું છે. માત્ર લાંબા સમય સુધી અવલોકન અને પુનરાવર્તિત સાથે નકારાત્મક પ્રતિક્રિયાઓવાસરમેનનું બાળક સ્વસ્થ ગણી શકાય.
સારવાર
સિફિલિસથી પીડિત માતાઓને જન્મેલા બાળકોને જો પેથોગ્નોમોનિક ન હોય, તો ઓછામાં ઓછા કેટલાક "સંભવિત" ચિહ્નો હોય તો સારવાર કરવી જોઈએ. જે બાળકો સ્વસ્થ દેખાય છે, પરંતુ સિફિલિસથી પીડિત માતાઓમાં જન્મ્યા છે, લાંબા ગાળાની દેખરેખ, વારંવાર સેરોલોજીકલ પરીક્ષણો અને સૂચવ્યા મુજબ સારવાર જરૂરી છે.બાળકોની સારવાર માટે, પારા અને સાલ્વરસનનો ઉપયોગ પુખ્ત વયના લોકોની જેમ મોટાભાગે કરવામાં આવતો હતો. નોવારસેનોલની માત્રા માટે ગણતરી કરવામાં આવે છે શિશુઓ 0.02 પ્રતિ 1 કિલો વજન, 2-4 વર્ષના બાળકો માટે - 0.01-0.015 અને મોટી ઉંમરના લોકો માટે - 0.015 પ્રતિ 1 કિલો વજન. પરંતુ 1 કિલો વજન દીઠ 0.01-0.015 ની માત્રા સાથે શિશુમાં પ્રથમ ઇન્જેક્શન શરૂ કરવું વધુ સલાહભર્યું છે. માટે નબળા બાળકોપ્રથમ ડોઝ ઘટાડવો જોઈએ: 0.005-0.01 પ્રતિ 1 કિલો વજન. નોવારસેનોલ ગરમ, જંતુરહિતમાં સરળતાથી ઓગળી જાય છે ખારા ઉકેલઅને નસમાં સંચાલિત થાય છે.
માટે સારી દવા ઇન્ટ્રામસ્ક્યુલર ઇન્જેક્શનતે જ ડોઝમાં મિઅરસેનોલ છે.
નવી દવાસોવરસેન 1 વર્ષ સુધી 0.0025-0.005, 1-3 વર્ષના બાળકો માટે 0.005-0.25 અને 3-10 વર્ષના બાળકો માટે 0.01-0.03 ડોઝમાં આપવામાં આવે છે.
ઈન્જેક્શન માટે મર્ક્યુરીનો ઉપયોગ 3-5% કેલોમેલ સસ્પેન્શન અથવા 1% મર્ક્યુરી ઓક્સિસાયનાઈડના રૂપમાં 0.3-0.5 પર 1 વર્ષ સુધી, 0.5-1.0 - 2-5 વર્ષ અને 1.0-1.5 - મોટા બાળકો માટે થાય છે. સબલાઈમેટનો ઉપયોગ ઓછો વારંવાર થાય છે. જો પારાના ઇન્જેક્શનને નબળી રીતે સહન કરવામાં આવે છે, તો તેને સલ્ફરમાં ઘસવામાં આવે છે. પારો મલમ 0.1 પ્રતિ 1 કિલો વજન. સબલાઈમેટ બાથનો ઉપયોગ ઓછો વારંવાર થાય છે (20 લિટર પાણી દીઠ 0.75-1.0 સબલાઈમેટ).
પ્રતિ ઓએસ સારવાર સારા પરિણામો આપે છે. આ હેતુ માટે ઓસરસોલનો ઉપયોગ 0.03 ની માત્રામાં 1 વર્ષથી ઓછી વયના બાળકો માટે દિવસમાં 2 વખત, 0.06 1-2 વર્ષનાં બાળકો માટે, 0.15 2-5 વર્ષનાં બાળકો માટે દિવસમાં 3 વખત થાય છે.
કેલોમેલ ઇન્જેક્શનને બદલે, તમે બિસ્મથ ટ્રીટમેન્ટનો ઉપયોગ કરી શકો છો - સોવિયેત દવા બાયોક્વિનોલ 0.5-2.0 મિલીલીટરના દરે, વયના આધારે, દર બીજા દિવસે ઇન્જેક્શન બનાવે છે (સમગ્ર અભ્યાસક્રમ માટે, શિશુઓ માટે 8-10 મિલી અને 15-25 મિલી). મોટા બાળકો).
બાળકો કહેવાતી એક-પગલાની સારવાર પદ્ધતિને પણ સહન કરે છે: નોવારસેનોલ અથવા મિઅરસેનોલનું ઇન્જેક્શન અને અડધા કલાક પછી તે જ દિવસે બાયોક્વિનોલ અથવા પારાના ઇન્જેક્શન દોઢ ડોઝમાં. આ સારવાર અઠવાડિયામાં એકવાર કરી શકાય છે.
અંતમાં સિફિલિસના લક્ષણો માટે, સ્વરૂપમાં આયોડિનનો ઉપયોગ પોટેશિયમ આયોડાઇડ 5% 1 ચમચી (મીઠાઈ) દિવસમાં 3 વખત.
સારવાર શ્રેણીમાં હાથ ધરવામાં આવે છે. બાળકને ચોક્કસ સારવારના 6 થી 8 અભ્યાસક્રમો પ્રાપ્ત કરવા આવશ્યક છે.
ઉપયોગ કરતી વખતે મોટા ડોઝ 12 અઠવાડિયા સુધી મર્યાદિત છે, જેમાં 12 કેલોમેલ અને 12 નિયોસલવારસન ઇન્જેક્શન આપવામાં આવે છે. જો વાસરમેન પ્રતિક્રિયા હકારાત્મક રહે છે, તો સારવારના વધારાના અભ્યાસક્રમોની ભલામણ કરવામાં આવે છે.
તાજેતરમાં, શિશુઓમાં જન્મજાત સિફિલિસની સારવાર માટે પેનિસિલિનનો સફળતાપૂર્વક ઉપયોગ કરવામાં આવ્યો છે. તે 200-300 હજાર એકમોમાં સૂચવવામાં આવે છે. સારવારના કોર્સ દીઠ 1 કિલો વજન દીઠ. પેનિસિલિન 9-20 હજાર એકમોમાં સંચાલિત થાય છે. દિવસમાં 5 વખત. પ્રથમ દિવસે, 30 હજારથી વધુનું સંચાલન કરવામાં આવતું નથી, પછીના દિવસોમાં ડોઝ દરરોજ 30 હજાર વધે છે અને ડોઝ વધારીને 120 હજાર કરવામાં આવે છે. સારવારનો કોર્સ 10-15 દિવસ છે. કુલ મળીને, સારવારના કોર્સ માટે લગભગ 1.5 મિલિયન યુનિટની જરૂર છે. 2 અઠવાડિયાના વિરામ પછી, પેનિસિલિન સાથે સારવારના 2 વધુ અભ્યાસક્રમો હાથ ધરવામાં આવે છે. 3-અઠવાડિયાના વિરામ પછી, સંયુક્ત સારવારના 2-3 અભ્યાસક્રમો હાથ ધરવામાં આવે છે.
મહિલા મેગેઝિન www.
જે માતા-પિતા પોતે સિફિલિટિક ચેપથી પીડાય છે તેઓ વારંવાર આશ્ચર્ય કરે છે: "શું તેમના બાળકોને સિફિલિસ થાય છે?" કમનસીબે, અહીં જવાબ છે: હા, તેઓ બીમાર પડે છે.
બાળકનું શરીર પણ પુખ્ત વયના શરીરની જેમ ટ્રેપોનેમા પેલિડમ માટે સંવેદનશીલ હોય છે. પરિસ્થિતિને જટિલ બનાવવી એ હકીકત છે કે ટ્રેપોનેમા પેલિડમ (સિફિલિસનું કારક એજન્ટ) માત્ર જાતીય સંપર્ક દ્વારા જ નહીં, પરંતુ ઘરના સંપર્ક દ્વારા પણ ફેલાય છે. બાળકને ચેપ લાગવાનું સૌથી મોટું જોખમ એવા કુટુંબમાં હોય છે જ્યાં કોઈ સંબંધીને સિફિલિસ હોય.
અમે તમને કહીએ છીએ કે બાળકો સિફિલિસથી કેમ અને કેવી રીતે બીમાર પડે છે અને આ રોગના પરિણામો બાળકના શરીર પર શું થાય છે.
તમે સિફિલિસથી બાળકને કેવી રીતે ચેપ લગાડી શકો છો?
જો બાળકના સતત વાતાવરણ (કુટુંબ, કિન્ડરગાર્ટન, શાળા, શોખ) માં સિફિલિસવાળા લોકો હોય, તો ચેપનું જોખમ ચોક્કસપણે અસ્તિત્વમાં છે. ચેપ લાગવાની સંભાવના ઘણી શરતો પર આધારિત છે. સૌ પ્રથમ - થી શક્ય માર્ગોચેપ
બાળકને સિફિલિસ ઘણી રીતે "મેળવી" શકે છે.
ચેપનો સૌથી સામાન્ય માર્ગ ઘરગથ્થુ છે
ટ્રેપોનેમા પેલિડમ બાળકના શરીરમાં પ્રવેશી શકે છે જો બાળક સક્રિય પ્રાથમિક અથવા પીડાતા વ્યક્તિના સંપર્કમાં આવે છે. ગૌણ સ્વરૂપસિફિલિસ (જ્યારે દર્દીની ત્વચા પર વિવિધ પ્રકારના સિફિલિટિક ફોલ્લીઓ હોય છે).
બાળક અને દર્દી વચ્ચેનો સંપર્ક નીચેના પ્રકારના હોઈ શકે છે:
- પ્રાથમિક અને ગૌણ સિફિલિસના ફોલ્લીઓ દ્વારા
- ચેપગ્રસ્ત વ્યક્તિના લાળ સાથે સંપર્ક પર
- દ્વારા સ્તન નું દૂધ
ગૌણ અને પ્રાથમિક સિફિલિસના ફોલ્લીઓમાં ઘણા ટ્રેપોનેમા બેક્ટેરિયા હોય છે, ખાસ કરીને જો ફોલ્લીઓની સપાટી "રડતી" હોય. જ્યારે ફોલ્લીઓના તત્વો બાળકની ક્ષતિગ્રસ્ત ત્વચા અથવા મ્યુકોસ મેમ્બ્રેન (સ્ક્રેચ, ઘર્ષણ, કટ, ઘર્ષણ, હોઠ પર અલ્સર, કરડેલા ગાલ) ના સંપર્કમાં આવે છે, ત્યારે ટ્રેપોનેમા બાળકના શરીરમાં સરળતાથી પ્રવેશ કરે છે.
તે જ સમયે, અંતમાં, તૃતીય સિફિલિસ (ટ્યુબરકલ્સ અને ગમ) ના તત્વો બાળક માટે જોખમી નથી, કારણ કે તેમાં ચેપ માટે ખૂબ ઓછા નિસ્તેજ ટ્રેપોનેમા હોય છે.
સિફિલિસવાળા બાળકોને ઘરેલું માધ્યમથી ચેપ લાગ્યો હતો
ચામડીના ફોલ્લીઓ ઉપરાંત, બીમાર વ્યક્તિની લાળમાં ઘણો ટ્રેપોનેમા પેલિડમ સમાયેલ છે. સિફિલિસથી પીડિત વ્યક્તિના લાળ સાથેનો કોઈપણ સંપર્ક બાળક માટે ખૂબ જ જોખમી છે: ટ્રેપોનેમા ચુંબન, સ્તનની ડીંટડી, રમકડાં, ચમચી, બોટલ અને લાળથી ચેપ લાગી શકે તેવી કોઈપણ વસ્તુઓ દ્વારા સરળતાથી પ્રસારિત થાય છે. જો કે, એ યાદ રાખવું અગત્યનું છે કે જો લાળ ભીની રહે તો જ બેક્ટેરિયા પ્રસારિત થાય છે. જ્યારે લાળ સુકાઈ જાય છે, ત્યારે ટ્રેપોનેમ્સ મૃત્યુ પામે છે.
સ્તનપાન કરાવતી સ્ત્રીઓ વારંવાર પૂછે છે: "શું સિફિલિસ સ્તન દૂધ દ્વારા ફેલાય છે?" જવાબ: હા, તે પ્રસારિત થાય છે.
જો માતા બીમાર છે સક્રિય સ્વરૂપ ગૌણ સિફિલિસ, તો પછી સારવાર વિના ચેપ 100% કેસોમાં બાળકને પ્રસારિત કરવામાં આવશે. પ્રાથમિક અને તૃતીય સિફિલિસ સાથે, બાળકો માટે દૂધ એટલું ખતરનાક નથી, પરંતુ હજી પણ ચેપનું જોખમ રહેલું છે.
બાળક માટે ચેપના ઘરગથ્થુ માર્ગો: દર્દીના ફોલ્લીઓ દ્વારા, ચેપગ્રસ્ત લાળના સંપર્ક દ્વારા, માતાના દૂધ દ્વારા
"કૃત્રિમ" માધ્યમથી ચેપ
સિવાય ઘરેલું ચેપ, તે પણ શક્ય છે કૃત્રિમટ્રેપોનેમા પેલીડમના પ્રસારણનો (કૃત્રિમ) માર્ગ. આ પ્રકારના ચેપમાં સાધનોનો ઉપયોગ કરીને શરીરમાં વિવિધ ઘૂંસપેંઠનો સમાવેશ થાય છે.
ચેપની મુખ્ય કૃત્રિમ પદ્ધતિઓ:
- રક્ત તબદિલી દરમિયાન
- હોસ્પિટલમાં ઇન્જેક્શન દ્વારા
- દંત ચિકિત્સક પર
- બ્યુટી સલૂનમાં (જંતુરહિત સોય અથવા કાતર સાથે સંપર્ક કરો)
- એક્યુપંક્ચર દરમિયાન
- શરીરમાં અન્ય કોઈપણ ઘૂસણખોરી દરમિયાનગીરીઓ માટે - જો બિન-જંતુરહિત સાધનોનો ઉપયોગ કરવામાં આવે
કૃત્રિમ માધ્યમો દ્વારા ચેપ તદ્દન દુર્લભ છે અને કારણ હંમેશા એક જ છે - અયોગ્ય રીતે પ્રક્રિયા કરેલ સાધનો. મોટે ભાગે તે દોષ નથી તબીબી સંસ્થાઓ(જો કે આ શક્ય છે), અને વિવિધ ખાનગી સંસ્થાઓ - કોસ્મેટિક અને દંત કચેરીઓ, સલુન્સ વૈકલ્પિક ઔષધ, ટેટૂ પાર્લર અને તેથી વધુ. આવા જોખમની આગાહી કરવી અને તેને 100% ટાળવું ફક્ત અશક્ય છે. તમારે માત્ર જાગ્રત રહેવાનું છે અને સાબિત પ્રતિષ્ઠા ધરાવતી સંસ્થાઓ પસંદ કરવાનું છે.
બાળકોમાં સિફિલિસ કેટલો સામાન્ય છે?
બાળકોમાં હસ્તગત સિફિલિસ પુખ્ત વયના લોકો કરતા લગભગ 10 ગણું ઓછું સામાન્ય છે. પ્રારંભિક બાળપણમાં સિફિલિસ મુખ્યત્વે ચેપગ્રસ્ત સંબંધીઓ સાથે નજીકના ઘરના સંપર્કને કારણે થાય છે.
તેથી જ, જ્યારે પુખ્ત વયના લોકોમાં સિફિલિસ જોવા મળે છે, ત્યારે પરિવારના તમામ સભ્યોની તપાસ કરવી જોઈએ અને નિવારક સારવાર . આ અટકાવે છે શક્ય વિકાસબાળકો અને ઘરના અન્ય સભ્યોમાં સિફિલિસ.

કિશોરો અને બાળકોમાં સિફિલિસ શાળા વયપહેલેથી જ વધુ વખત થઈ રહ્યું છે.
આંતર-પારિવારિક સંપર્કો ઉપરાંત, ચેપના મુખ્ય કારણો અહીં છે:
- જાતીય પ્રવૃત્તિની પ્રારંભિક શરૂઆત
- જાતીય સુરક્ષાના પગલાં વિશે અજ્ઞાનતા અથવા તેમની ઉપેક્ષા
- બાળકો વચ્ચે ઘરનો નજીકનો સંપર્ક (બોટલ, સિગારેટ, રમકડાં, મીઠાઈઓ અથવા ચ્યુઇંગ ગમ મોંથી મોં સુધી વહેંચવી)
આ બધું રશિયન વસ્તીમાં સિફિલિસથી સંક્રમિત બાળકોના પ્રમાણમાં નોંધપાત્ર વધારો કરે છે.
શાળા અથવા કિન્ડરગાર્ટનમાં સિફિલિસ.
શિક્ષકો, શિક્ષકો અને બાળકોની સંસ્થાઓના અન્ય કર્મચારીઓમાં સિફિલિસ માટે પરીક્ષણ વર્ષમાં 2 વખત હાથ ધરવામાં આવે છે. સરેરાશ, મોસ્કો અને સેન્ટ પીટર્સબર્ગમાં, શૈક્ષણિક સંસ્થાઓના કર્મચારીઓમાં દર વર્ષે સિફિલિસના 5 થી 20 કેસ જોવા મળે છે. અન્ય શહેરોમાં - ઓછા, પરંતુ અત્યાર સુધી માત્ર નાની વસ્તીને કારણે.
જો કોઈ શિક્ષક અથવા શિક્ષકને સિફિલિસ હોવાનું નિદાન થાય છે
જો તે તારણ આપે છે કે કર્મચારી બાળ સંભાળ સુવિધાસિફિલિસથી બીમાર છે, તેને સારવારના સમયગાળા માટે કામ પરથી સસ્પેન્ડ કરવું આવશ્યક છે.
અન્યની જેમ કિન્ડરગાર્ટનમાં સિફિલિસ સાથે કામ કરો શૈક્ષણિક સંસ્થાઓ, તે પ્રતિબંધિત છે
જો કોઈ વ્યક્તિ, બાળકો સાથે કામ કરે છે, તે હકીકતને ઇરાદાપૂર્વક છુપાવે છે કે તેને સિફિલિસ છે, તો પછી તેને વહીવટી અથવા ફોજદારી જવાબદારીમાં લાવવામાં આવી શકે છે. આવા કર્મચારીને સસ્પેન્શન અને કાનૂની કાર્યવાહીનો સામનો કરવો પડશે.
જે બાળકો ચેપગ્રસ્ત કાર્યકરના સંપર્કમાં આવ્યા હોય તેમને સિફિલિસ માટે પરીક્ષણ કરવું આવશ્યક છે, અને તેમના માતાપિતાને ઘટના વિશે જાણ કરવી આવશ્યક છે.
જો તે બહાર આવ્યું કે બાળકને સિફિલિસ છે
એવી પરિસ્થિતિમાં જ્યાં એક બાળક હકારાત્મક પરીક્ષણોસિફિલિસ માટે, તેને શાળામાંથી સસ્પેન્ડ કરવામાં આવે છે અથવા કિન્ડરગાર્ટનમાંથી લેવામાં આવે છે અને ત્વચારોગવિજ્ઞાન ક્લિનિકમાં (અથવા ત્વચારોગવિજ્ઞાનીની દેખરેખ હેઠળ ઘરે) સારવાર કરવામાં આવે છે. એટલે કે, સિફિલિસવાળા બાળકો કોઈપણ અલગ શાળાઓમાં અભ્યાસ કરતા નથી - તેઓને ફક્ત અસ્થાયી રૂપે ઘરે અથવા હોસ્પિટલમાં લઈ જવામાં આવે છે.
આ બાળકના માતા-પિતાની પણ તપાસ કરવામાં આવે છે અને સારવાર કરવામાં આવે છે: જો સિફિલિસ માટેના પરીક્ષણો નકારાત્મક હોય, તો સારવાર નિવારક હશે, અને જો સકારાત્મક છે, તો પછી સંપૂર્ણ.
સારવારના સંપૂર્ણ કોર્સ પછી, બાળક તેની શાળા અથવા કિન્ડરગાર્ટન પરત ફરી શકે છે. સિફિલિસથી સાજા થયેલા બાળકો અન્ય બાળકો માટે જોખમી નથી અને તે જ કિન્ડરગાર્ટન્સ અને શાળાઓમાં ભણે છે જેમને ક્યારેય સિફિલિસ થયો નથી.
બાળકમાં સિફિલિસ કેવી રીતે વિકસે છે
બાળકોમાં હસ્તગત સિફિલિસ સમાન લક્ષણો ધરાવે છે અને પુખ્ત વયના લોકોમાં તે જ રીતે વિકાસ પામે છે. રોગમાં સમાન સમયગાળા હોય છે - સેવન, પ્રાથમિક, માધ્યમિક અને તૃતીય.
તે યાદ રાખવું અગત્યનું છે કે છોકરીઓ અને છોકરાઓમાં સિફિલિસના ચિહ્નો અલગ નથી; ચેપ બંને જાતિઓમાં સમાન રીતે આગળ વધે છે.
ચાલો સંક્ષિપ્તમાં તમામ તબક્કાઓ અને તેમના ચિહ્નોને ધ્યાનમાં લઈએ.
બાળકોમાં સેવનનો સમયગાળો
જ્યારે ટ્રેપોનેમા પેલિડમ ક્ષતિગ્રસ્ત મ્યુકોસ મેમ્બ્રેન અથવા ત્વચા દ્વારા શરીરમાં પ્રવેશે છે, ત્યારે પ્રથમ 3-4 અઠવાડિયામાં કંઈ થતું નથી. બાળક હંમેશની જેમ જ અનુભવે છે. દૃશ્યમાન ચિહ્નોહજી સુધી કોઈ રોગ નથી, તેથી, કમનસીબે, તેની શંકા કરવી અશક્ય છે.
બાળકોમાં પ્રાથમિક સિફિલિસ
3-4 અઠવાડિયા પછી, તે રોગના પ્રાથમિક તબક્કાનો સમય છે: ટ્રેપોનેમાની રજૂઆતના સ્થળે, એ. ચેન્ક્રે(એક નાનું, ગાઢ અને પીડારહિત અલ્સર) એ બાળકો અને પુખ્ત વયના લોકોમાં સિફિલિસની પ્રથમ નિશાની છે.
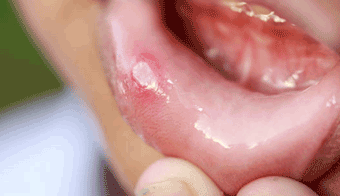 ફોટામાં, પ્રાથમિક બાળપણનો સિફિલિસ લગભગ 4-5 મીમીના નાના અલ્સર જેવો દેખાય છે.
ફોટામાં, પ્રાથમિક બાળપણનો સિફિલિસ લગભગ 4-5 મીમીના નાના અલ્સર જેવો દેખાય છે. ચેન્ક્રે ઉપરાંત, પ્રાથમિક સિફિલિસની શંકા લસિકા ગાંઠોના બળતરા દ્વારા થઈ શકે છે અને લસિકા વાહિનીઓ(લિમ્ફેન્જાઇટિસ અને લિમ્ફેડિનેટીસ). તેઓ ટ્રેપોનેમાના પરિચયની સાઇટની સૌથી નજીક સોજો આવે છે. બળતરા કદમાં વધારો, લસિકા ગાંઠોમાં સોજો અને ક્યારેક લસિકા વાહિની સાથે ચેન્ક્રેમાંથી નાની "વાયર જેવી" સીલ જેવી લાગે છે.
સિફિલિસવાળા બાળકોમાં, ચેનક્રોઇડ મોટેભાગે હોઠ પર અથવા મૌખિક પોલાણમાં જોવા મળે છે - જીભ પર, પાછળની દિવાલફેરીન્ક્સ; ઓછી વાર - મોં વિસ્તારની બહાર.
પ્રાથમિક સિફિલિસ લગભગ છ થી સાત અઠવાડિયા સુધી ચાલે છે. તમે વિશેષ સામગ્રીમાં સિફિલિસનો પ્રાથમિક સમયગાળો કેવી રીતે આગળ વધે છે તે વિશે વધુ વાંચી શકો છો.
બાળકોમાં ગૌણ સિફિલિસ
સખત ચેન્કરના દેખાવના લગભગ 1.5 મહિના પછી, બાળકના શરીર પર ફોલ્લીઓ દેખાય છે - ગૌણ સિફિલિસની નિશાની. ફોલ્લીઓ ઘણીવાર તાવ સાથે હોય છે, જે 1 થી 5 દિવસ સુધી ટકી શકે છે.
ફોટામાં, બાળકોમાં ગૌણ સિફિલિસ ક્લાસિક બાળપણના ચેપ જેવું લાગે છે - ઓરી, ચિકનપોક્સ, રૂબેલા અને તેથી વધુ. જો કે, તેમનાથી વિપરીત, શરીર પર સિફિલિટિક ફોલ્લીઓ 2-3 અઠવાડિયાથી કેટલાક મહિનાઓ સુધી ચાલે છે.
સિફિલિસવાળા બાળકોમાં ફોલ્લીઓ આ હોઈ શકે છે:
- રોઝોલા (2-3 મીમીના ફોલ્લીઓમાંથી)
- પેપ્યુલર (નોડ્યુલ્સથી 1 મીમી થી 1 સેમી સુધી)
- અથવા ઓછી વાર - પુસ્ટ્યુલર (પસ્ટ્યુલ્સમાંથી)
ગૌણ સિફિલિસ 3-4 વર્ષ સુધી ચાલે છે અને તરંગોમાં થાય છે: ફોલ્લીઓનો સમયગાળો ઘણી વખત ભ્રામક સુખાકારીના સમયગાળા દ્વારા બદલવામાં આવે છે - જ્યારે બાળકમાં સિફિલિસના કોઈ ચિહ્નો જોવા મળતા નથી.
બાળકોમાં સિફિલિસ રુબેલા અથવા ચિકનપોક્સ જેવું જ છે: ફોટામાં તમે જોઈ શકો છો કે આ અભિવ્યક્તિઓ કેટલી સમાન છે.
જો આવા સિફિલિસની સારવાર કરવામાં ન આવે, તો 3-4 વર્ષ પછી તે તૃતીય બની જશે.
બાળકોમાં તૃતીય સિફિલિસ
તૃતીય સિફિલિસ એ રોગનો સૌથી ગંભીર અને વિનાશક તબક્કો છે. આ તબક્કે, ચામડીની નીચે અને બાળકના શરીરની અંદર ગમ (બમ્પ્સ) અને બમ્પ્સ બને છે.
આ રચનાઓ ત્વચા પર અથવા શરીરની અંદર લાંબા સમય સુધી (કેટલીકવાર ઘણા વર્ષો સુધી) ચાલુ રહે છે. પછી તેમનામાં પ્યુર્યુલન્ટ પ્રક્રિયાઓ શરૂ થાય છે. અને જ્યારે અલ્સર તૂટી જાય છે, ત્યારે તે આસપાસના પેશીઓનો નાશ કરે છે.
અલ્સરની પ્રગતિ તે વિસ્તાર પર ખૂબ જ ખરાબ અસર કરે છે જ્યાં તે ઉદ્ભવે છે: માત્ર ચામડીના વિસ્તારો જ નહીં, પણ સ્નાયુઓ, કોમલાસ્થિ, વેસ્ક્યુલર અને અસ્થિ પેશી, મગજનો પદાર્થ. જો ગુમા આંતરિક અંગમાં થાય છે, તો તે પણ પીડાય છે.
બાળકોમાં સિફિલિસની સારવાર
બાળકોમાં હસ્તગત સિફિલિસની સારવાર પુખ્ત વયના લોકોની જેમ જ કરવામાં આવે છે. સિફિલિસવાળા બાળકને સમાન દવાઓ મળે છે, લગભગ સમાન સારવારની પદ્ધતિ અનુસાર:
- નિવારક (પ્રોફીલેક્ટિક) સારવાર - એન્ટિબાયોટિકનું એક ઇન્જેક્શન;
- પ્રાથમિક સિફિલિસની સારવાર - લગભગ 10-14 દિવસ સુધી હાથ ધરવામાં આવે છે;
- ગૌણ સિફિલિસની સારવાર, કોર્સના આધારે, લગભગ 15-20 દિવસ છે;
- તૃતીય સિફિલિસની સારવાર 14-28 દિવસના બે કોર્સમાં 14 દિવસના વિરામ સાથે કરવામાં આવે છે.
એન્ટિબાયોટિક ઇન્જેક્શનની સંખ્યા અઠવાડિયામાં એક વખતથી લઈને દિવસમાં ઘણી વખત હોઈ શકે છે. તે કઈ દવાનો ઉપયોગ કરવામાં આવે છે અને સિફિલિસની સારવાર કયા તબક્કે શરૂ થાય છે તેના પર નિર્ભર છે. ડૉક્ટર દરેક દર્દી માટે સખત રીતે વ્યક્તિગત રીતે દવાઓ પસંદ કરે છે.
બાળકોમાં સિફિલિસના પરિણામો
બાળકોમાં સિફિલિસના પરિણામો સારવાર ક્યારે શરૂ થઈ તેના પર સીધો આધાર રાખે છે.
જો સારવાર સિફિલિસના પ્રાથમિક અથવા ગૌણ સમયગાળામાં કરવામાં આવી હતી, તો પછી મોટાભાગના કિસ્સાઓમાં રોગના પરિણામો ટાળી શકાય છે.
જો સિફિલિસ ત્રીજા તબક્કામાં પહોંચી ગયો હોય, તો જોખમ ઊંચું છે બદલી ન શકાય તેવા ફેરફારોત્વચા પર, હાડપિંજર સિસ્ટમમાં અને આંતરિક અવયવોમાં. કોઈ સારવાર નથી તૃતીય સિફિલિસવર્ષો સુધી ટકી શકે છે અને છેવટે અપંગતા અને મૃત્યુ તરફ દોરી જાય છે.
બાળકમાં અંતમાં સિફિલિસના પરિણામો આ હોઈ શકે છે:
- નર્વસ સિસ્ટમના સિફિલિસ - વિવિધ સ્વરૂપો અપંગતા અને ઉન્માદ તરફ દોરી જાય છે;
- સિફિલિસ કાર્ડિયો-વેસ્ક્યુલર સિસ્ટમનું- એરોર્ટાને નુકસાન, એઓર્ટિક વાલ્વ, કોરોનરી વાહિનીઓ; હૃદયની નિષ્ફળતા તરફ દોરી જાય છે અને કોરોનરી રોગહૃદય;
- સિફિલિસ હાડપિંજર સિસ્ટમ- હાડકાંનો વિનાશ અને વિકૃતિ, વિનાશ કોમલાસ્થિ પેશી, સેડલ નાકની રચના, સખત તાળવાની ભગંદર અને તેથી વધુ;
- આંતરિક અવયવોના સિફિલિસ - યકૃત, કિડની, પેટ, ફેફસાં અને અન્ય અવયવોમાં વિનાશક ફેરફારો.
હસ્તગત સિફિલિસ બાળકના શરીર માટે ખૂબ જોખમી છે. જો બાળકના સામાજિક વર્તુળમાં સિફિલિસ હોય તો ચેપ લાગી શકે છે. બાળકો માટે ચેપનો સૌથી સંભવિત માર્ગ ઘરના સંપર્ક અથવા માતાના દૂધ દ્વારા છે.

બાળપણના સિફિલિસની સારવાર પુખ્ત વયના લોકોની જેમ જ કરવામાં આવે છે, પરંતુ દવાઓના નાના ડોઝ સાથે. અગાઉની સારવાર શરૂ થાય છે, ટાળવાની તક વધારે છે ગંભીર પરિણામોચેપ
બાળપણના સિફિલિસને રોકવા માટે, શાળા અને કિન્ડરગાર્ટન કામદારોને વર્ષમાં બે વાર આ ચેપ માટે પરીક્ષણ કરવામાં આવે છે.
જો પુખ્ત વયના લોકોમાંથી એક સિફિલિસથી બીમાર પડે છે, તો બાળકો અને તેના પરિવારના અન્ય સભ્યોની તપાસ કરવી જોઈએ અને તેમાંથી પસાર થવું જોઈએ. નિવારક સારવાર.
બાળકોમાં સિફિલિસ એ હસ્તગત રોગ છે. તેનું કારક એજન્ટ ટ્રેપોનેમા પેલીડમ છે.
અને જો પુખ્ત વયના લોકોમાં સૂક્ષ્મજીવાણુ મુખ્યત્વે જાતીય સંપર્ક દ્વારા પ્રસારિત થાય છે, બાળકોમાં મુખ્ય કારણચેપ - ઘરગથ્થુ સ્તરે. દર્દીમાંથી બેક્ટેરિયાનું પ્રસારણ વિવિધ વસ્તુઓ દ્વારા થાય છે - ઉદાહરણ તરીકે, તે કપડા, વહેંચાયેલ પલંગ, ટુવાલ હોઈ શકે છે. ટૂથબ્રશઅથવા વાનગીઓ.
શું સિફિલિસ બાળકમાં ફેલાય છે?
મોટાભાગના કિસ્સાઓમાં, સિફિલિસ બાળકોમાં ફેલાય છે, અને ચેપના બે માર્ગો હોઈ શકે છે.
પ્રથમ કિસ્સામાં આ જ્યારે છે વેનેરીલ રોગસગર્ભા માતામાંથી પ્લેસેન્ટા દ્વારા ગર્ભમાં પ્રસારિત થાય છે અથવા બાળકને બાળજન્મ દરમિયાન સૂક્ષ્મજીવાણુ પ્રાપ્ત થાય છે. આપણા દેશમાં આવા રોગો દુર્લભ છે, કારણ કે સગર્ભા સ્ત્રી તરત જ નોંધણી કરાવે છે અને જરૂરી પરીક્ષણોમાંથી પસાર થાય છે.
બીજા કિસ્સામાં, બાળપણમાં સિફિલિસ ચેપગ્રસ્ત લોકો સાથે નજીકના સંપર્ક, તેમજ વિવિધ વસ્તુઓની વહેંચણીને કારણે થાય છે. ઉદાહરણ તરીકે, બાળજન્મ દરમિયાન બાળક ચેપ લાગી શકે છે, જ્યારે સ્તનપાનચેપગ્રસ્ત માતા દ્વારા બાળક, દર્દીની લાળથી દૂષિત વાનગીઓ દ્વારા, ચુંબન દ્વારા, જો દર્દીને મૌખિક પોલાણમાં રોગના અભિવ્યક્તિઓ હોય.
બાળકોમાં સિફિલિસના ચિહ્નો અને લક્ષણો

બાળકો અને પુખ્ત વયના લોકોમાં સિફિલિસના ચિહ્નો વ્યવહારીક રીતે સમાન હોય છે, જોકે અગાઉના લક્ષણોમાં રોગ કેવી રીતે આગળ વધે છે તેમાં કેટલાક તફાવતો છે. મોટેભાગે, 14 વર્ષથી ઓછી ઉંમરના બાળકો બીમાર થઈ જાય છે, ઘણીવાર છ મહિનાથી દોઢ વર્ષ સુધી.
બાળકોમાં સિફિલિસ કેવી રીતે પ્રગટ થાય છે? તે બધા રોગના સમયગાળા પર આધારિત છે. તેથી, આ સમય દરમિયાન સખત અલ્સર (અલ્સર) દેખાય છે, જેને ઘણીવાર "ચેન્ક્રે" પણ કહેવામાં આવે છે. કપાળ, માથું, મોં અથવા હોઠ, કાકડા વગેરે પર સખત અલ્સર રચાય છે. મુખ્ય લેખ:""). બાળકોમાં, ચેન્ક્રે ભાગ્યે જ જનનાંગો પર દેખાય છે.
કદમાં, ચેન્ક્રે મસૂર જેવું લાગે છે, પરંતુ તે નાનું, પિનહેડનું કદ અને ઘણું મોટું હોઈ શકે છે - 5-કોપેક સિક્કા સુધી.
બીજા સમયગાળાના બાળકોમાં સિફિલિસના અભિવ્યક્તિઓ સપ્રમાણતાવાળા ફોલ્લીઓ, નાના અને વિપુલ પ્રમાણમાં હોય છે. આવા વિપુલ ફોલ્લીઓ ઉપરાંત, મોટાભાગના કિસ્સાઓમાં, બાળકોમાં હજી પણ કાં તો ચેન્કર હોય છે અથવા તેમાંથી શું રહે છે - ડાઘ અથવા રંગદ્રવ્ય-રંગીન સ્પોટ. તે ઘણીવાર વિસ્તૃત લસિકા ગાંઠો સાથે પણ હોય છે.
બાળપણના સિફિલિસની સારવાર

બાળકોમાં સિફિલિસની સારવાર રોગના સ્વરૂપ પર આધાર રાખે છે અને તે વિવિધ પ્રકારોમાં આવે છે. તેથી, નિવારક સારવાર છે જ્યારે બાળક - પૂર્વશાળાની ઉંમરઅને નજીકનો સંપર્ક હતો ઘરગથ્થુ સ્તરસાથે. આવી નિવારક સારવાર સંપૂર્ણપણે તમામ કિસ્સાઓમાં હાથ ધરવામાં આવે છે.
મોટા બાળકો માટે, ડૉક્ટર વ્યક્તિગત રીતે સારવાર પસંદ કરે છે, સારવારનો કોર્સ અને દવાઓ બંને સૂચવે છે. અહીં ફોલ્લીઓની ડિગ્રી, બીમાર પુખ્ત વયના લોકો સાથે સંપર્કની પ્રકૃતિ વગેરેને ધ્યાનમાં લેવામાં આવે છે.
ગર્ભાશયમાં અથવા બાળજન્મ દરમિયાન બાળકોને નિવારક સારવાર આપવામાં આવે છે.
તમારો પ્રશ્ન પૂછો ફોરમ પર ચર્ચા કરો







