Больные с заболеваниями эндокринной системы предъявляют большое количество разнообразных жалоб со стороны различных органов и систем. Это наблюдается из-за того, что при этих заболеваниях в патологический процесс вовлекаются многие органы и системы. Особенно часто больные предъявляют много жалоб со стороны нервной системы.
Другой особенностью обследования является то, что при многих заболеваниях эндокринной системы наблюдается очень характерный внешний вид больного и особенно лица. При целом ряде заболеваний органов эндокринной системы выражение лица является своеобразной «визитной карточкой». В качестве примера можно привести выражения лица при акромегалии, тиреотоксикозе, микседеме, «лунообразное лицо» при гиперкортицизме и др.
Третья особенность – непосредственному осмотру и пальпации доступна только щитовидная железа и у мужчин яички. Однако изменения при объективном обследовании можно выявить со стороны многих других органов и систем.
Четвертой особенностью является то, что ведущее значение в постановке диагноза играют лабораторные методы исследования (определение содержания гормонов, промежуточных продуктов их метаболизма в крови), а также некоторые инструментальные методы.
История настоящего заболевания
При собирании анамнеза заболевания у больных с заболеваниями органов эндокринной системы необходимо расспросить их о том, как оно началось и какими симптомами проявлялось. Далее подробно выяснить, обращался ли больной за медицинской помощью, какое проводилось обследование и лечение, его самочувствие после лечения. Необходимо выяснить характер течения заболевания, наличие обострений в его течении, чем они проявлялись, лечение амбулаторное или стационарное. Очень подробно необходимо выяснить причины, время, характер (симптомы) последнего ухудшения состояния больного.
История жизни больного
В возникновении эндокринных заболеваний важно выяснить значение наследственного фактора, перенесенного туберкулеза, (особенно при поражении надпочечников), сифилиса, радиации при поражении щитовидной железы и т.п.
Сахарный диабет
Сахарный диабет (СД) - заболевание, обусловленное абсолютным или относительным дефицитом инсулина и нарушением всех видов обмена веществ, в первую очередь углеводного.
Этиология и патогенез. Заболевание возникает при абсолютной или относительной недостаточности инсулина в организме. При абсолютной инсулиновой недостаточности содержание инсулина в крови больных снижено, больные нуждаются в постоянном введении инсулина. Развивается сахарный диабет 1-го типа .
Выделяют факторы риска этого заболевания:
1) вирусные инфекции (предполагают поражение поджелудочной железы вирусами Коксаки, эпидемического паротита, краснухи);
2) влияние токсических веществ (нитрозаминов, цианистых соединений и др.);
3) отягощенная по сахарному диабету наследственность;
4) в настоящее время большое значение уделяется аутоиммунным нарушениям , при которых у больных образуются антитела к антигенам островков поджелудочной железы.
При относительной инсулиновой недостаточности уровень инсулина в крови нормален или даже повышен, но снижается чувствительность рецепторов к инсулину. Так развивается сахарный диабет 2-го типа . К СД 2-го типа относят нарушения углеводного обмена, сопровождающиеся выраженной инсулинорезистентностью с дефектом секреции инсулина или с преимущественным нарушением секреции инсулина и умеренной инсулинорезистентностью.
Среди факторов риска этой формы диабета выделяют: ожирение, атеросклероз, ИБС, артериальная гипертензия, переедание и также осложненная наследственность. Особенно следует выделить ожирение. Врожденная склонность к ожирению и нарушению углеводного обмена при избыточном питании и низкой физической активности обусловливает развитие и прогрессирование нарушений углеводного обмена. Начало заболевания характеризуется прогрессирующим снижением чувствительности тканей к инсулину, что приводит к повышенной секреции инсулина и развитию нарушения толерантности к углеводам. Эта стадия нарушения углеводного обмена предшествует стадии развития сахарного диабета и проявляется периодическими подъемами уровня глюкозы натощак более 6,1 ммоль/л (но не более 7 ммоль/л) и через 2 часа после приема внутрь глюкозы – более 7,8 ммоль/л (но не выше 11,1 ммоль/л). В последующем, при несоблюдении лечебных или профилактических мероприятий, направленных на снижение массы тела и нормализацию обменных процессов, и присоединении других неблагоприятных факторов среды происходит истощение β-клеток поджелудочной железы и развивается сахарный диабет типа 2.
Нарушение углеводного обмена проявляется гипергликемией . Несмотря на большое содержание глюкозы в крови, нарушается ее утилизация тканями, возникает «энергетический голод». В связи с этим увеличивается распад жиров. Однако жирные кислоты «сгорают» с образованием большого количества кетоновых тел. Так развивается кетоацидоз . Нарушается белковый обмен: уменьшается синтез белка. Поэтому нарушается регенерация тканей и иммунитет. Из-за гипергликемии возникает глюкозурия . Это сопровождается полиурией . Она приводит к потере электролитов и, прежде всего, потере калия.
Таким образом, при сахарном диабете нарушаются все виды обмена и в патологический процесс вовлекаются все органы и ткани.
Сахарный диабет – это распространенное заболевание. Заболеваемость сахарным диабетом во всех промышленно развитых странах Америки и Европы составляет 1-2%. Последние годы отмечается тенденция к росту заболеваемости сахарным диабетом.
[ Почему уровень сахара в крови повышается?У пациента любым типом сахарного диабета повышен уровень сахара в крови. А если в крови есть «лишний» сахар, то значит его где-то не хватает. Где? В клетках нашего организма, которым глюкоза (сахар) крайне необходима в качестве энергии.
Глюкоза для клеток — это все равно, что дрова для печки или бензин для автомобиля. Но попасть в клетку глюкоза может только при помощи инсулина. Если инсулина недостаточно, то сахар, попав в кровь из кишечника или из печени, так и остается в крови. Но клетки организма при этом голодают. Важно понять, что чувство голода при сахарном диабете возникает не от недостатка питания, а от того, что клеткам не хватает глюкозы вследствие отсутствия инсулина.
Представьте себе человека, которого посадили в стеклянный аквариум и пустили плыть по реке в жаркую погоду. Человек умрет от жажды несмотря на то, что кругом полно воды, поскольку эта вода не может проникнуть внутрь аквариума. То же происходит и с клетками организма: вокруг в крови полно сахара, а клетки голодны.
А как можно понизить сахар крови? Единственным веществом, которое может снизить уровень сахара в крови является инсулин.
[ Откуда в крови берется сахар?Существует два источника повышения сахара в крови: углеводы, поступающие с пищей и глюкоза, попадающая в кровь из печени. Печень является складом (депо) сахара в организме. Поэтому нельзя добиться снижения уровня сахара в крови только ограничением потребления углеводов. В таких условиях печень просто усилит выброс сахара в кровь, а уровень сахара в крови все равно останется высоким.
[ Какой уровень сахара в крови считается нормальным?Для людей без сахарного диабета уровень сахара в крови натощак составляет 3.3 — 5.5 ммоль/л. После еды уровень сахара в крови у человека без сахарного диабета повышается до 7,8 ммоль/л (но не выше).
Пределы нормального уровня сахара в крови колеблются от 3.3 до 7.8 ммоль/л.
При сохранении высокого уровня сахара в крови клетки организма голодают, человек испытывает жажду, слабость, быстро утомляется, становится неспособным выполнять даже обычную работу, сильно худеет. Если уровень сахара в крови длительное время превышает нормальный, то начинают развиваться различные осложнения сахарного диабета, которые не возникают, если уровень сахара в крови остается в норме. Пациенты с первым типом сахарного диабета регулируют уровень сахара в крови при помощи инъекций инсулина. Пациенты со вторым типом сахарного диабета для регуляции уровня сахара в крови должны соблюдать диету и режим физических нагрузок, что позволит снизить массу тела и отказаться от таблеток.
«Вот и хорошо» — скажет какой-нибудь полный пациент со вторым типом сахарного диабета — «если мне надо похудеть, то пускай сахар в крови остается высоким, и я буду худеть. В начале заболевания я весил на 10 кг больше, а теперь похудел». Такое суждение неправильно. Поймите, что есть два вида похудания: «хорошее» и «плохое». В хорошем случае снижение массы тела происходит за счет ограничения потребления калорий с едой и увеличения расходования калорий при физ. нагрузке. При этом клетки освобождаются от избытка жиров, и восстанавливается чувствительность к инсулину. В плохом случае похудание происходит вследствие потерь энергии, сахар выходит из организма и мышечной массы, кроме того, развиваются осложнения сахарного диабета, связанные с высоким уровнем сахара в крови.
[ Почему сахар попадает в мочу?При повышении сахара выше нормы возникает состояние, при котором человек испытывает постоянную жажду и выделяет большое количество мочи. Жажда возникает потому, что из организма уходит много жидкости.
Наши почки работают как фильтр, задача которого — выводить из организма вредные вещества и задерживать полезные. Пока уровень сахара в крови остается в норме — почки не выделяют его в мочу. Когда этот уровень превышает норму, почки не могут удерживать в крови „лишний» сахар и он начинает проникать в мочу. Но сахар может выделиться из организма только вместе с жидкостью, в которой он растворен. Поэтому-то и возникает жажда: каждый грамм глюкозы, выделяющийся с мочой, „уводит» следом за собой определенное количество воды (13-15 г.). Недостаток жидкости в организме должен быть восполнен, поэтому те пациенты, уровень сахара в крови у которых повышен, испытывают сильное чувство жажды.
Пока уровень сахара в крови остается в норме, сахар в мочу не попадает. Но как только сахар в крови повышается выше определенного уровня (-10 ммоль/л) — сахар «уходит» в мочу. Чем больше сахара выделилось с мочой, тем меньше энергии для жизни получили клетки организма, тем большим будет чувство голода и жажды.
Минимальный уровень сахара в крови, при котором сахар из крови начинает проникать в мочу называют почечным порогом.
Почти так же происходит и при повышении уровня сахара в крови. Как только он начинает превышать определенную величину — начинается выделение сахара с мочой.
В среднем уровень почечного порога составляет 9-10 ммоль/л. Но у всех людей этот уровень различен. Уровень почечного порога изменяется в течение жизни: низкий у детей, во время тяжелых заболеваний или при беременности, понижается у пожилых людей. Каждый пациент с сахарным диабетом должен знать свой уровень почечного порога.
Вы не должны допускать, чтобы глюкоза, которая жизненно необходима клеткам Вашего организма, уходила из него вместе с мочой. Это все равно, что заливать бензин в дырявый бензобак автомобиля. Сколько не наливайте — машина не поедет.
Стоит только понизить уровень сахара в крови, как прекратится похудание, исчезнет жажда, количество выделяемой мочи станет обычным, улучшится самочувствие и работоспособность.
Установить свой уровень почечного порога можно при помощи простой таблицы, которую надо несколько раз заполнить. В ней будет всего два показателя: уровень сахара в крови и уровень сахара в тридцатиминутной моче.
[ Что такое тридцатиминутная моча?Вы должны опорожнить мочевой пузырь. Эта моча не нужна. Затем Вы измеряете уровень сахара в крови и заносите результат в первую колонку таблицы. Через 30 минут Вы собираете новую порцию мочи и измеряете уровень сахара в ней. Этот показатель Вы заносите во вторую колонку. Через несколько измерений Вам самому станет ясно — при каком уровне сахара в крови он начинает попадать в мочу.
Надо помнить, что каждый человек — индивидуальность, поэтому единого критерия быть не может. В норме уровень почечного порога колеблется от 8,5 до 11 ммоль/л. В любом случае Вы должны обязательно установить уровень своего почечного порога.
Посмотрите на таблицу.
Сахар крови ммоль/л | 9,7 | 10 | 9,2
Сахар мочи | 0,5 | 1 | 0
При уровне сахара в крови, который равен 10 ммоль/л, уровень сахара в моче составляет 1%. Значит, почечный порог уже превышен, поскольку в моче много сахара. При уровне сахара в крови, равном 9,2 ммоль/л, сахара в моче нет совсем; значит, уровень сахара в крови ниже уровня почечного порога. А вот при уровне сахара в крови, равном 9,7 ммоль/л, в крови появились следы (0,5%) сахара. Следовательно, уровень почечного порога в нашем примере равен 9,5 — 9,7 ммоль/л.
Старайтесь, чтобы уровень сахара в крови не превышал уровень вашего почечного порога.
[ Что такое инсулин?Инсулин — это белковый гормон, который вырабатывается в поджелудочной железе особыми клетками (β-клетки).
У человека без сахарного диабета в кровь, по принципу обратной связи, постоянно поступает необходимое количество инсулина. То есть при повышении уровня сахара в крови поджелудочная железа усиливает выработку инсулина, а при снижении — уменьшает.
В крови постоянно находится некоторое количество углеводов, поэтому небольшие порции инсулина непрерывно поступают в кровь из поджелудочной железы. После приема пищи, содержащей углеводы, в кровь сразу попадает много глюкозы, тогда из поджелудочной железы выделяется дополнительное количество инсулина. То есть инсулин вырабатывается и поступает в кровь соответственно изменениям уровня сахара в крови. Это своеобразный «автопилот» поджелудочной железы.
Ваш «автопилот» к сожалению отказал, но у Вас есть возможность помогать своему организму при помощи соблюдения определенных правил, которые будут отличаться друг от друга в зависимости от того, какой тип сахарного диабета (инсулинзависимый или инсулиннезависимый) у Вас.
[ Как инсулин действует на уровень сахара в крови?Некоторые пациенты говорят, что инсулин разлагает сахар в крови. Это неправильно. Если бы такое происходило, то мы могли бы спокойно пить чай с сахаром, предварительно налив в чашку инсулин. Но действие инсулина намного сложнее. В организме инсулин помогает сахару попасть из крови в клетку, как ключ от квартиры помогает хозяину открыть замок на двери и попасть домой. Когда нет инсулина, сахар остается в крови и не попадает в клетки. Клетки организма при этом голодают и человек испытывает чувство голода.
Пациенту с первым типом сахарного диабета при высоком уровне сахара в крови и чувстве голода, необходимо сделать дополнительную инъекцию инсулина, а не принимать пищу, поскольку прием дополнительных углеводов при отсутствии инсулина не приведет к насыщению. Чем больше Вы будете есть, тем большим будет уровень сахара в крови, а чувство голода не уменьшится. Только дополнительный инсулин может помочь глюкозе попасть в клетки, и это избавит Вас от чувства голода.
«Но ведь мы не делаем себе инъекций инсулина!» — скажут пациенты со вторым типом сахарного диабета. «Как же нам поступать в случае, когда сахар в крови высокий, а мы испытываем чувство голода?»
Вы должны действовать следующим образом: если голод невозможно терпеть, то можно съесть такие продукты, которые не повысят уровень сахара в крови и не прибавят к Вашему рациону дополнительных калорий. От избыточных калорий человек поправляется, а избыточный вес — это основная причина сахарного диабета второго (инсулиннезависимого) типа. К низкокалорийным продуктам относятся овощи: капуста или помидоры, например. Так, что при сильном чувстве голода и повышенном сахаре крови пациенты с инсулиннезависимым сахарным диабетом должны утолять свой голод овощным салатом (без масла, сметаны или майонеза), а не бутерброды или кашу.
Пациенты с инсулинзависимым типом сахарного диабета часто спрашивают: «Можно ли вводить инсулин не при помощи уколов, а при помощи таблеток, например?» К сожалению, это пока невозможно. Инсулин — это белковый гормон, который при попадании в желудок переваривается (разрушается), и выполнять свои функции уже не может. Со временем наверняка будут созданы и другие способы введения инсулина в организм человека. В настоящее время над этим работают ученые во всем мире. Но сейчас инсулин можно вводить только при помощи подкожных инъекций (например при помощи инсулиновой помпы).
[ Как работает инсулин в организме?Рассмотрим поподробнее работу инсулина в организме человека без сахарного диабета и попытаемся понять, что происходит у человека с диабетом.
Посмотрите на рисунки. Там изображен дом (клетка организма) в котором печку топят дровами (углеводами — глюкозой).
1. Дрова сложены во дворе дома (сахар в крови), а на двери дома висит большой замок, который только снаружи можно открыть ключом (инсулином). Пока снаружи (в крови) достаточно ключей (инсулина), чтобы дверь оставалась открытой, печку в доме топят дровами (глюкоза используется в качестве источника энергии) и дым остается светлым (ацетона нет).
2. Но если в крови нет ключа-инсулина, то дрова в дом попасть не могут. В этом случае замерзшие жильцы дома начинают сжигать в печке то, что их окружает, например линолеум (жиры и белки, которые уже находятся внутри клетки, а не те, которые Вы только что съели в виде бутерброда с маслом или салом). Из трубы начнет валить густой черный дым (ацетон).
Появление ацетона в крови опасно, поскольку кетоновые тела (ацетон) отравляют организм и вызывают такое состояние, как кетоацидоз, которое может привести к потере сознания (коме) и даже к смерти.
Грамотный пациент в ста процентах случаев может избежать появления ацетона в моче и не допустит развития комы.
Ацетон появляется в крови при повышении уровня сахара в крови до 13.5 -16.7 ммоль/л и/или при повышении сахара в моче выше 3%. Если при самоконтроле Вы обнаружили, что уровень сахара в моче или в крови выше этих двух показателей, то Вы должны непременно установить наличие или отсутствие ацетона в моче. так как при высоком уровне сахара без ацетона и при появлении ацетона Ваша тактика поведения будет различной.
Иногда при появлении ацетона в моче пациенты пьют содовый раствор или делают клизмы с содой и т.д., не увеличивая при этом дозу инсулина. Такие пациенты плохо представляют себе основную причину появления ацетона в моче. Согласитесь, что прежде, чем лечить от пневмонии человека, упавшего в прорубь, надо его из этой проруби вытащить, а уже потом подбирать антибиотики и жаропонижающие средства для лечения. Прием раствора соды оправдан, если предварительно Вы сделали себе инъекцию инсулина.
Для пациента с сахарным диабетом при появлении ацетона в крови и в моче в первую очередь необходим инсулин.
При первом типе сахарного диабета пациенты могут прожить долгие годы не имея никаких осложнений, умея правильно дозировать инсулин и следя за уровнем сахара в крови.
3. Ацетон может появиться в крови и в моче и в другом случае: дверь в доме открыта настежь, а дров во дворе нет (уровень сахара в крови понижен). Снижение уровня сахара в крови ниже 3,3 ммоль/л называется гипогликемией. При длительной гипогликемии в крови и моче может тоже появиться ацетон. В случае гипогликемии Вы должны съесть некоторое количество углеводов (заготовить дрова, а не ключи).
Гипогликемия не всегда бывает настоящей. Если в течение длительного времени уровень сахара намного превышает нормальный, а потом резко снижается до нормы или до значений, не намного превышающих уровень почечного порога, то может возникнуть состояние так называемой „ложной» гипогликемии.
[ Почему возникает «ложная гипогликемия»?Дело в том, что организм привыкает к постоянно повышенному уровню сахара в крови и на нормальный уровень сахара реагирует как на гипогликемию. Вы чувствуете слабость, дрожь в конечностях. Но в этой ситуации прием дополнительных углеводов неприемлем, поскольку уровень сахара в крови повышен. Установить истинность или ложность гипогликемии можно только при помощи измерения уровня сахара в крови. Если такой возможности нет, то при появлении подобных симптомов все-таки необходимо съесть 3-4 куска сахара (это позволит Вам избежать настоящей гипогликемии).
Вот почему Вам так необходимо измерять уровень сахара в крови: Вы должны в каждый момент времени знать, что именно происходит с Вашим организмом. Только самоконтроль позволит Вам вести такую жизнь, какую Вы хотите, несмотря на сахарный диабет.
Ацетон появляется в крови при сахарном диабете первого типа. При втором типе сахарного диабета появления ацетона не происходит. Потому что при втором типе сахарного диабета инсулина в крови в избытке.
При втором типе сахарного диабета дверь открывается, но с трудом. В 96% случаев это происходит из-за того, что вместо одного замка на двери висит несколько (вследствие ожирения). В этом случае и ключей нужно несколько, одного ключа не хватит. Поджелудочная железа вырабатывает большее количество инсулина (ключей), но и его оказывается недостаточно для поддержания нормального уровня сахара в крови.
Остальные 4% пациентов со вторым типом сахарного диабета имеют ключи, которые не вполне подходят к замкам (у людей с нормальным весом). Но и в этом случае требуются дополнительные ключи. То есть инсулина все равно не хватает. Вот почему в крови остается высокий уровень сахара.
[ Как осуществлять самоконтроль?Пациентам с первым типом сахарного диабета необходимо контролировать уровень сахара в крови. Контроль за сахаром крови необходим всем без исключения пациентам, которые находятся на инсулинотерапии. Делать это можно при помощи полосок, покрытых химическим реактивом, непосредственно перед инъекцией инсулина. При пользовании полосками или приборами для измерения уровня сахара в крови необходимо строго соблюдать инструкцию, поскольку неправильное выполнение процедуры может привести к получению неточных результатов. Поэтому будьте внимательны, читая инструкцию. Засекайте время по часам с секундной стрелкой (при пользовании реактивными полосками). Если требуется промокнуть кровь с полоски, то необходимо делать это при помощи ваты или салфетки. Важно, чтобы салфетка была гладкой, то есть не имела выпуклого рисунка. В противном случае результаты измерения могут оказаться неточными, особенно, если Вы пользуетесь прибором для определения уровня сахара в крови.
В настоящее время существуют приборы для определения уровня сахара в крови, которые не требуют от пациента ни промокания крови с полоски, ни контроля времени. Необходимо только нанести каплю крови на поверхность полоски; и в течение 30-120 секунд прибор автоматически измерит и покажет на табло уровень сахара в крови. Простота и удобство использования выводят такие приборы на первое место среди остальных средств самоконтроля. Вам необходим только прибор и несколько полосок; и в течение всего дня Вы будете иметь возможность быстро и точно определить уровень сахара в крови, что, несомненно, позволит Вам вести более свободный образ жизни. Приборы настолько просты, что их могут использовать даже дети. Кроме того, существуют приборы очень компактных размеров, которые занимают места не больше, чем кошелек.
[ Как правильно взять кровь из пальца?Существуют специальные автоматические ручки для прокалывания пальца. При пользовании ими эта процедура становится практически безболезненной.
Делать укол надо в боковые поверхности пальцев (не в «подушечку»). Так взятие крови будет менее болезненным. Брать кровь для анализа рекомендуют из любого пальца, кроме большого и указательного. Так что не выбирайте себе «любимый» палец. Берите кровь по очереди из шести пальцев на двух руках.
[ Когда надо измерять уровень сахара в крови?Проверку необходимо делать перед едой перед завтраком, перед обедом и перед ужином). Дополнительно нужно контролировать уровень сахара в крови перед сном и во всех случаях ухудшения самочувствия. Вы должны понять, что только ежедневный, многократный контроль уровня сахара в крови поможет Вам скорректировать дозы инсулина соответственно Вашему образу жизни и режиму питания.
Результаты десятилетнего исследования, проведенного в Америке, показали, что для достижения оптимального результата необходимо измерять уровень сахара в крови не менее 3-4 раз в сутки. Если уровень сахара в крови измеряется реже, то течение диабета ухудшается.
Ваша потребность в инсулине может быть установлена только при помощи дневника самоконтроля, который Вам потребуется заполнять ежедневно. В этот дневник заносятся: данные самоконтроля уровня сахара в крови, который вы измеряете перед каждым приемом пищи; количество вводимого инсулина; количество хлебных единиц.
Кроме того, есть отдельная графа для записи различных состояний, касающихся сахарного диабета: гипогликемия, появление ацетона, повышение температуры или употребление алкоголя.
Если Вы болеете уже давно, но дневник не вели, то начинайте это делать немедленно. После нескольких месяцев Вы установите, сколько инсулина требуется в каждой конкретной ситуации. Тогда дневник будет уже не так необходим. Но в первое время он будет Вашим помощником и судьей.
Пациентам со вторым типом сахарного диабета важно следить за уровнем сахара в моче при помощи реактивных полосок через 1,5-2 часа после еды. Вам важно знать, что произошло в организме с теми углеводами, которые поступили в организм во время очередного приема пищи. Если в моче содержится сахар, значит Вам не удалось наладить Ваш образ жизни, который должен включать в себя низкокалорийную диету и физические нагрузки, что поможет Вам снизить свой вес и в результате — избавиться от диабета. Но в сложных ситуациях Вы тоже должны измерить уровень сахара в крови. Дневник самоконтроля понадобится и Вам. Вы должны записывать калорийность пиши, уровень сахара в моче (и/или в крови), количество принимаемых таблеток.
При каждом посещении врача необходимо иметь с собой дневник. С его помощью Вы сможете эффективно обсудить с врачом проблемы, связанные с контролем сахарного диабета.
[ Существует ли профилактика развития диабета?Профилактики сахарного диабета первого (инсулинзависимого) типа нет. Это значит, что Вы не могли что-либо сделать или не сделать, чтобы не было сахарного диабета.
Если в семье есть родственники, имеющие сахарный диабет первого типа, то постарайтесь закаливать своего ребенка, поскольку простудные заболевания чаще поражают и тяжелее протекают у детей и подростков с ослабленным иммунитетом. Но и закаленный ребенок может заболеть сахарным диабетом, просто у него риск заболевания будет ниже, чем у незакаленного.
При втором типе сахарного диабета возможна профилактика. Если кто-то из Ваших родителей страдал ожирением и сахарным диабетом второго типа, то Вы должны тщательнее следить за своим весом и не допускать, чтобы у Вас развилось ожирение. В этом случае диабета может не быть.
[ Можно ли вылечить сахарный диабет?Последний вопрос касается альтернативных методов лечения сахарного диабета. Многие «целители» обещают избавить пациентов от этого заболевания. Не стоит применять неисследованные методы. Во всем мире пациенты с инсулинзависимым типом сахарного диабета делают себе инъекции инсулина, а пациенты со вторым типом сахарного диабета следят за диетой и снижают свой вес.
Проверки разных «альтернативных методов» показывают, что они не полезны, а часто вредны.
При первом типе сахарного диабета не существует никаких методов лечения, кроме инсулина. Прежде, чем решиться на эксперимент над своим организмом, вспомните еще раз, что глюкоза нужна клеткам, как воздух; и что попасть в клетки она может только при помощи инсулина. Что заменит Вам инсулин на сеансе гипноза или при лечении травами? Ничего.
Очень часто «целители» принимают на «лечение» пациентов только на первом году заболевания. Они пользуются Вашим незнанием ситуации.
Дело в том, что в тот момент, когда впервые обнаруживается повышение уровня сахара в крови, ставится диагноз сахарного диабета и назначается инсулинотерапия в организме еще имеется около 10% клеток, которые вырабатывают свой инсулин (эндогенный).
Но этих клеток мало, и они со своими функциями не справляются, кроме того их число продолжает сокращаться вследствие тех процессов, которые описаны выше. С началом поступления инсулина извне, с этих клеток снимается дополнительная нагрузка и они, «отдохнув», начинают производить немного большее количество инсулина. В этот период доза инсулина, которую Вы вводите себе сами, может уменьшиться. Иногда даже отпадает необходимость в ежедневных инъекциях.
Этот процесс возникает в первый год заболевания. Такое состояние называют «медовым месяцем» . У некоторых пациентов он длительный, а у некоторых очень короткий. Это индивидуально.
Но если в период до начала «медового месяца» пациент обращается к альтернативной медицине, то «целитель» указывает на начало «медового месяца» как на начало «чудесного выздоровления». К сожалению, это состояние никогда не бывает длительным. Рано или поздно дозы инсулина снова возрастут. «Целители» же начинают в этом случае говорить о «пагубном влиянии традиционной медицины», поскольку пациенту снова назначили инсулин.
Нам понятно Ваше стремление вылечить сахарный диабет и отказаться от ежедневных инъекций инсулина, особенно в том случае, если у Вас болен ребенок. Но это невозможно. Единственный правильный путь — это путь к образу жизни с сахарным диабетом. Не стоит тратиться на непроверенные методы лечения, лучше приобретите средства для самоконтроля и начните выполнять те рекомендации, которые мы Вам предлагаем. Тогда у Вас гораздо больше шансов предотвратить осложнения и прожить полноценную жизнь, несмотря на сахарный диабет.
При втором типе сахарного диабета можно использовать некоторые народные средства, но прежде всего подумайте и посоветуйтесь с врачом. Не вредите своему организму. Последствия самолечения часто труднее вылечить, чем то заболевание, от которого Вы попытались избавиться с его помощью.
Известный диабетолог Джослин верил, что в будущем статистика покажет: те пациенты, которые выполняют все рекомендации по образу жизни с сахарным диабетом в течение всей жизни, будут жить дольше и будут меньше болеть другими заболеваниями, чем остальное население, не имеющее сахарного диабета. Это связано с тем, что пациенты с сахарным диабетом больше следят за своим питанием, больше занимаются спортом, поддерживают себя в хорошей форме. А значит, и жить будут дольше.
Сахарный диабет является социальной болезнью, поскольку им страдает более 1% населения. В Польше число больных диабетом оценивается в 0,5 млн человек. Подавляющее большинство - это тучные люди старше 60 лет. Значительно меньшую часть составляют молодые люди, худые или с нормальной массой тела, а также дети.Диабет называют болезнью цивилизации. Это значит, что определенные достижения современной науки и техники, повышающие уровень жизни людей, влияют на нарастание подверженности этой болезни. Существенное значение имеет также увеличение продолжительности жизни. Другим фактором, способствующим возникновению диабета, является переедание, ведущее к ожирению.
Чем больше избыточная масса тела и чем дольше она отмечается, тем выше риск диабета. Современный образ жизни, полный напряжения, спешки, при одновременном ограничении движения, является следующим фактором, предрасполагающим к развитию этой болезни. Механизация домашнего и профессионального труда, развитие транспорта уменьшают долю физической нагрузки в повседневной жизни. Мало работающие мышцы хуже «сжигают» поступающие с пищей жиры, углеводы и т.д.
Причины диабета:
Существуют семьи, где диабетом болеют несколько человек. Кроме того, у многих пациентов в анамнезе устанавливается наличие диабета у близких родственников. Из этого следует, что диабет имеет семейный характер, т.е. передается по наследству. Важно понимать, что наследуется не сама болезнь, а склонность к ней! Это значит, что у лица, отягощенного склонностью к заболеванию диабетом, под воздействием старения, ожирения, малоподвижного образа жизни или длительного приема некоторых лекарств может (хотя и не обязательно) развиться эта болезнь. У детей и молодых людей диабет может начаться из-за некоторых вирусных заболеваний, например эпидемического паротита (свинки), розеолы и др. Редкой причиной диабета может явиться воспаление поджелудочной железы, ведущее к разрушению этого органа, или новообразование поджелудочной железы.Сущность диабета:
Обмен веществ в организме здорового человека является комплексом многих сложных процессов. В их ходе потребляемая пища преобразуется в «строительный материал» организма - в тепло, необходимое для поддержания нормальной температуры тела, в энергию, посредством которой осуществляются многие процессы жизнедеятельности.Пищевые компоненты - углеводы, белки, жиры и минеральные соединения - преобразуются в тесной взаимной зависимости и связи. При диабете происходит вторичное нарушение всего обмена веществ, и прежде всего углеводов, поэтому диабет относится к болезням обмена веществ.
Углеводы, или сахара, являются с количественной точки зрения самым весомым компонентом нашего питания. В пище присутствуют как простые, так и сложные сахара. Простые сахара - это глюкоза, сахар, содержащийся во фруктах (фруктоза), сахар, используемый в кулинарии (сахароза), молочный сахар, находящийся в молоке (лактоза), реже иные. Сложные углеводы, как свидетельствует их название, состоят из многих молекул простых Сахаров. Таким сложным углеводом является крахмал, главный компонент муки, крупы, картофеля и всех видов пищи, содержащей эти продукты.
Углеводные продукты подлежат в пищеварительном тракте перевариванию, или разложению на простые сахара, в основном глюкозу. Именно она усваивается и проникает через стенки кишечника в циркулирующую кровь. Другим полисахаридом является клетчатка - компонент многих растений.
Пищеварительные соки человека не могут ее разложить, как это происходит с крахмалом.
Она удаляется с калом, являясь так называемой остаточной субстанцией. Глюкоза попадает с кровью в разные органы, где подлежит «сжиганию», т.е. преобразованию в двуокись углерода и воду, являясь источником упомянутой выше энергии, или может «складироваться». Одной из форм «складирования» глюкозы является полисахарид гликоген, накапливающийся в печени и мышцах, другой же формой - преобразование ее в жир. Обмен глюкозы регулируется инсулином.
Инсулин является гормоном, вырабатываемым определенными клетками так называемой островковой части поджелудочной железы. Полное отсутствие выделения инсулина этими клетками вызывает диабет у детей и молодых людей (диабет 1-го типа). У пожилых же и тучных больных диабетом (диабет 2-го типа) поджелудочная железа выделяет инсулин, но в слишком малом количестве. Кроме того, у таких больных инсулин не оказывает должного влияния на обмен сахара.
Следствием как полного отсутствия инсулина, так и его недостаточного действия является гипергликемия (засахаренность крови), которая ведет к наличию сахара в моче, или глюкозурии.
Симптомы и течение диабета:
Наиболее характерным недомоганием при сахарном диабете является сильная жажда при одновременном обильном мочеиспускании, или полиурии. Несмотря на усиленный аппетит, больной худеет, чувствует себя ослабленным, ощущает сонливость. Возникают болезненные трещины в уголках губ, так называемые заеды, зубы расшатываются и выпадают. Женщины жалуются на упорный зуд вульвы, мужчины - на воспаление головки полового члена. Нередко отмечается склонность к фурункулезу.Диабетические симптомы у молодых людей проявляются весьма остро и обычно ведут к раннему обращению к врачу. Если этого не происходит, может развиться опасное для жизни состояние диабетической комы. У больных диабетом 2-го типа симптомы менее выраженные, поэтому на них долго не обращают внимания, так что диабет зачастую диагностируется случайно. С момента начала адекватного для данного вида диабета лечения происходит нормализация обмена веществ и ослабление недомоганий.
Длительное течение диабета вызывает у многих больных постепенное повреждение кровеносных сосудов. В более крупных артериях развивается склероз. У больных диабетом чаще, чем в основной популяции, развивается коронарная болезнь, случаются инсульты, наблюдается болезнь артерий нижних конечностей. Местное малокровие ног - весьма частое при этой болезни - вызывает боль в голени во время ходьбы, что вынуждает больного останавливаться и отдыхать (так называемая перемежающаяся хромота). Со временем на стопе могут образоваться трудно заживающие изъязвления, что может привести к гангрене. Поэтому больные диабетом должны особенно заботиться о гигиене ног и носить удобную обувь. В случае даже незначительной потертости, царапины или пореза на стопе необходимо показаться врачу.
Диабетическое повреждение капилляров ведет к нарушениям зрения (диабетическая ретинопатия), функционирования почек и нервной системы.
Диагностика диабета:
Проявление какого-либо из перечисленных выше симптомов, особенно у лица, в семье которого отмечался диабет, должно послужить поводом для обращения к врачу. Подозрение на диабет подтверждается при анализе крови натощак, если показатель концентрации сахара в крови выше нормы, т.е. 4,0-6,5 ммоль/л (65-95 мг%), а также при наличии сахара в моче. У пожилых людей при повышении концентрации сахара в крови может не отмечаться наличия сахара в моче. Это объясняется тем, что в старости повышается так называемый почечный порог для удаления сахара с мочой.Лечение сахарного диабета:
С момента диагностирования диабета следует как можно скорее начать его лечение. Тактику лечения определяет врач. Лучше всего обратиться в специализированные консультации для больных диабетом. Систематические регулярные посещения консультаций должны предваряться лабораторными анализами концентрации сахара в крови и моче. Больные диабетом должны отдавать себе отчет в том, что важнейшее значение для лечения имеет размеренный образ жизни. Необходимо придерживаться диетических требований, а также соответствующего для каждого больного объема физических нагрузок, избегать нервного напряжения. Весьма важно отказаться от курения и употребления алкоголя. Больной диабетом должен понимать сущность патологических процессов, происходящих в его организме, знать симптомы и принципы лечения. Тем самым больной может осознанно принимать участие в лечении сахарного диабета.Диета:
Больной диабетом должен придерживаться умеренности в питании как в количественном, так и в качественном отношении, а также соблюдать регулярность приемов пищи в течение дня. У многих пациентов это связано с изменением определенных привычек и предпочтений в питании.Как известно, питание обеспечивает энергетические потребности организма в процессе его жизнедеятельности. Диета больного диабетом должна быть составлена так, чтобы удовлетворялись только энергетические «издержки». Питание не должно содержать избыточной энергии, которая вызывает увеличение массы тела. Пожилые люди, полные, ведущие малоподвижный образ жизни, должны придерживаться малоэнергетичной диеты. Молодые диабетики, худые, работающие физически, могут употреблять более энергетичные виды пищи.
В диете больного диабетом прежде всего ограничиваются углеводы и жиры, а количество белка остается таким же, как и в меню здорового человека. Углеводные продукты, разрешенные при диабете, - это те, которые содержат сложные углеводы - преимущественно крахмал. Это продукты переработки злаков, картофель, рис. Разумеется, это не значит, что их можно потреблять в неограниченных количествах. Эти продукты должны покрывать половину дневной энергетической потребности. Простые углеводы (сахар, джем, мед, конфеты, шоколад, печенье) быстро поглощаются из пищеварительного тракта, вызывая внезапное повышение концентрации сахара в крови.
Поэтому лучше полностью исключить их из рациона. В случаях, когда это затруднительно, допустимо употребление в день: 3 чайные ложки сахара при низкоэнергетичной диете и 6 чайных ложек при высокоэнергетичной диете. Сахар как таковой может применяться либо для подслащения жидкостей, либо употребляться в виде сладостей. Следует подчеркнуть, что несладкие жидкости кажутся невкусными только поначалу. Пациенты единодушно утверждают, что со временем несладкий чай или кофе воспринимаются ими совершенно нормально. Больные, которые не в состоянии приспособиться к необходимому ограничению потребления сахара и продуктов, содержащих сахар, могут пользоваться искусственными подслащающими средствами - например, сахарином.
Довольно распространенным является ошибочное мнение, что больные диабетом могут употреблять фрукты и мед в любых количествах, поскольку это не вызывает повышения концентрации сахара в крови. Мед следует исключить так же, как и сахар, а употребляя фрукты, помнить о содержащихся в них простых углеводах (фруктоза). Арбузы, лимоны, грейпфруты, земляника, клубника, клюква относятся к группе фруктов с малым содержанием этого сахара, и больные могут их потреблять в сравнительно большом количестве (до 1/2 кг в день) без увеличения концентрации сахара в крови. Фрукты, богатые сахаром, такие как бананы, черная смородина, сливы любых сортов, сладкие яблоки, виноград, следует ограничить, как максимум, до 100 г в день. Другие фрукты имеют среднее содержание углеводов, и их можно употреблять в количестве до 1/4 кг в день.
Фрукты лучше употреблять в сыром виде, но можно также и в вареном, сушеном, а также в виде мармеладов, варений, муссов, соков. Все продукты переработки фруктов должны быть только домашнего приготовления, без добавления сахара. Имеющиеся в торговой сети подобные продукты содержат слишком много сахара и не пригодны для употребления в пищу больными диабетом.
Особое внимание в меню больных диабетом следует уделить овощам. Они содержат минимальные количества белков (за исключением бобовых) и жиров, а большинство из них и очень малое количество углеводов. Одновременно овощи являются источником клетчатки. Клетчатка не подвергается в пищеварительном тракте перевариванию и всасыванию, задерживает при этом всасывание других пищевых компонентов - прежде всего простых Сахаров (глюкозы). Таким образом, овощи способствуют снижению концентрации сахара в крови. Клетчатка дает ощущение сытости, стимулирует работу кишечника, способствует регулярности его опорожнения. Овощи, показанные больным диабетом в количестве до 1/2 кг в день, - это белокочанная, цветная и брюссельская капуста, цикорий, помидоры, огурцы, салат, спаржа, шпинат, редис, кольраби, спаржевая фасоль, лук-порей, свекла, кабачки, морковь. Возможно потребление такого же количества грибов. Сухие горох и фасоль, кукурузу, а особенно часто и чрезмерно потребляемый больными диабетом картофель следует ограничить из-за большого содержания в них крахмала.
Среди белковых продуктов больные диабетом должны выбирать те, которые содержат мало жира (нежирные молоко, сыры, мясо и рыба). Среди сыров особенно показаны больным диабетом белые (творожные). Они являются источником очень ценного и хорошо усвояемого белка и содержат значительно меньше жира, чем сычужные сыры (желтые). К нежирным сортам мяса относятся телятина, крольчатина, конина, мясо курицы и индейки. Свинина и баранина содержат много жира и поэтому в диабетической диете должны быть предельно ограничены. Из копченостей больной диабетом может употреблять нежирный окорок и филей. Колбасы, сосиски, сардельки из-за большого содержания жира должны быть практически исключены из рациона. Из субпродуктов менее всего жира содержится в требухе, телячьих и говяжьих ножках. Нежирные сорта рыбы - это треска, камбала, линь, карась, окунь, плотва, форель, судак и щука. Карп, сельдь, шпроты, а особенно палтус, угорь и лосось, являются жирными и не показаны для больных диабетом.
Следует ограничить жиры, причем не только содержащиеся в самих продуктах (например, в мясе, молоке, сыре и т.п.), но и в добавках к блюдам, используемым для жарки. Продукты, богатые жиром, были названы выше. Кроме того, к ним относятся сметана, яйца, а также орехи.
Больные диабетом должны отдавать предпочтение растительным маслам. Животные жиры (сливочное масло, смалец, сало, сметана и сливки), способствующие склерозу, которому особо подвержены больные диабетом, должны-быть категорически исключены.
Больной диабетом может принимать не только вареную, но также жареную, тушеную и печеную пищу при условии, что дневная норма потребления жира не будет превышена из-за способа ее приготовления.
Разрешены соль и приправы (перец, уксус, паприка, горчица, хрен), а также чай и натуральный кофе, если нет показаний к их ограничению из-за других сопутствующих заболеваний - например, недостаточности кровообращения, артериальной гипертензии, болезней печени, желудка и почек.
Что касается алкогольных напитков, то больным диабетом разрешается изредка выпить небольшое количество выдержанного алкоголя. Частое и в больших количествах употребление спиртных напитков способствует диетическим нарушениям, ухудшая процесс компенсации диабета. Сладкие вина и пиво содержат много углеводов и поэтому при диабете противопоказаны. Кроме того, если больной принимает противодиабетические лекарства, алкоголь может вызвать острые реакции неприятия.
Помимо состава диеты важным также является равномерное распределение количества пищи в течение дня. Прежде всего речь идет о правильном планировании приема дневного количества углеводов. Их большое количество в одном из приемов пищи вызывает повышение концентрации сахара в крови и появление сахара в моче. В то же время недостаточное количество пищи или пропущенный ее прием, особенно у больных, которые лечатся инсулином, может стать причиной гипогликемии. Лучше всего, чтобы больной взял за основу 5-разовое питание: 3 основных приема пищи (завтрак, обед, ужин), каждый из которых содержит приблизительно по 25% дневного количества углеводов, и 2 дополнительных (второй завтрак, полдник) с содержанием 10-15% углеводов. Больные, склонные к ночной гликемии, должны съедать поздним вечером (около 23-00) небольшую порцию пищи.
Лечение инсулином и пероральными противодиабетическими лекарствами:
Способ фармакологического лечения диабета для каждого больного избирает врач. Инсулин, применяемый для лечения диабета, получают путем сложной технологии из поджелудочных желез свиней (свиной инсулин), а в последнее время все чаще инсулин получают с помощью генетически запрограммированных бактерий или дрожжевых клеток, в результате чего получается инсулин, идентичный человеческому. Инсулин, как правило, применяется в виде подкожных инъекций. Внутривенно и местно применяется в единичных случаях, чаще всего в условиях стационара. Инсулин, принимаемый перорально, не действует, поскольку в пищеварительном тракте разлагается.Инсулин выпускается в герметически укупоренных резиновыми пробками флаконах, из которых его набирают в специальные («инсулиновые») шприцы, или во вкладышах (пенфилах), размещенных в полуавтоматических инсулиновых шприцах (пенах). Сегодня также доступны одноразовые шприцы. Запас инсулина следует надлежащим образом хранить, лучше всего при температуре от 4 до 10°С, т.е. в холодильнике, далеко от морозильной камеры. Сила действия инсулина определяется в интернациональных единицах.
Имеется много видов инсулина. Они отличаются друг от друга длительностью действия, видом (прозрачный и мутный) и субстанциями, добавляемыми в процессе производства.
В любом случае врач устанавливает дозу, вид, время и количество инъекций инсулина. Существенное значение при лечении инсулином имеет соблюдение режима питания и учет физической нагрузки. Если больной этого не придерживается, имеется опасность возникновения гипогликемии. В начальном периоде это состояние характеризуется такими симптомами, как беспокойство, дрожь в руках, потливость, чувство голода, усиленное сердцебиение. В этом случае следует выпить сильно подслащенную жидкость или съесть несколько кусочков сахара. Таким образом можно избежать развития глубокой гипогликемии, вызывающей гипогли-кемическую кому.
Желательно, чтобы больной умел самостоятельно вводить себе инсулин. Тогда он станет независим от других лиц и сможет не посещать ежедневно амбулаторию. Местом подкожных инъекций являются плечи, бедра, живот (особенно у женщин), межлопаточная область. Поскольку у некоторых больных в местах инъекций происходит гипертрофия подкожной жировой ткани («инсулиновые шишки»), следует как можно чаще менять место инъекций.
Пероральные противодиабетические лекарства не заменяют инсулина там, где он безоговорочно необходим. Случается, что больной осознанно уклоняется от выполнения врачебных назначений и принимает пероральные препараты. Такое поведение может быть очень опасным, поскольку нередко приводит к серьезным осложнениям до комы включительно.
Имеется три группы пероральных лекарств, применяемых при лечении диабета. Первая группа (производные сульфонило-мочевины) эффективна при диабете 2-го типа, т.е. у тех пациентов, у которых сохранено выделение инсулина поджелудочной железой. Лекарства этой группы увеличивают выделение собственного инсулина больного, что ведет к нормализации обмена углеводов. Пероральные лекарства второй группы (производные бигуанида) действуют иначе: эти средства снижают всасывание сахара в пищеварительном тракте и образование сахара из белков в печени, а также усиливают «сжигание» углеводов. Представителем третьей группы пероральных противодиабетических лекарств является акарбоза, которая выборочно снижает всасывание углеводов в пищеварительном тракте и таким образом снижает концентрацию сахара после приема пищи. Эти пероральные лекарства в некоторых ситуациях могут применяться вместе с инсулином. Такое решение принимает, разумеется, врач.
Лечение сахарного диабета народными средствами:
Лекарственные растения лишь в небольшой мере снижают концентрацию сахара в крови. В лечении диабета они, скорее, имеют вспомогательное значение по отношению к диете и противодиабетическим лекарствам. Лекарственные растения только в отдельных случаях могут быть единственным лекарственным средством при лечении диабета. Их нельзя принимать вместо пероральных диабетических лекарств, а тем более вместо инсулина.Среди известных и доступных лекарственных растений специфическим противодиабетическим действием обладают трава козлятника аптечного (Herba Galegae) и околоплодия фасоли обыкновенной (Pericarpium Phaseoli). Эти растительные средства применяются при диабете в комплексе с листьями крапивы (Folia Urticae), имеющими мочегонное действие, листьями шалфея (Folia Salviae) со спазмолитическим и противовоспалительным свойствами, а также корнем одуванчика (Radix Taraxaci), обладающим желчегонным действием и положительно влияющим на обмен веществ.
Сбор I:
По 25 г:трава козлятника аптечного (Herba Galegae)
околоплодия фасоли обыкновенной (Pericarpium Phaseoli)
По 20 г:
листья крапивы (Folia Urticae)
листья черники (Folia Myrtilli)
По 5 г:
листья шалфея (Folia Salviae)
корень одуванчика (Radix Taraxaci)
Приготовление и применение. 2 столовые ложки сбора залить 1 стаканом кипятка, I настоять. Принимать по стакану настоя I перед каждым приемом пищи. Наряду с использованием при диабете указанный сбор также применяется при инфекциях мочевыводящих путей и запорах.
Другие народные средства:
Еще одним народным средством, рекомендуемым больным диабетом, являются пивные дрожжи. Они содержат некое вещество, окончательно не определенное (скорее всего хром), который нормализует реакцию на глюкозу, а также содержат иные ценные для организма химические соединения и витамины. Поэтому пивные дрожжи можно применять в комплексной терапии диабета (прием 1-2 таблетки по 0,5 г 3 раза в день, лучше растворив в небольшом количестве воды или молока).Физические упражнения:
Важным и полезным элементом в лечении диабета является соответствующим образом дозированная умеренная физическая нагрузка. Работающие мышцы интенсивно «сжигают» углеводы, в результате чего снижается концентрация сахара в крови. Физическая нагрузка повышает эффективность противодиабетических лекарств и диеты, является профилактикой склероза и ожирения, позволяет в известной мере снизить избыточную массу тела.Включение в комплексную терапию диабета систематической контролируемой физической нагрузки должно быть обязательно согласовано с врачом. Именно врач определяет тип нагрузки и ее распределение в течение дня. При этом учитывается возраст, масса тела, вид противодиабетического лечения (инсулин или пероральные препараты), а также наличие сопутствующих заболеваний. Назначение следует делать с особой осторожностью, если пациент страдает, кроме того, болезнями системы кровообращения.
Лицам с избыточной массой тела, ведущим малоподвижный образ жизни, весьма показаны ежедневные прогулки, легкий физический труд на свежем воздухе (например, в саду, на дачном участке), гимнастика. Больные диабетом могут даже заниматься спортом - греблей, игрой в мяч, теннисом, пинг-понгом, несложным скалолазанием, плаванием, вело-. сипедным спортом - разумеется, не на профессиональном уровне. Нетренированные люди должны пройти соответствующую весьма длительную подготовку с постепенным повышением нагрузки.
Для лиц с компенсированным диабетом рекомендуются занятия одним из указанных видов спорта 3-5 раз в неделю 30-60 мин в течение дня. Следует помнить, что даже тщательно подобранная (а особенно чрезмерная) физическая нагрузка у больного, который лечится инсулином, может вызвать гипогликемию. Чтобы этого не случилось, следует так планировать более тяжелые виды домашней работы, труда на участке или занятий спортом, чтобы их время не совпадало с максимальным действием инсулина и было предварено небольшим дополнительным приемом пищи.
Одновременно следует иметь в виду, что у больных с некомпенсированным диабетом, например, из-за недостаточной дозы инсулина, под влиянием физической нагрузки происходит дальнейшее ухудшение состояния вплоть до появления ацетона в моче, т.е. может развиться диабетический ацидоз. Такие больные не должны заниматься тяжелым физическим трудом. Профессии, связанные с большой физической нагрузкой (например, шахтер, металлург), противопоказаны для больных диабетом 1-го типа, который характеризуется повышенной продукцией кетозы. Больные, систематически занимающиеся каким-либо видом спорта, должны всегда иметь при себе справку о болезни диабетом.
Бальнео- и климатотерапия:
Ценным дополнением в терапии диабета является санаторное лечение. Здесь важно не столько влияние самого климата на течение болезни, сколько польза изиотерапевтических и бальнеологических процедур, особенно сопряженных с работой мышц и соблюдением правильно подобранной диеты под контролем квалифицированного персонала. Циркулярны душ, четырехкамерные ванны, вибрационный массаж, использование минеральных рассолов улучшают циркуляцию крови в сосудах и благодаря этому способствуют ослаблению болезненных проявлений, вы званных нарушением кровообращения в конечностях и диабетической невропатией. Гимнастика, прогулки, терренкур, плавание в бассейне или морские купания способствуют расходу энергии, а тем самым снижению избыточной массы тела. Режим курортного лечения позволяет лучше подобрать дозы лекарств и является примером для образа жизни по возвращении домой.Больные с сосудистыми осложнениями артериальной гипертензией не должны подолгу загорать, а морские ванны им следует принимать весьма осторожно, всегда по согласованию с врачом. На санаторное лечение можно направлять только достаточно сохранных больных, без развитых осложнений.
Обучение и самоконтроль:
Условием эффективного лечения сахарного диабета является тесное сотрудничество больного с медицинским персоналом. Этому служит соответствующее обучение определенным действиям и навыкам, которые позволяют больному стать активным участником в улучшении качества своей жизни. Применение разных форм обучения учитывает тип диабета, возраст, эмоциональное состояние, уровень образования, способность усваивать информацию. В последние годы хорошо себя зарекомендовало определение степени концентрации глюкозы в капиллярной крови самим больным с помощью глюкометров. Больной таким образом получает информацию о текущем метаболическом состоянии и в случае необходимости корректирует лечебные действия по мере своей компетенции (диета, физические нагрузки, а у больных, которые лечатся инсулином, изменение дозы).Профилактика диабета:
Знание факторов, влияющих на возникновение сахарного диабета, дает возможность их устранения. Особенно это касается лиц с отягощенной диабетической наследственностью. Следует прежде всего избегать ожирения (в частности, ограничить питание), стремиться к повышению физической активности, избегать инфекций. Благодаря этому можно избежать диабета или, как минимум, отсрочить его возникновение.Контроль за массой тела позволяет сразу же выявить даже малозаметный ее рост. Это должно стать сигналом для оздоровления питания, т.е. исключения сахара, сладостей, мучного, животных жиров. Одновременно следует помнить о повышении расходования энергии. Помимо занятий спортом с этой целью следует, например, как можно меньше пользоваться лифтом, транспортом (проделывать хотя бы часть пути на работу пешком), выходить на прогулки после ужина и др.
Еще за полторы тысячи лет до нашей эры древние египтяне в своем медицинском трактате «Папирус Эберса» описывали сахарный диабет, как самостоятельное заболевание. Великие врачи Древней Греции и Рима неустанно размышляли об этой загадочной болезни. Лекарь Аретаиус придумал ей название «диабет» - по-гречески «протекаю, прохожу сквозь». Ученый Цельс доказывал, что в возникновении сахарного диабета виновато несварение желудка, а великий Гиппократ ставил диагноз, пробуя мочу пациента на вкус. Кстати, древние китайцы тоже знали, что при сахарном диабете моча становится сладкой. Они придумали оригинальный метод диагностики с помощью мух (и ос). Если мухи садятся на блюдце с мочой, значит, моча сладкая, а пациент болен.
Сахарный диабет - это эндокринное заболевание, характеризующееся хроническим повышением уровня сахара в крови вследствие абсолютного или относительного дефицита инсулина - гормона поджелудочной железы. Заболевание приводит к нарушению всех видов обмена веществ, поражению сосудов, нервной системы, а также других органов и систем.
Классификация
Различают:
- Инсулинзависимый диабет (сахарный диабет 1 типа) развивается в основном у детей и молодых людей;
- Инсулиннезависимый диабет (сахарный диабет 2 типа) обычно развивается у людей старше 40 лет, имеющих избыточный вес. Это наиболее распространенный тип болезни (встречается в 80-85% случаев);
- Вторичный (или симптоматический) сахарный диабет;
- Диабет беременных.
Диабет, обусловленный недостаточностью питания
При сахарном диабете 1 типа имеется абсолютный дефицит инсулина, обусловленный нарушением работы поджелудочной железы.
При сахарном диабете 2 типа отмечается относительный дефицит инсулина. Клетки поджелудочной железы при этом вырабатывают достаточно инсулина (иногда даже повышенное количество). Однако на поверхности клеток блокировано или уменьшено количество структур, которые обеспечивают его контакт с клеткой и помогают глюкозе из крови поступать внутрь клетки. Дефицит глюкозы в клетках является сигналом для еще большей выработки инсулина, но это не дает эффекта, и со временем продукция инсулина значительно снижается.
Причины
Основной причиной сахарного диабета 1 типа является аутоиммунный процесс, обусловленный сбоем иммунной системы, при котором в организме вырабатываются антитела против клеток поджелудочной железы, разрушающие их. Главным фактором, провоцирующим возникновение диабета 1 типа, является вирусная инфекция (краснуха, ветряная оспа, гепатит, эпидемический паротит (свинка) и т.д.) на фоне генетической предрасположенности к этому заболеванию.
Основных факторов, провоцирующих развитие сахарного диабета 2 типа два: ожирение и наследственная предрасположенность:
- Ожирение. При наличии ожирения I ст. риск развития сахарного диабета увеличивается в 2 раза, при II ст. - в 5 раз, при III ст. - более, чем в 10 раз. С развитием заболевания более связана абдоминальная форма ожирения - когда жир распределяется в области живота.
- Наследственная предрасположенность. При наличии сахарного диабета у родителей или ближайших родственников риск развития заболевания возрастает в 2-6 раз.
Инсулиннезависимый диабет развивается постепенно и отличается умеренной выраженностью симптомов.
Причинами так называемого вторичного диабета могут быть:
- заболевания поджелудочной железы (панкреатит, опухоль, резекция и т.д.);
- заболевания гормональной природы (синдром Иценко-Кушинга, акромегалия, диффузный токсический зоб, феохромоцитома);
- воздействие лекарств или химических веществ;
- изменение рецепторов инсулина;
- определенные генетические синдромы и т.д.
Отдельно выделяют сахарный диабет беременных и диабет, обусловленный недостаточностью питания.
Что происходит?
Какова бы ни была причина возникновения диабета, следствие одно: организм не может в полной мере использовать глюкозу (сахар), поступающую с пищей и запасать ее избыток в печени и мышцах. Неиспользованная глюкоза в избыточном количестве циркулирует в крови (частично выводится с мочой), что неблагоприятно влияет на все органы и ткани. Так как поступление глюкозы в клетки недостаточно, в качестве источника энергии начинают использоваться жиры. В результате в повышенном количестве образуются токсичные для организма и особенно для головного мозга вещества, называемые кетоновыми телами, нарушается жировой, белковый и минеральный обмен.
Симптомы сахарного диабета:
- жажда (больные могут выпивать 3-5 л и более жидкости в сутки);
- учащенное мочеиспускание (как днем, так и ночью);
- сухость во рту;
- общая и мышечная слабость;
- повышенный аппетит;
- зуд кожи (особенно в области гениталий у женщин);
- сонливость;
- повышенная утомляемость;
- плохо заживающие раны;
- резкое похудание у больных с сахарным диабетом 1 типа;
- ожирение у больных с сахарным диабетом 2 типа.
Как правило, сахарный диабет 1 типа (инсулинзависимый) развивается быстро, иногда внезапно. Инсулиннезависимый диабет развивается постепенно и отличается умеренной выраженностью симптомов.
Осложнения сахарного диабета:
- сердечно-сосудистые заболевания (атеросклероз сосудов, ишемическая болезнь сердца, инфаркт миокарда);
- атеросклероз периферических артерий, в том числе артерий нижних конечностей;
- микроангиопатия (поражение мелких сосудов) нижних конечностей;
- диабетическая ретинопатия (снижение зрения);
- нейропатия (снижение чувствительности, сухость и шелушение кожных покровов, боли и судороги в конечностях);
- нефропатия (выделение с мочой белка, нарушение функций почек);
- диабетическая стопа - заболевание стоп (язвы, гнойно-некротические процессы) на фоне поражения периферических нервов, сосудов, кожи, мягких тканей;
- различные инфекционные осложнения (частые гнойничковые поражения кожи, грибки ногтей.и т.д.);
- комы (диабетическая, гиперосмолярная, гипогликемическая).
Сахарный диабет первого типа иногда проявляется резким ухудшением состояния с выраженной слабостью, болями в животе, рвотой, запахом ацетона изо рта. Это обусловлено накоплением в крови токсичных кетоновых тел (кетоацидоз). Если быстро не устранить это состояние, больной может потерять сознание - диабетическая кома - и умереть. Коматозное состояние может также наступить при передозировке инсулина и резком снижении уровня глюкозы крови - гипогликемическая кома.
Для предупреждения развития осложнений сахарного диабета необходимо постоянное лечение и тщательный контроль уровня сахара в крови.
Диагностика и лечение
Больные сахарным диабетом обязательно должны состоять на учете у врача-эндокринолога.
Для диагностики сахарного диабета выполняют следующие исследования.
- Анализ крови на глюкозу: натощак определяют содержание глюкозы в капиллярной крови (кровь из пальца).
- Проба на толерантность к глюкозе: натощак принимают около 75 г глюкозы, растворенной в 1-1,5 стаканах воды, затем определяют концентрацию глюкозы в крови через 0.5, 2 часа.
- Анализ мочи на глюкозу и кетоновые тела: обнаружение кетоновых тел и глюкозы подтверждает диагноз диабета.
- Определение гликозилированного гемоглобина: его количество значительно повышается у больных сахарным диабетом.
- Определение инсулина и С-пептида в крови: при первом типе сахарного диабета количество инсулина и С-пептида значительно снижается, а при втором типе возможны значения в пределах нормы.
Лечение сахарного диабета включает:
- специальную диету: необходимо исключить сахар, спиртные напитки, сиропы, пирожные, печенья, сладкие фрукты. Пищу нужно принимать небольшими порциями, лучше 4-5 раз в день. Рекомендуются продукты, содержащие различные сахарозаменители (аспартам, сахарин, ксилит, сорбит, фруктоза и др.).
- ежедневное применение инсулина (инсулинотерапия) - необходимо больным сахарным диабетом первого типа и при прогрессировании диабета второго типа. Препарат выпускается в специальных шприц-ручках, с помощью которых легко делать уколы. При лечении инсулином необходимо самостоятельно контролировать уровень глюкозы в крови и моче (с помощью специальных полосок).
- применение таблеток, способствующих снижению уровня сахара в крови. Как правило, с таких препаратов начинают лечение сахарного диабета второго типа. При прогрессировании заболевания необходимо назначение инсулина.
Людям, страдающим сахарным диабетом, полезны физические упражнения. Лечебную роль оказывает и снижение веса у пациентов с ожирением.
Лечение сахарного диабета проводится пожизненно. Самоконтроль и точное выполнение рекомендаций врача позволяют избежать или значительно замедлить развитие осложнений заболевания.
Системы, как и заболеваний других систем, лежат процессы, составляющие общую патологию:
дистрофии;
нарушения кровообращения;
некроз, апоптоз;
воспаление;
иммунопатологические реакции;
гиперплазия, гипоплазия, атрофия, склероз;
опухоли.
Нарушения регуляции делятся на центральные (при поражении ЦНС), железистые (связанные с нарушением синтеза и секреции гормонов в самой эндокринной железе) и периферические (обусловленные дефектами транспорта, метаболизма и биологического действия гормонов).
Эндокринные болезни клинически проявляются в гиперфункции, гипофункции или дисфункции железы внутренней секреции. Поскольку эндокринные органы тесно связаны между собой, заболевание одного из них затрагивает всю систему.
САХАРНЫЙ ДИАБЕТ
__________________________________________________________________
При сахарном диабете происходит нарушение всех видов обмена веществ: углеводного, что проявляется гипергликемией, жирового, белкового, минерального и водно-солевого. Развивается поражение сосудов, а также различных органов и тканей.
Сахарный диабет является самым распространённым заболеванием эндокринной системы и относится к наиболее частым причинам инвалидности и смерти.
Сахарный диабет чаще выступает в качестве самостоятельного заболевания, но может иметь вторичный характер (вторичный диабет), т.е. развиваться как осложнение различной патологии поджелудочной железы (хронический панкреатит, панкреатэктомия, опухоли поджелудочной железы и др.).
Наибольшее клиническое значение имеют диабет 1 и 2 типа. Обеим формам присуща генетическая предрасположенность.
Сахарный диабет 1 типа характеризуется абсолютной инсулиновой недостаточностью, обусловленной деструкцией β-клеток панкреатических островков.
В развитии диабета 1 типа могут играть роль инициирующие факторы:
вирусные инфекции, пищевые компоненты (коровий альбумин, копчёности, содержащие N-нитрозосоединения); химические вещества (аллоксан и др.). Воздействие этих факторов сводится к повреждению β-клеток с изменением их антигенных свойств , в результате чего образуются аутоантитела, вызывающие воспаление островков поджелудочной железы (инсулит) и апоптоз β-клеток.
В начале заболевания возникает иммунный инсулит с преобладанием в воспалительном инфильтрате T-лимфоцитов. Это приводит к снижению количества β-клеток и абсолютной недостаточности инсулина. В поджелудочной железе происходят атрофия островков и склероз.
Сахарный диабет 2 типа протекает с относительной инсулиновой недостаточностью, и резистентностью к инсулину. Это происходит вследствие изменения специфических рецепторов для инсулина, изменения структуры самого инсулина или нарушения внутриклеточных механизмов передачи сигнала от рецепторов органеллам клетки.
Провоцирующими факторами для развития сахарного диабета 2 типа являются ожирение, пожилой возраст, стресс, курение, употребление алкоголя, артериальная гипертония, хроническое переедание, малоподвижный образ жизни и др.
Большое значение придается ожирению, так как 80% больных диабетом имеют избыточную массу тела. Оно приводит к изменению структуры и количества мембранных рецепторов инсулина. Поскольку количество β-клеток панкреатических островков остается в пределах нормы, наблюдается относительная инсулиновая недостаточность, имеющая место в начале заболевания. В последующем нарастает функциональное истощение β-клеток, с развитием атрофии островков, что ведёт и к абсолютной инсулиновой недостаточности.
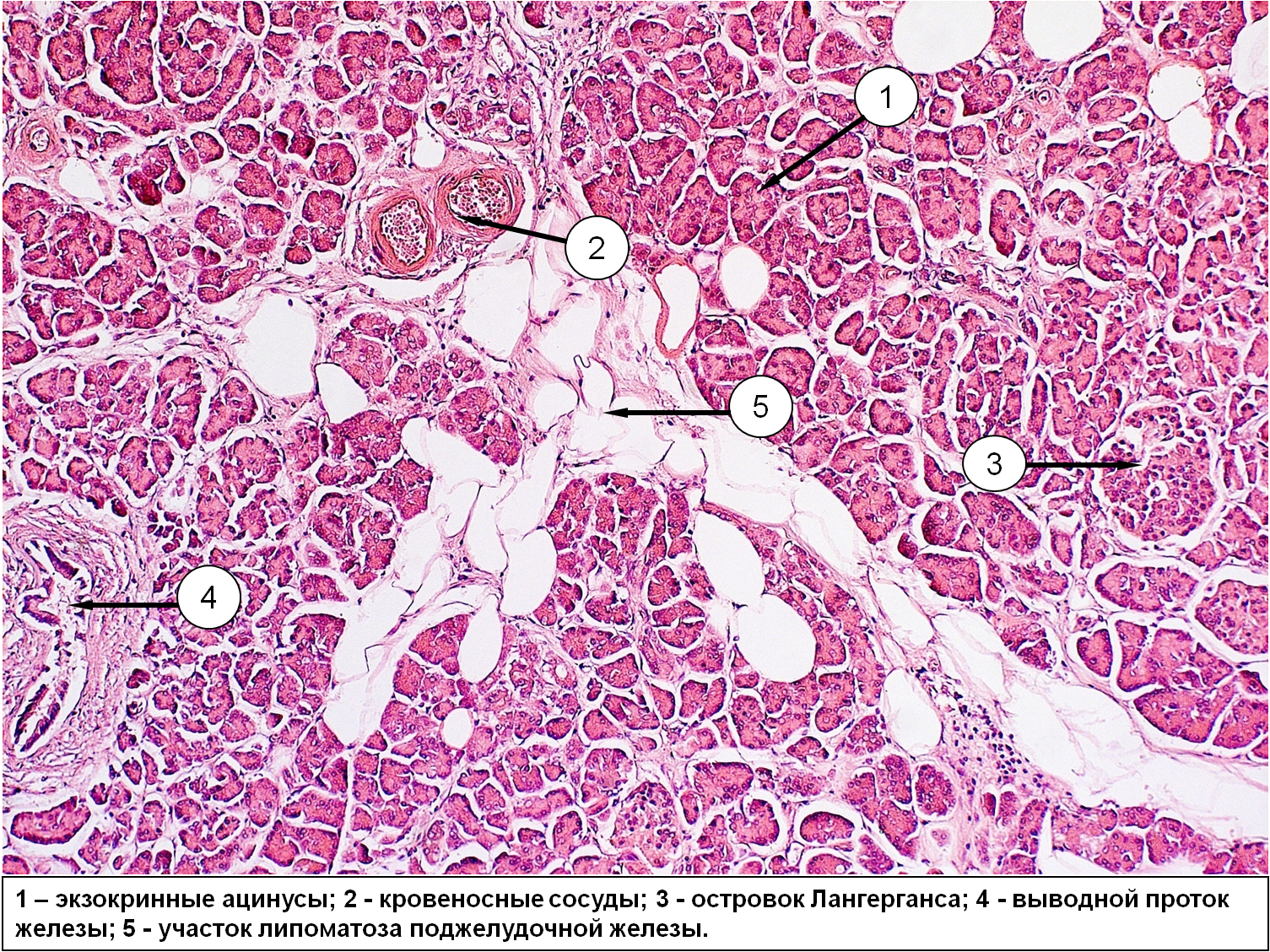
Патоморфология .
В поджелудочной железе при диабете 1 типа развиваются следующие изменения:
инсулит;
атрофия и фиброз железы;
уменьшение числа β-клеток.
количество клеток островков сначала в пределах нормы, позже снижено;
атрофия, липоматоз железы;
очаговый амилоидоз.
В сосудах – диабетическая ангиопатия.
В почках – диабетическая нефропатия.
В глазах – диабетическая ретинопатия.
В нервной системе – диабетическая нейропатия.
Поражение нижних конечностей.
В печени – жировая дистрофия.
Кожа – пиодермии, ксантоматоз и др.
Диабетическая микроангиопатия (генерализованное поражение артериол и капилляров) имеет следующие морфологические признаки:
утолщение базальных мембран эндотелия;
гиалиноз, сужение вплоть до полной облитерации.
Диабетическая нефропатия проявляется в интракапиллярном гломерулосклерозе (синдром Киммелстила-Уилсона), приводящем к почечной недостаточности. Почки при этом симметрично уменьшены в размерах, поверхность мелкозернистая, плотной консистенции за счёт разрастания соединительной ткани (диабетически сморщенные почки). Развивается гломерулосклероз с утолщением базальных мембран капилляров и пролиферацией мезангиальных клеток и выработкой ими мембраноподобного вещества в виде гомогенных эозинофильных ШИК-положительных округлых депозитов.
Диабетическая ретинопатия: в капиллярах и венулах сетчатки развиваются микроаневризмы, отёк, кровоизлияния, атрофические изменения зрительного нерва.
У больных сахарным диабетом повышен риск развития катаракты, кровоизлияний в стекловидное тело .
Диабетическая нейропатия. Характерно симметричное нарушение чувствительности периферических нервов, демиелинизация, дистрофия нервных волокон.
Поражение нижних конечностей (синдром диабетической стопы) проявляется развитием трофических язв и гангрены.
Осложнения сахарного диабета:
Гипер- и гипогликемическая кома. При сахарном диабете вследствие вторичного иммунодефицита часто развиваются гнойные осложнения (пиодермии, бронхопневмонии), сепсис, пиелонефрит и туберкулёз. Смерть больных наступает от инфаркта миокарда, нарушения мозгового кровообращения, гангрены нижних конечностей, почечной недостаточности, вторичных инфекций, реже от диабетической комы.
__________________________________________________________________
БОЛЕЗНИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
__________________________________________________________________
Заболевания щитовидной железы клинически проявляются нарушениями её функции – гипо- или гипертиреозом. Если эндокринная активность железы не изменена, то речь идет об эутиреоидном состоянии. Вырабатываемые щитовидной железой трийодтиронин (Т 3) и тироксин (Т 4) влияют практически на все метаболические процессы, поэтому изменение уровня этих гормонов вызывает множественные системные нарушения.
Среди заболеваний щитовидной железы выделяют тиреоидиты, зоб (струму) и опухоли.
ТИРЕОИДИТЫ
Тиреоидит – воспаление щитовидной железы.
Различают следующие формы тиреоидита:
острый;
подострый (гранулематозный, лимфоцитарный);
хронический (лимфоцитарный, фиброзный, специфический).
Подострый гранулематозный тиреоидит (тиреоидит де Кервена, гигантоклеточный) составляет 1-2% всех заболеваний железы. Возникает под действием вирусов. У больных отмечают асимметричное увеличение, уплотнение и болезненность доли железы. Микроскопически наблюдают микроабсцессы, которые позже сменяются на макрофагальные гранулёмы с примесью гигантских многоядерных клеток. Процесс завершается склерозом.
Подострый лимфоцитарный тиреоидит развивается чаще у женщин, иногда после родов. Чаще протекает бессимптомно, его обнаруживают случайно при морфологическом исследовании операционного или аутопсийного материала.
Хронический лимфоцитарный тиреоидит (зоб Хашимото, аутоиммунный) – органоспецифичное аутоиммунное заболевание. При морфологическом исследовании определяют атрофию фолликулов, выраженную лимфоидноклеточную инфильтрацию стромы с образованием лимфоидных фолликулов, склероз.
Хронический фиброзный тиреоидит (тиреоидит Риделя). Основные микроскопические признаки: атрофия фолликулов железы, выраженный фиброз стромы и окружающих тканей. Это придаёт железе очень плотную консистенцию и сращивает её с окружающими тканями, иногда приводя к сдавлению пищевода или трахеи.
Хронический специфический тиреоидит наблюдается при туберкулёзе, сифилисе и др.
ЗОБ
Зоб (струма) – патологическое увеличение щитовидной железы.
Классификация. По макроскопическому виду выделяют:
узловой;
диффузный;
диффузно-узловой (смешанный) зоб.
коллоидный зоб;
паренхиматозный.
диффузный токсический;
эндемический;
спорадический зоб,
Это второе, после сахарного диабета, по частоте эндокринное заболевание, вызывающее до 80% всех случаев тиреотоксикоза. Женщины болеют в 5-6 раз чаще, чем мужчины.
Патоморфология . Щитовидная железа диффузно увеличена, однородная, мягкой консистенции, мясистого вида. Микроскопические изменения:
преобразование кубического эпителия в цилиндрический;
пролиферация эпителия фолликулов с образованием псевдососочков;
жидкое, вакуолизированное состояние коллоида в фолликулах;
инфильтрация стромы железы лимфоцитами.
В сердце развиваются гипертрофия левого желудочка, серозный отек лимфоидная инфильтрация стромы, очаговые некротические изменения, кардиосклероз. Впоследствии развивается сердечная недостаточность.
Тестовые задания:
001.САХАРНЫЙ ДИАБЕТ 1 ТИПА ПРОЯВЛЯЕТСЯ
в пожилом возрасте
деструкцией β-клеток и абсолютной инсулиновой недостаточностью
во время беременности
как осложнение какого-либо заболевания, поражающего поджелудочную железу и её островковый аппарат
изменениями β-клеток, приводящими к относительной инсулиновой недостаточности, и резистентности к инсулину
002.ПРИ ИНСУЛИТЕ В ВОСПАЛИТЕЛЬНОМ ИНФИЛЬТРАТЕ ПРЕОБЛАДАЮТ
Т-лимфоциты
полиморфно-ядерные лейкоциты
эритроциты
эпителиоидные клетки
многоядерные гигантские клетки
003.К ОСЛОЖНЕНИЯМ САХАРНОГО ДИАБЕТА НЕ ОТНОСЯТ
туберкулёз
гипергликемическая кома
трофические язвы конечностей
пиодермия
тромбоэмболический синдром
004.ВТОРИЧНЫЙ САХАРНЫЙ ДИАБЕТ
диабет 2 типа
аутоимунный диабет
врождённый сахарный диабет
осложнение заболеваний поджелудочной железы
генетически обусловленный сахарный диабет
005.ГЕНЕТИЧЕСКАЯ ПРЕДРАСПОЛОЖЕННОСТЬ ХАРАКТЕРНА ДЛЯ
неспецифического диабета
сахарного диабета 1 типа
диабета беременных
вторичного диабета
любого сахарного диабета
006.ФАКТОРЫ РИСКА РАЗВИТИЯ САХАРНОГО ДИАБЕТА 2 ТИПА
ожирение
истощение
вирусные инфекции
избыток сахара в пище
недостаток поступления сахара с пищей
007.АТРОФИЯ ФОЛЛИКУЛОВ ЖЕЛЕЗЫ, ВЫРАЖЕННЫЙ ФИБРОЗ СТРОМЫ И ОКРУЖАЮЩИХ ТКАНЕЙ ХАРАКТЕРНЫ ДЛЯ
спорадического зоба
диффузного токсического зоба
хронического фиброзного тиреоидита
хронического лимфоцитарного тиреоидита
эндемического зоба
008.К ЗЛОКАЧЕСТВЕННЫМ ОПУХОЛЯМ ЩИТОВИДНОЙ ЖЕЛЕЗЫ НЕ ОТНОСЯТ
папиллярную карциному
фолликулярную аденому
фолликулярную карциному
анапластическую карциному
медуллярный рак
009.СНИЖЕНИЕ ФУНКЦИИ АДЕНОГИПОФИЗА ПРОЯВЛЯЕТСЯ
акромегалией
макроглоссией
гипофизарным нанизмом
гигантизмом
несахарным диабетом
010.СИНДРОМ КИММЕЛЬСТИЛА - УИЛСОНА ЭТО
диабетическая микроангиопатия
диабетическая макроангиопатия
диабетическая нейропатия
диабетическая ретинопатия
диабетическая нефропатия
011.МОРФОЛОГИЧЕСКОЕ ПРОЯВЛЕНИЕ ДИАБЕТИЧЕСКОЙ МАКРОАНГИОПАТИИ
васкулит
гиалиноз
амилоидоз
аневризма
медиакальциноз Менкеберга
012.МОРФОЛОГИЧЕСКОЕ ПРОЯВЛЕНИЕ ДИАБЕТИЧЕСКОЙ МИКРОАНГИОПАТИИ
атеросклероз
гиалиноз
липоматоз
кальциноз
артериит
013.ЗОБ ХАШИМОТО
острый гнойный тиреоидит
гигантоклеточный тиреоидит
хронический лимфоцитарный тиреоидит
хронический фиброзный тиреоидит
014.ХРОНИЧЕСКИЙ ФИБРОЗНЫЙ ТИРЕОИДИТ ЭТО
зоб Хашимото
тиреоидит при туберкулёзе
тиреоидит Риделя
подострый лимфоцитарный тиреоидит
тиреоидит де Кервена
015.ТИРЕОИДИТ ДЕ КЕРВЕНА
1) подострый гранулематозный тиреоидит
2) подострый лимфоцитарный тиреоидит
3) инфекционный тиреоидит
4) специфический тиреоидит
5) острый тиреоидит
Правильный ответ: 1
016.ЗОБ ПО МАКРОСКОПИЧЕСКОМУ ВИДУ
1) паренхиматозный
2) фиброзно-узловой
3) коллоидный
4) фиброзно-очаговый
5) диффузно-узловой
Правильный ответ: 5
017.ЗОБ ПО МИКРОСКОПИЧЕСКОМУ СТРОЕНИЮ
1) диффузно-узловой
2) диффузный
3) коллоидный
4) эндемический
5) смешанный
Правильный ответ: 3
018.ПРИЧИНОЙ РАЗВИТИЯ ЭНДЕМИЧЕСКОГО ЗОБА ЯВЛЯЕТСЯ
1) избыток йода в воде и пище
2) интоксикация
3) аутоаллергия
4) недостаток йода в воде и пище
5) авитаминоз
Правильный ответ: 4
019.ПРОЛИФЕРАЦИЯ ЭПИТЕЛИЯ ФОЛЛИКУЛОВ С ОБРАЗОВАНИЕМ ПСЕВДОСОСОЧКОВ, НАЛИЧИЕ ВАКУОЛИЗИРОВАННОГО КОЛЛОИДА В ФОЛЛИКУЛАХ ЗВЁЗДЧАТОЙ ФОРМЫ, ЛИМФОИДНОКЛЕТОЧНЫЙ ИНФИЛЬТРАТ СТРОМЫ ЭТО МИКРОСКОПИЧЕСКИЕ ПРИЗНАКИ
1) зоба Хашимото
2) спорадического зоба
3) эндемического зоба
4) любого зоба
5) диффузного токсического зоба
Правильный ответ: 5
020.ГИПОФИЗАРНЫЙ НАНИЗМ РАЗВИВАЕТСЯ ПРИ
1) соматотропной аденоме
2) опухолях гипофиза со снижением его функции
3) синдроме Шихана
4) специфических инфекциях
5) синдроме Симмондса
Правильный ответ: 2
021.ФЕОХРОМОЦИТОМА ЭТО
1) опухоль гипофиза
2) опухоль поджелудочной железы
3) опухоль почки
4) опухоль надпочечника
5) опухоль щитовидной железы
Правильный ответ: 4
022.СКЛЕРОЗ НАДПОЧЕЧНИКОВ, АТРОФИЯ ИХ КОРЫ, СОСТОЯЩЕЙ ИЗ МЕЛКИХ КЛЕТОК С ЛИПОФУСЦИНОМ И ЛИПИДАМИ ОПРЕДЕЛЯЮТСЯ ПРИ
1) болезни Аддисона
2) синдроме Иценко-Кушинга
3) гипертиреозе
4) феохромоцитоме
5) гиперальдостеронизме
Правильный ответ: 1
023.КАРЦИНОИД ЭТО
1) аденокарцинома
2) апудома
3) тератома
4) разновидность карциномы
5) форма саркомы
Правильный ответ: 2
Ситуационные задачи:
Задача №1.
На приём к эндокринологу обратилась молодая женщина 32 лет с жалобами на сердцебиение, повышенную потливость, снижение массы тела. При осмотре щитовидная железа диффузно увеличена, однородная, мягкой консистенции. В анализах крови обнаружено увеличение содержания гормонов Т3, Т4.
Предполагаемый диагноз.
Другие этиопатогенетические формы этого заболевания.
Ведущие микроскопические изменения щитовидной железы при этом заболевании.
Осложнения этого заболевания.
Синоним названия этой болезни.
В патологоанатомическое отделение прислан операционный материал, полученный в результате операции на щитовидной железе. Макроскопически определяется плотный бледно-серый узел диаметром 5 см, с кистами и петрификатами. При микроскопическом исследовании образование состоит из сосочкового вида структур из атипичного кубического эпителия.
Предполагаемый диагноз.
Узловые образования щитовидной железы, с которыми следует проводить дифференциальный диагноз.
Гистологические структуры – источники наиболее распространенных опухолей щитовидной железы.
Группы населения, чаще страдающие этим заболеванием.
Название доброкачественной опухоли щитовидной железы из эпителия.
У больной, длительное время страдающей сахарным диабетом, появились клинические признаки нарастающей почечной недостаточности, от которой наступила смерть.
Изменения в почках при этом заболевании.
Название этого процесса.
Наиболее частая этиологическая форма диабета, для которой характерны эти изменения.
Название клинического синдрома почечной недостаточности при сахарном диабете, в основе которого лежат данные изменения.
Определение сахарного диабета.
Задача №1.
Диффузный токсический зоб.
Эндемический, спорадический.
Преобразование кубического эпителия в цилиндрический; пролиферация эпителия фолликулов с образованием псевдососочков; жидкое состояние коллоида в фолликулах; лимфоцитарные инфильтраты в строме железы .
Острая сердечная недостаточность, кахексия, присоединение вторичной инфекции.
Болезнь Грейвса, Базедова болезнь.
Папиллярная карцинома.
Узловой зоб, доброкачественные, злокачественные опухоли.
Из эпителия фолликулов, реже из производных мезенхимы.
Пожилые лица, женщины.
Аденома.
Пролиферация мезангиальных клеток с появлением эозинофильных ШИК-положительных округлых депозитов, утолщение базальных мембран капилляров.
Диабетическая нефропатия.
Сахарный диабет 2 типа.
Синдром Киммельстила-Уилсона.
Сахарный диабет – группа эндокринных заболеваний, вызванных абсолютной или относительной недостаточностью гормона инсулина.








