Глаз - тот орган чувств, который приносит нам более всего удовлетворения, ибо позволяет постичь суть природы.
Аристотель
16.1. Аномалии развития диска зрительного нерва 1
Аплазия зрительного нерва - редко встречающаяся, очень тяжелая патология, при которой зрительный нерв вообще не формируется и зрительные функции отсутствуют вследствие запаздывания врастания аксонов II нейрона в ножку глазного бокала или в связи с преждевременным закрытием зародышевой щели. Одновременно наблюдается недоразвитие или отсутствие ганглиозного слоя сетчатки. При офтальмоскопии обнаруживают отсутствие диска зрительного нерва и сосудов сетчатки на глазном дне. На месте диска определяют зону атрофии или углубление, окруженное пигментным ободком. Процесс может быть односторонним и двусторонним
Гипоплазия зрительного нерва - недоразвитие диска зрительного нерва, обусловленное неполной дифференциацией ганглиозных клеток сетчатки и уменьшением числа аксонов II нейрона, причем формирование мезодермальных и глиальных элементов обычно нормальное. При офтальмоскопии выявляют уменьшение диаметра диска до 1 / 2 - 1 /зего величины, монотонную бледность диска, узкие, иногда нитевидные сосуды сетчатки. Зрение низкое, редко 0,1-0,2.
Аплазия и гипоплазия часто сочетаются с микрофтальмом, нистаг-
1 Данные о строении зрительного нерва и анатомия зрительного пути представлены в разделе 3.1.5.
мом, косоглазием и дефектами развития других органов.
Колобомы зрительного нерва -
кратерообразные углубления бледно-серого цвета, округлой или овальной формы, обычно с неровным ступенчатым дном. Колобомы могут локализоваться в центре или по краю диска и сочетаться с колобомой хориоидеи. При центральной локализации колобомы резко сдвигается сосудистый пучок диска и все сосуды выходят по краю колобомы, чаще по нижнему. От величины и локализации колобомы зависят зрительные функции: если колобома сформировалась в зоне проекции папилломакулярного пучка (нижнетемпоральный квадрант), зрение низкое; если колобома небольшая и располагается в носовой половине диска, зрение высокое, вплоть до 1,0. Поля зрения при небольших колобомах сохраняются без изменений, при больших выявляют соответствующие дефекты.
Ямочки зрительного нерва представляют собой небольшие по диаметру, но значительные по глубине образования (до 4-5 мм) темно-серого цвета, хорошо видимые при биомикроскопии. При щелевом освещении луч света, проходя над ямочкой, «ныряет» в это углубление, делая клювовидный изгиб. Механизм формирования ямочки состоит в следующем. В норме сетчатка обрывается у края диска и в глубь ткани зрительного нерва не проникает, при данной же патологии сегмент сетчатки внедряется в зрительный нерв и на этом месте
формируется ямочка. Другими словами, на дне ямочки находится рудимент сетчатки. Аномалия может не оказывать влияния на зрительные функции и быть случайной находкой при обследовании пациента. Однако при локализации ямочки в темпоральной половине диска возможно развитие центральной серозной хориоретинопатии и вторичных дистрофических изменений макулы со значительным снижением зрения. Центральная серозная хориоретинопатия может проявиться в юношеском или более зрелом возрасте. Аномалия односторонняя.
Наклонные диски. Данная патология обусловлена косым ходом склерального канала зрительного нерва. При офтальмоскопии зрительный нерв имеет вытянутую овальную форму, причем с темпоральной стороны виден склеральный конус, напоминающий миопический, а с противоположной - диск насыщенной окраски, выстоящий над уровнем сетчатки, имеющий стушеванные границы. Вся ткань диска как бы сдвинута в сторону носа. Рефракция глаза чаще гиперметропическая с астигматизмом. Зрительные функции с коррекцией могут быть высокими. Дифференциальную диагностику проводят с невритами и начальными застойными дисками. Аномалия в большинстве случаев двусторонняя.
Пигментация диска зрительного нерва. В норме в ткани диска зрительного нерва нет пигментсодержащих клеток и диск имеет характерный желто-розовый цвет. При патологических состояниях пигментные образования выявляют и в ткани зрительного нерва. Они имеют вид пигментных пятен, точек, дорожек, дугообразных полос. Описан случай диффузной пигментации диска, который был окрашен в серовато-черный цвет [Трон Е. Ж., 1968]. Такие больные должны находиться под диспансерным наблюдением.
Миелиновые волокна. Миелиновые волокна в норме располагаются
в ретробульбарном, а именно интраорбитальном, отделе зрительного нерва, не проникая внутрь глазного яблока. При аномалиях развития часть миелиновых волокон заходит внутрь глаза, следуя по ходу аксонов ганглиозных клеток. На глазном дне они определяются как блестящие молочно-белого цвета волокна, располагающиеся по краю диска. Обычно эти волокна описывают как «языки белого пламени»
Рис. 16.1. Аномалии развития диска
зрительного нерва.
а - миелиновые волокна; б - друзы.
разной степени выраженности и плотности (рис. 16.1, а).
Друзы диска зрительного нерва.
Друзы отмечаются в одном или, чаще, в двух глазах и представляют собой светло-желтые образования округлой формы, напоминающие зерна саго. Они могут быть единичными и поверхностными, тогда их легко диагностировать, но иногда друзы располагаются глубоко в ткани и весь диск как бы нафарширован ими (рис. 16.1, б). В таких случаях диск имеет смазанные или фестончатые границы, проминирует, физиологическая экскавация отсутствует. Функции глаза могут быть не нарушены.
Двойной (разделенный) диск зрительного нерва. Аномалия встречается крайне редко. Во всех описанных случаях процесс был односторонним. Два диска могут только соприкасаться («тонкая талия») или почти сливаться («широкая талия»). Каждый диск имеет собственную сосудистую систему с аномальными вариациями. Один диск по размерам и виду может приближаться к нормальному, а другой - значительно меньше или оба небольшие (гипоплазия). Разделение зрительного нерва касается не только его видимой части - диска, но и интракраниальных отделов. Зрение, как правило, низкое (в пределах сотых).
Увеличенные диски (megalopapilla). Врожденная патология, чаще двусторонняя. В норме диаметр диска зрительного нерва варьирует от 1,2 до 1,9 мм, в среднем 1,5-1,6 мм. При данной патологии выявляют увеличение диаметра диска до 2,2-2,5 мм независимо от рефракции глаза. При офтальмоскопии наблюдается характерная картина: большие диски насыщенного серо-розового цвета значительно проминируют над уровнем сетчатки, края диска стушеваны, «расчесаны», окружающая сетчатка имеет радиарную исчерченность. Сосуды как бы сползают с диска, делая характерный изгиб. Артериовенозное соотношение не изменено, но
часто отмечается повышенная извитость вен. В ряде случаев выявляют аномалию ветвления сосудов на диске - рассыпной тип деления, тогда как в норме - дихотомический. В основе лежит избыточное разрастание глиальной ткани - гиперплазия глии. Возможно, это последствие недостаточного обратного развития эмбриональных процессов формирования диска зрительного нерва.
Псевдозастойные диски. Данная патология - разновидность megalopapilla. Офтальмоскопическая картина стабильна в течение всей жизни пациента.
Псевдоневриты. Это также разновидность глиоза зрительного нерва, но степень развития глиальной ткани еще ниже, чем при псевдозастое. В отличие от неврита экссудативного выпота и кровоизлияний нет. Офтальмоскопическая картина также стабильна в течение всей жизни.
Аномалии развития сосудов зрительного нерва. Описаны различные варианты аномалий артериальной и венозной систем зрительного нерва: спиралевидный и петлеобразный ход сосудов с формированием артериовенозных и вено-венозных анастомозов, обвитие зрительного нерва сосудами.
Препапиллярные мембраны. Над диском зрительного нерва формируются полупрозрачные пленки, иногда связанные с остатками артерии стекловидного тела. Степень плотности мембраны может быть разной. При выраженном уплотнении диск зрительного нерва просматривается нечетко. Дифференциальную диагностику проводят с экссудативным выпотом в задние слои стекловидного тела.
16.2. Воспаление зрительного нерва
Воспалительный процесс в зрительном нерве - неврит - может развиться как в его волокнах, так и
в оболочках. По клиническому течению выделяют две формы неврита зрительного нерва - интрабульбарную и ретробульбарную.
16.2.1. Интрабулъбарный неврит
Интрабульбарный неврит (папиллит) - воспаление внутриглазной части зрительного нерва, от уровня сетчатки до решетчатой пластины склеры. Этот отдел называют также головкой зрительного нерва. При офтальмоскопии данная часть зрительного нерва доступна для осмотра, и врач в деталях может проследить весь ход воспалительного процесса.
Этиология. Причины развития заболевания многообразны. Возбудителями воспаления могут быть:
Стафило- и стрептококки;
Возбудители специфических инфекций - гонореи, сифилиса, дифтерии, бруцеллеза, токсоплазмоза, малярии, оспы, сыпного тифа и др.;
Вирусы гриппа, парагриппа, опоясывающего герпеса (herpes zoster) и др.
Воспалительный процесс в зрительном нерве всегда вторичный, т. е. является осложнением общей инфекции или фокального воспаления какого-либо органа, поэтому при возникновении неврита зрительного нерва всегда нужна консультация терапевта. К развитию заболевания могут привести:
Воспалительные состояния глаза (кератит, иридоциклит, хориоидит, увеопапиллит - воспаление сосудистого тракта и головки зрительного нерва);
Заболевания орбиты (целлюлит, периостит) и ее травма;
Воспалительные процессы в околоносовых пазухах (гайморит, фронтит, синусит и др.);
Тонзиллит и фаринголарингит;
Кариес;
Воспалительные заболевания мозга и его оболочек (энцефалит, менингит, арахноидит);
Общие острые и хронические инфекции.
Из последних причиной развития неврита зрительного нерва наиболее часто являются острая респираторно-вирусная инфекция (ОРВИ), грипп и парагрипп. Очень характерен анамнез таких больных: через 5-6 дней после ОРВИ или гриппа, сопровождавшегося повышением температуры тела, кашлем, насморком, недомоганием, появляется «пятно» или «туман» перед глазом и резко снижается зрение, т. е. возникает симптоматика неврита зрительного нерва.
Клиническая картина. Начало заболевания острое. Инфекция проникает через периваскулярные пространства и стекловидное тело. Различают тотальное и частичное поражение зрительного нерва. При тотальном поражении зрение снижается до сотых и даже может наступить слепота, при частичном зрение может быть высоким, вплоть до 1,0, но в поле зрения отмечаются центральные и парацентральные скотомы округлой, овальной и аркоподобной формы. Снижаются темновая адаптация и цветовосприятие. Показатели критической частоты слияния мельканий и лабильности зрительного нерва низкие. Функции глаза определяются степенью вовлечения в воспалительный процесс папилломакулярного пучка.
Офтальмоскопическая картина: все патологические изменения сосредоточены в области диска зрительного нерва. Диск гиперемирован, по цвету может сливаться с фоном сетчатки, ткань его отечна, отек имеет экссудативный характер. Границы диска стушеваны, но большой проминенции, как при застойных дисках, не наблюдается. Экссудат может заполнять сосудистую воронку диска и имбибировать задние
слои стекловидного тела. Глазное дно в этих случаях просматривается нечетко. На диске или около него видны полосчатые и штрихообразные кровоизлияния. Артерии и вены умеренно расширены.
При флюоресцентной ангиографии отмечается гиперфлюоресценция: при тотальном поражении всего диска, при частичном - соответствующих зон.
Продолжительность острого периода 3-5 нед. Затем отек постепенно спадает, границы диска становятся четкими, кровоизлияния рассасываются. Процесс может закончиться полным выздоровлением и восстановлением зрительных функций, даже если изначально они были очень низкими. При тяжелой форме неврита в зависимости от вида инфекции и тяжести ее течения наступает гибель нервных волокон, их фрагментарный распад и замещение глиальной тканью, т. е. процесс заканчивается атрофией зрительного нерва. Степень выраженности атрофии разная - от незначительной до полной, что и определяет функции глаза. Таким образом, исход неврита - это диапазон от полного выздоровления до абсолютной слепоты. При атрофии зрительного нерва на глазном дне виден монотонно-бледный диск с четкими границами и узкими нитевидными сосудами.
16.2.2. Ретробулъбарный неврит
Ретробульбарный неврит - это воспаление зрительного нерва на участке от глазного яблока до хиазмы.
Причины развития ретробульбарного неврита те же, что и интрабульбарного, к которым присоединяется нисходящая инфекция при заболеваниях головного мозга и его оболочек. В последние годы одной из наиболее частых причин возникновения данной формы неврита зрительного нерва стали демиели-
низирующие заболевания нервной системы и рассеянный склероз. Хотя последний не относится к истинным воспалительным процессам, во всей мировой офтальмологической литературе поражения органа зрения при данном заболевании описывают в разделе, посвященном ретробульбарному невриту, так как клинические проявления поражений зрительного нерва при рассеянном склерозе характерны для ретробульбарных невритов.
Клиническая картина. Различают три формы ретробульбарного неврита - периферическую, аксиальную и трансверсальную.
При периферической форме воспалительный процесс начинается с оболочек зрительного нерва и по перегородкам распространяется на его ткань. Воспалительный процесс имеет интерстициальный характер и сопровождается скоплением экссудативного выпота в субдуральном и субарахноидальном пространствах зрительного нерва. Основные жалобы больных при периферическом неврите - боли в области орбиты, усиливающиеся при движениях глазного яблока (оболочечные боли). Центральное зрение не нарушается, но в поле зрения выявляют неравномерное концентрическое сужение периферических границ на 20-40 o . Функциональные тесты могут быть в пределах нормы.
При аксиальной форме (наблюдающейся наиболее часто) воспалительный процесс развивается преимущественно в аксиальном пучке, сопровождаясь резким снижением центрального зрения и появлением центральных скотом в поле зрения. Функциональные тесты значительно снижены.
Трансверсальная форма - наиболее тяжелая: воспалительный процесс захватывает всю ткань зрительного нерва. Зрение снижается до сотых и даже до слепоты. Воспаление может начаться на периферии или в аксиальном пучке, а затем по
септам распространяется на остальную ткань, обусловливая соответствующую картину воспаления зрительного нерва. Функциональные тесты крайне низкие.
При всех формах ретробульбарного неврита в остром периоде заболевания отсутствуют какие-либо изменения на глазном дне, лишь спустя 3-4 нед появляется деколорация височной половины или всего диска - нисходящая частичная или тотальная атрофия зрительного нерва. Исход ретробульбарного неврита, так же как и интрабульбарного, колеблется от полного выздоровления до абсолютной слепоты пораженного глаза.
Лечение. Основное направление терапии неврита (интра- и ретробульбарного) должно быть этиопатогенетическим в зависимости от выявленной причины заболевания, однако на практике установить ее удается далеко не всегда. Прежде всего назначают:
Антибиотики широкого спектра действия, нежелательно применять стрептомицин и другие антибиотики данной группы;
Сульфаниламидные препараты;
Антигистаминные средства;
Местную гормональную (пара- и ретробульбарную) терапию, в тяжелых случаях - общую;
Комплексную антивирусную терапию при вирусной этиологии заболевания: противовирусные препараты и индукторы интерфероногенеза; применение кортикостероидов является спорным вопросом;
Симптоматическую терапию: дезинтоксиционные средства (глюкоза, гемодез, реополиглюкин); препараты, улучшающие окислительно-восстановительные и обменные процессы; витамины С и группы В.
В поздних стадиях при появлении симптомов атрофии зрительного нерва назначают спазмолитики, действующие на уровень микроцир-
куляции (трентал, сермион, ницерголин, никотиновая кислота, ксантинол). Целесообразно проведение магнитотерапии, электро- и лазерстимуляции.
16.3. Токсические поражения зрительного нерва
Многие токсические поражения зрительного нерва протекают, как ретробульбарный неврит, но в основе патологии лежит не воспалительный процесс, а дистрофический. В результате токсического воздействия на нервные волокна нарушается их трофика вплоть до распада нервной ткани и замещения ее глиальной. Такие состояния могут возникать в результате экзогенной или эндогенной интоксикации.
Метилалкогольная интоксикация. Одна из наиболее часто отмечаемых причин поражения зрительного нерва - отравления чистым метиловым спиртом или его производными (денатурат, лаки и другие жидкости). Токсическая доза очень индивидуальна - от вдыхания паров до приема внутрь значительного количества токсичного вещества.
В клинической картине на первый план выступают проявления общей интоксикации: головная боль, тошнота, рвота, желудочнокишечные расстройства, кома. Иногда через несколько часов, но чаще через 2-3 дня значительно снижается центральное зрение обоих глаз. При осмотре пациента прежде всего обращают внимание на широкие, не реагирующие на свет зрачки. Других изменений в глазах не выявляют. Глазное дно и диск зрительного нерва не изменены.
Дальнейшее течение заболевания может быть различным. В одних случаях первоначальное снижение зрения сменяется улучшением, в других отмечается ремиттирующее течение: периоды ухудшений чередуются с периодами улучшений.
Через 4-5 нед развивается нисходящая атрофия разной степени выраженности. Появляется деколорация диска зрительного нерва. При морфологическом исследовании выявляют изменения в слое ганглиозных клеток сетчатки и зрительном нерве, особенно выраженные в интраканаликулярной зоне.
При оказании помощи пострадавшему прежде всего нужно постараться вывести яд из организма (промывание желудка, солевое слабительное) и ввести антидот - этиловый спирт. Если больной в коме, то внутривенно вводят 10 % раствор этилового спирта из расчета 1 г на 1 кг массы тела, в среднем 700- 800 мл при массе тела 70-80 кг. Внутрь - 50- 80 мл алкоголя (водки) каждые 5 ч (в течение 2 сут). Показаны гемодиализ, инфузионная терапия (введение 4 % раствора натрия гидрокарбоната), диуретики. В 1-е сутки введение окислителей метилового спирта (глюкозы, кислорода, витаминов) нецелесообразно.
Алкогольно-табачная интоксикация. Токсические поражения зрительного нерва развиваются при злоупотреблении спиртными напитками и курением. Заболевание протекает как двусторонний хронический ретробульбарный неврит. В основе его развития лежит не только прямое токсическое воздействие алкоголя и никотина, но и возникновение эндогенного авитаминоза группы В: вследствие поражения слизистой оболочки желудочно-кишечного тракта и печени витамины группы В не усваиваются.
Заболевание начинается исподволь, незаметно. Зрение ухудшается постепенно, больные обращаются к врачу, когда зрение снижено уже на несколько десятых. Слепота обычно не наступает, зрение сохраняется в пределах 0,1-0,2. В поле зрения выявляют центральную скотому и увеличенное слепое пятно. Постепенно расширяясь, они сливаются, образуя характерную центрацекаль-
ную скотому. Характерная жалоба больных - снижение зрения при ярком освещении: в сумерках и при слабом свете они видят лучше, чем днем, что объясняется поражением аксиального пучка и большей сохранностью периферических волокон, идущих от ганглиозных клеток, располагающихся на периферии сетчатки. На глазном дне в начале заболевания изменений не выявляют, позднее развивается нисходящая атрофия зрительного нерва, возникает выраженная деколорация височной половины, а затем и всего диска. При морфологическом исследовании констатируют очаги демиелинизации и фрагментарного распада волокон в зонах, соответствующих папилломакулярному пучку зрительного нерва (особенно в интраканаликулярном отделе), хиазмы и зрительного тракта. В последующем происходит замещение погибших волокон нервной ткани глиальной тканью.
При лечении прежде всего необходимо отказаться от приема алкоголя и курения, 2-3 раза в год проводят курсы лечения с применением витаминов группы В (парентерально), препаратов, улучшающих окислительно-восстановительные процессы, антиоксидантов и других симптоматических средств.
Токсические поражения зрительного нерва наблюдаются также при отравлении свинцом, хинином, сероуглеродом и передозировке или индивидуальной непереносимости сердечных гликозидов и сульфаниламидных препаратов.
16.4. Ишемическая нейропатия
В основе заболевания лежит острое нарушение артериального кровообращения в системе сосудов, питающих зрительный нерв. В развитии данной патологии основную роль играют следующие три фактора: нарушение общей гемодинамики,

Рис. 16.2. Передняя ишемическая нейропатия.
локальные изменения в стенке сосудов, коагуляционные и липопротеидные сдвиги в крови.
Нарушения общей гемодинамики чаще всего обусловлены гипертонической болезнью, гипотонией, атеросклерозом, диабетом, возникновением стрессовых ситуаций и обильных кровотечений, атероматозом сонных артерий, окклюзирующими заболе-

Рис. 16.3. Клиновидное выпадение поля зрения при ишемической нейропатии.
ваниями брахиоцефальных артерий, болезнями крови, развитием гигантоклеточного артериита.
Локальные факторы. В настоящее время придают большое значение местным локальным факторам, обусловливающимформирование тромбов. Среди них - изменение эндотелия стенки сосудов, наличие атероматозных бляшек и участков стеноза с образованием завихрения кровотока. Представленные факторы определяют патогенетически ориентированную терапию этого тяжелого заболевания.
Выделяют две формы ишемической нейропатии - переднюю и заднюю. Они могут проявляться в виде частичного (ограниченного) или полного (тотального) поражения.
Передняя ишемическая нейропатия - острое нарушение кровообращения в интрабульбарном отделе зрительного нерва (рис. 16.2).
При тотальном поражении зрительного нерва зрение снижается до сотых и даже до слепоты, при частичном - сохраняется высоким, но отмечаются характерные клиновидные скотомы, причем вершина клина всегда обращена к точке фикса-

Рис. 16.4. Нижняя гемианопсия при ишемической нейропатии.
ции взора (рис. 16.3). Клиновидные выпадения объясняются секторальным характером кровоснабжения зрительного нерва (см. рис. 3.9). Клиновидные дефекты, сливаясь, обусловливают квадрантное или половинчатое выпадение в поле зрения (рис. 16.4). Дефекты поля зрения чаще локализуются в его нижней половине. Зрение снижается в течение нескольких минут или часов. Обычно больные точно указывают день и час, когда резко снизилось зрение. Иногда могут отмечаться предвестники в виде головной боли или преходящей слепоты, но чаще заболевание развивается без предвестников. При офтальмоскопии виден бледный отечный диск зрительного нерва. Вторично изменяются сосуды сетчатки, прежде всего вены. Они широкие, темные, извитые. На диске и в парапапиллярной зоне могут быть кровоизлияния.
Продолжительность острого периода заболевания 4-5 нед. Затем отек постепенно уменьшается, кровоизлияния рассасываются и проявляется атрофия зрительного нерва разной степени выраженности. Дефекты поля зрения сохраняются, хотя могут значительно уменьшиться.
Задняя ишемическая нейропатия. Острые ишемические нарушения развиваются по ходу зрительного нерва за глазным яблоком - в интраорбитальном отделе. Это задние проявления ишемической нейропатии. Патогенез и клиническое течение заболевания идентичны таковым передней ишемической нейропатии, но в остром периоде отсутствуют изменения на глазном дне. Диск зрительного нерва естественного цвета с четкими границами. Лишь через 4-5 нед появляется деколорация диска, начинает развиваться частичная или полная атрофия. При тотальном поражении зрительного нерва центральное зрение может снижаться до сотых или до слепоты, как и при передней ишемической нейропатии, при час-
тичном острота зрения может сохраняться высокой, но в поле зрения выявляют характерные клиновидные выпадения, чаще в нижних или нижненосовых отделах. Диагностика в ранней стадии сложнее, чем при ишемии головки зрительного нерва. Дифференциальную диагностику проводят с ретробульбарным невритом, объемными образованиями орбиты и центральной нервной системы.
У 1 / 3 больных с ишемической нейропатией поражается второй глаз, в среднем через 1-3 года, но этот интервал может колебаться от нескольких дней до 10-15 лет.
Лечение ишемической нейропатии должно быть комплексным, патогенетически обусловленным с учетом общей сосудистой патологии больного. Прежде всего предусматривается применение:
Спазмолитических средств (сермион, ницерголин, трентал, ксантинол, никотиновая кислота идр.);
Тромболитических препаратов - плазмина (фибринолизин) и его активаторов (урокиназа, гемаза, кавикиназа);
Антикоагулянтов;
Симптоматических средств;
Витаминов группы В.
Проводят также магнитотерапию, электро- и лазерстимуляцию зрительного нерва.
Больные, перенесшие ишемическую нейропатию одного глаза, должны находиться под диспансерным наблюдением, им необходимо проводить соответствующую профилактическую терапию.
16.5. Застойный диск зрительного нерва
Застойный диск зрительного нерва - невоспалительный отек, являющийся признаком повышенного внутричерепного давления.
Процессов, которые приводят к повышенному внутричерепному давлению, достаточно много. Первое место среди них занимают внутричерепные опухоли: они являются причиной возникновения застойных дисков зрительных нервов в 2 / 3 случаев. Среди других, менее значимых, причин повышения внутричерепного давления, а следовательно, и развития застойных дисков зрительных нервов следует назвать черепно-мозговую травму, посттравматическую субдуральную гематому, воспалительное поражение головного мозга и его оболочек, объемные образования неопухолевой природы, поражение сосудов и синусов головного мозга, гидроцефалию, внутричерепную гипертензию неясного генеза, опухоль спинного мозга. Выраженность застойных дисков зрительных нервов отражает степень повышения внутричерепного давления, но не зависит от величины объемного образования в полости черепа. Скорость развития застойного диска в большей степени обусловлена локализацией новообразования по отношению к ликворной системе головного мозга и венозным коллекторам, в частности к синусам головного мозга: чем ближе опухоль располагается к путям ликворооттока и синусам, тем быстрее развивается застойный диск зрительного нерва.
Клинически застойный диск проявляется его отеком, который обусловливает нечеткость рисунка и границ диска, а также гиперемию его ткани. Как правило, процесс двусторонний, но в редких случаях застойный диск может развиться только на одном глазу. Иногда односторонний застойный диск зрительного нерва сочетается с атрофией диска и низкими зрительными функциями на другом глазу (симптом Фостера-Кеннеди).
Отек возникает сначала по нижней границе диска, потом по верхней, затем последовательно отекают

Рис. 16.5. Застойный диск зрительного нерва.
носовая и височная половины диска. Различают начальную стадию развития застойного диска, стадию максимального отека и стадию обратного развития отека.
По мере нарастания отека диск зрительного нерва начинает проминировать в стекловидное тело, отек распространяется на окружающую перипапиллярную сетчатку. Диск увеличивается в размерах (рис. 16.5), происходит расширение слепого пятна, выявляемое при исследовании поля зрения.
Зрительные функции могут сохраняться нормальными в течение достаточно длительного периода времени, что является характерным симптомом застойного диска зрительного нерва и важным дифференциально-диагностическим признаком. Таких пациентов к окулисту направляют терапевты и невропатологи для исследования глазного дна в связи с жалобами на головную боль.
Другой симптом застойного диска - внезапное кратковременное резкое ухудшение зрения вплоть до слепоты. Этот симптом связывают с преходящим спазмом артерий, питающих зрительный нерв (см. рис. 3.9). Частота возникновения таких
приступов зависит от нескольких факторов, в том числе от степени выраженности отека диска, и может составлять до нескольких приступов в течение 1 ч.
По мере развития застойного диска увеличивается калибр вен сетчатки, свидетельствуя о затруднении венозного оттока. В определенных случаях возникают кровоизлияния, характерной локализацией которых являются область диска и окружающая его сетчатка. Кровоизлияния могут появляться при выраженном отеке диска и свидетельствовать о значительном нарушении венозного оттока. Однако возможны кровоизлияния и при начальном или нерезко выраженном отеке. Причиной их развития в подобных случаях может быть быстрое, порой молниеносное, развитие внутричерепной гипертензии, например, при разрыве артериальной аневризмы и субарахноидальном кровоизлиянии, а также при злокачественной опухоли и токсическом воздействии на сосудистую стенку.
В стадии развитого отека, помимо описанных выше симптомов, могут появляться ватообразные белесые очаги и мелкие кровоизлияния в парамакулярной области на фоне отечной ткани, которые могут стать причиной понижения остроты зрения.
Выраженное понижение остроты зрения отмечается в случае развития атрофического процесса в зрительном нерве и перехода застойного диска зрительного нерва во вторичную (постзастойную) атрофию зрительного нерва, при которой офтальмоскопическая картина характеризуется бледным диском зрительного нерва с нечетким рисунком (рис. 16.6) и границами, без отека или со следами отека. Вены сохраняют свое полнокровие и извитость, артерии сужены. Кровоизлияний и белесых очагов на этом этапе развития процесса, как правило, уже не бывает. Как и всякий ат-

Рис. 16.6. Вторичная (постзастойная) атрофия зрительного нерва.
рофический процесс, вторичная атрофия зрительного нерва сопровождается утратой зрительных функций. Помимо понижения остроты зрения, выявляют дефекты в поле зрения различного характера, которые могут быть обусловлены и непосредственно внутричерепным очагом поражения, но чаще начинаются в нижненосовом квадранте.
Поскольку застойный диск зрительного нерва является признаком внутричерепной гипертензии, очень важны его своевременное распознание и дифференциальная диагностика с другими сходными процессами в глазу. В первую очередь следует различать истинный отек диска зрительного нерва и псевдозастойный диск, при котором офтальмоскопическая картина напоминает таковую при застойном диске зрительного нерва, но обусловлена данная патология врожденной аномалией строения диска, наличием друз диска, часто сочетается с аномалией рефракции и выявляется уже в детском возрасте. Нельзя полностью полагаться на такой симптом, как наличие или отсутствие венного пульса, особенно в случаях аномального раз-
вития диска. Одним из основных симптомов, облегчающих дифференциальную диагностику, является стабильная офтальмоскопическая картина в процессе динамического наблюдения за пациентом при псевдозастойном диске зрительного нерва. Проведение флюоресцентной ангиографии глазного дна также помогает уточнить диагноз.
Однако в некоторых случаях очень сложно дифференцировать застойный диск зрительного нерва от таких заболеваний, как неврит зрительного нерва, начинающийся тромбоз центральной вены сетчатки, передняя ишемическая нейропатия, менингиома зрительного нерва. При этих заболеваниях также возникает отек диска зрительного нерва, но природа его иная. Он обусловлен патологическими процессами, развивающимися непосредственно в зрительном нерве, и сопровождается понижением зрительных функций разной степени выраженности.
В некоторых случаях в связи с затруднениями, возникающими при установлении диагноза, неизбежно проведение пункции спинного мозга с измерением давления цереброспинальной жидкости и исследованием ее состава.
При обнаружении признаков застойного диска зрительного нерва необходимо немедленно направить пациента на консультацию к нейрохирургу или невропатологу. Для уточнения причины возникновения внутричерепной гипертензии проводят компьютерную (КТ) или магнитно-резонансную (МРТ) томографию головного мозга.
16.6. Атрофия зрительного нерва
Атрофия зрительного нерва клинически представляет собой совокупность признаков: нарушение зрительных функций (понижение остроты зрения и разви-
тие дефектов поля зрения) и побледнение диска зрительного нерва, выявляемое при офтальмоскопии. Она не является самостоятельным заболеванием, а развивается в результате патологического процесса в аксонах зрительного нерва либо в ганглиозных клетках сетчатки. Атрофия зрительного нерва характеризуется уменьшением диаметра зрительного нерва вследствие уменьшения числа аксонов и их демиелинизации.
Атрофия зрительного нерва может быть приобретенной и врожденной.
Приобретенная атрофия зрительного нерва развивается в результате повреждения волокон зрительного нерва (нисходящая атрофия) или клеток сетчатки (восходящая атрофия).
К нисходящей атрофии приводят процессы, повреждающие волокна зрительного нерва на различном уровне зрительного пути (глазница, зрительный канал, полость черепа).
Природа повреждения зрительных волокон различна: воспаление, травма, глаукома, токсическое повреждение, нарушение кровообращения в сосудах, снабжающих зрительный нерв кровью, нарушение метаболизма, опухоль зрительного нерва, сдавление зрительных волокон объемным образованием в полости глазницы или в полости черепа, дегенеративный процесс, близорукость и др.
Различные этиологические факторы могут привести к атрофии зрительного нерва с определенными офтальмоскопическими особенностями, такими как глаукома, нарушение кровообращения в сосудах, снабжающих зрительный нерв кровью. Тем не менее имеются характеристики, общие для атрофии любой природы: побледнение диска зрительного нерва и нарушение зрительных функций.
Степень понижения остроты зрения и характер дефектов поля зрения зависят от процесса, вызвавшего атрофию. Острота зрения может колебаться от 0,7 до практической слепоты.
По офтальмоскопической картине различают первичную и вторичную атрофию. Первичная (простая) атрофия характеризуется побледнением диска зрительного нерва с четкими границами. На диске уменьшено количество мелких сосудов (симптом Кестенбаума). Артерии сетчатки сужены, вены могут быть обычного калибра или также немного сужены. Атрофия зрительного нерва, развившаяся на фоне отека диска зрительного нерва различной природы, характеризуется тем, что даже после исчезновения отека границы диска остаются нечеткими. Такая офтальмоскопическая картина соответствует вторичной (постотечной) атрофии зрительного нерва. Артерии сетчатки сужены, в то время как вены расширены и извиты (рис. 16.7).
В зависимости от степени повреждения зрительных волокон, а следовательно, от степени понижения зрительных функций и побледнения диска зрительного нерва различают начальную (частичную) и полную атрофию зрительного нерва.
Время, в течение которого развивается побледнение диска зрительного нерва, и его выраженность зависят не только от характера заболевания, которое привело к атрофии зрительного нерва, но и от удаленности очага повреждения от глазного яблока. Так, при нарушении кровообращения в сосудах зрительного нерва изменения в его диске наступают сразу же. При воспалительном или травматическом повреждении зрительного нерва первые офтальмоскопические признаки атрофии зрительного нерва появляются спустя несколько дней или несколько недель от начала заболевания либо от момента травмы.

Рис. 16.7. Первичная атрофия зрительного нерва.
В то же время воздействие объемного образования на зрительные волокна в полости черепа вначале проявляется только расстройствами зрения, а изменения на глазном дне, характерные для атрофии зрительного нерва, возникают спустя многие недели и даже месяцы.
Врожденную, генетически обусловленную атрофию зрительного нерва разделяют на аутосомно-доминантную, сопровождающуюся асимметричным медленным понижением остроты зрения от 0,8 до 0,1, и аутосомно-рецессивную, приводящую к быстрому снижению остроты зрения нередко до полной слепоты уже в раннем детском возрасте.
При обнаружении офтальмоскопических признаков атрофии зрительного нерва необходимо тщательное общее клиническое обследование пациента. Для того чтобы установить причину развития этого процесса и место повреждения зрительных волокон, проводят КТ и/или МРТ головного мозга и глазниц. При оценке офтальмоскопического статуса особое внимание уделяют исследованию остроты зрения и границ поля зрения
на белый, красный и зеленый цвета.
Данные о состоянии диска зрительного нерва позволяют получить такие высокоточные методы исследования, как флюоресцентная ангиография (ФАГ), сканирование диска с помощью лазерного (HRTII) или оптико-когерентного (ОКТ) томографа.
Кроме этиологически обусловленного лечения проводят симптоматическую комплексную терапию, включающую сосудорасширяющую терапию, витамины группы В и С, препараты, улучшающие метаболизм тканей. Если атрофия зрительного нерва не вызвана опухолевым процессом, показаны различные варианты стимулирующей терапии, в том числе электро-, магнито- и лазерстимуляция зрительного нерва.
Вопросы для самоконтроля
1.Перечислите основные виды аномалий развития диска зрительного нерва.
2.Назовите основные причины развития невритов.
3.Перечислите основные клинические проявления интрабульбарных и ретробульбарных невритов.
4.Лечение невритов.
5.Перечислите основные симптомы поражения зрительных нервов при метилалкогольной интоксикации.
6.Неотложная помощь при метилалкогольной интоксикации.
7.Особенности поражения зрительного нерва при алкогольно-табачной интоксикации.
8.Лечение алкогольно-табачной интоксикации.
9.Назовите основные факторы патогенеза ишемической нейропатии.
10.Клиническая характеристика передней и задней ишемической нейропатии.
11.Назовите основные моменты лечения ишемической нейропатии.
12.О чем свидетельствует наличие застойного диска зрительного нерва?
13.Дифференциальная диагностика застойного диска зрительного нерва и неврита.
14.Где локализуются кровоизлияния при застойном диске зрительного нерва?
15.Каково состояние зрительных функций в ранней стадии развития застойного диска зрительного нерва?
16.Основные симптомы атрофии зрительного нерва.
17.Каковы различия в офтальмоскопической картине первичной и вторичной атрофии?
Болезнью Гоше принято называть нарушение метаболизма сфинголипидов, которое является ответной реакцией на дефицит фермента, разрушающего глюкоцеребразид, такое осложнение может привести к отложению глюкоцереброзида. Симптомами болезни Гоше чаще всего являются гепатоспленомегалия или изменения центральной нервной системы. Для того, чтобы верно диагностировать заболевание, необходимо провести цитохимические исследования лейкоцитов.
Является заболеванием, которое встречается не так часто, передается оно наследственно в том случае, когда оба родителя являются носителями дефектного гена. Первый раз болезнь Гоше увидела свет на страницах медицинских пособий в 1882 году.
Недостаток фермента бета-глюкоцереброзидазы в окруженных мембраной клеточных органоидах может привести к образованию большого количества питательной среды для микроорганизмов данного органического вещества в клетках системы макрофагов всего организма, как правило, этот процесс происходит и развивается в железах, а также в клетках костного мозга и селезёнки.
На сегодняшний день наука установила три вида болезни Гоше:
- Вид 1 чаще всего встречается у людей, прошедших этап полового созревания, а также носит постоянный характер, данный вид нельзя охарактеризовать наличием нейронопатии. Вид заболевания номер 1 можно назвать самым вялотекущим и часто встречающимся типом, при котором ЦНС не будет поражена.
- Вид 2, при котором объектами поражения становятся дети, не так распространен в науке. При таком типе заболевания, как правило, поражаются нейроны, что влечет за собой практически полное атрофирование всей нервной системы. При таком диагнозе ребенок умирает еще будучи младенцем.
- Вид 3 в науке принято называть «ювенильным», при данном виде симптомы процесса выражены в меньшей степени, в таком случае атрофирование нейронных клеток неизбежно. Стоить отметить, что вид 3 также встречается довольно редко. Данный тип заболевания ученые характеризуют постепенным, а также хаотичным присоединением всей нервной системы к данному процессу.
Тот факт, что заболевание Гоше может существовать в различных внешних формах, а также в состояниях, при которых наблюдается разная внутренняя структура, подтверждает разнообразие изменений в высокоструктурном гене глюкоцереброзидазы на хромосоме 1. Несмотря на это, заболевания различной степени серьезности могут прослеживаться среди одного данного генотипа. Главное место в вопросе о силе трансформации отводится резкому увеличению числа макрофагов в органах и тканях, что является ответной реакцией на возникновение большого количества глюкоцереброзида, однако, способы ее функционирования так и не известны.
Зигота Гоше, как правило, является подобием овала и имеет размер около 70-80 мм в диаметре, а также цитоплазму бледноватого цвета. Она вмещает в себе два или более ядра, обладающих повышенной пигментацией, которые смещаются к периферии. Посередине этих ядер находятся нитевидные белковые структуры, которые расположены симультанно по отношению друг к другу.
В процессе развития заболевания накапливается бета-глюкоцереброзид, который в итоге получает свое начало из распавшихся плазмалемм, имеет свойство становиться осадком в окруженных мембраной клеточных органоидах и образовывать продолговатые подобия труб, имеющие размер двадцать, а иногда и сорок мм длины, эти трубочки можно разглядеть при увеличении в 2-3 тысяч раз. Подобные зиготы можно обнаружить при ХМЛ, а также при опухоли системы В-лимфоцитов, так как в результате этих недугов наблюдается ускоренный процесс обмена бета-глюкоцереброзида.
Симптомы болезни Гоше
При нормальном состоянии наблюдается органическое вещество, разрушающее глюкоцеребразид, который осуществляет гидролиз глюкоцереброзиды, при этом образовывая глюкозу и керамиды. Если в процессе развития организма присутствовали повреждения органического вещества, полученные на генетическом уровне, то это может привести к тому, что клетки начнут захватывать и переваривать твердые частицы, тем самым создавая зиготы Гоше. Скопление данных зигот в пространствах
вокруг сосудов в веществе человеческого мозга провоцирует процесс замещения погибших или замещенных нейронов клетками глиями. Существуют 3 типа, которые отличаются по закономерности возникновения и распространения заболеваний различной этиологии, активности органического вещества, а также по характеру проявлений:
1 тип характеризуется наибольшей частотой возникновения – данный тип обнаруживается у 90% населения (не нейронопатический).
Активность, которую можно назвать остаточной, наблюдающаяся у органического вещества, имеет самый высокий показатель. Первые проявления могут возникнуть в период от 2 лет до самой старости. Основными симптомами являются , изменения в клетках костей, медленное развитие по части физиологии, запоздалая активность в процессе полового созревания, кровоизлияния в кожу. Последний симптом, сопровождающийся кровоизлияниями из носа, встречается довольно часто. После проведения рентгена, как правило, врачи обнаруживают, что окончания длинных костей были расширены, а костная пластина полости рта истончена.
2 тип характеризуется наименьшей частотностью возникновения (острый нейронопатический). При данном типе наблюдается понижение остаточной активности органического вещества. Первые серьезные признаки можно выявить в раннем возрасте – после рождения. Главные симптомы – это быстроразвивающиеся нарушения неврологии: неэластичность, к сожалению, данный тип в большинстве случаев приводит к смерти в возрасте примерно двух лет.
3 тип находится между самым часто встречающимся и самым редко встречающимся (подострый нейронопатический). Жизнедеятельность органического вещества, а также тяжесть заболевания, соответственно, имеют промежуточный характер между 1 и 2 типами. Первые симптомы данного типа можно обнаружить еще в детстве. Клинические проявления могут менять свои показатели в зависимости от разновидности, а также включать в себя , а также нарушение координации движений (Ilia), заражение органов и костных тканей (Nib) и дегенеративные заболевания ЦНС с помутнением роговицы (Шс). Если при данном типе пациент переживет подростковый этап, в дальнейшем он, как правило, живет еще долгое время.


Диагностика болезни Гоше
Диагностирование данной болезни обычно заключается в цитохимическом изучении лейкоцитов. Типы, а также носительство принято выявлять на основании анализа характера мутаций. Зиготы Гоше обладают диагностическим значением.
ВИДЕО
Лечение болезни Гоше
При 1 и 3 типах рекомендована заместительное лечение специальными комплексными препаратами с использованием плацентарной или рекомбинантной глюкоцереброзидазы; при 2 типе лечение, к сожалению, бесполезно, более того, вовсе неизвестно науке и медицине. При лечении происходит изменение фермента, осуществляемое для его быстрой и своевременной транспортировки в окруженный мембраной клеточный органоид. Пациентам, которые лечатся с помощью специальных комплексных препаратов, прописан каждодневный контроль уровня красящего вещества крови, а также бесцветных клеток крови; постоянное наблюдение за размерами печени и селезенки с помощью КТ или МРТ; постоянное наблюдение за поражениями костных тканей с полным наблюдением костной системы в целом, двухэнергетической рентгеновской абсорбциометрии (dualenergy x-ray absorptiometry scanning) или МРТ.
Как правило, пациентам прописывают следующие препараты: Миглустат, который необходимо принимать в определенных дозах, а именно – трижды в день по сто мг внутрь, миглу-стат – данная разновидность медикамента снижает сосредоточение глюкоцереброзида, а также становится своеобразным выходом для пациентов, которые по определенным причинам не в состоянии проходить лечение с помощью замещающей энзимотерапии.
Обычно прописывается пациентам с малокровием, а также при снижении количества лейкоцитов и тромбоцитов в крови, а также в том случае, когда селезенка прибавляет в размерах, что начинает вызывать дискомфорт.
Для основательного лечения пациентов, имеющих данную болезнь, врачи прибегают к или стволовых клеток, однако, данный вид лечения является наиболее опасным для здоровья и жизни пациента, поэтому используется максимально редко.
Е. Нурмухаметова
E. Nurmuckhametova
Б
олезнь Гоше
(БГ) - редкая наследственная
патология, в основе которой
лежит недостаточность
фермента глюкоцереброзидазы,
что ведет к накоплению
глюкоцереброзидов в лизосомах
клеток. Наиболее
распространено это
заболевание среди евреев
ашкенази. Характерны такие
клинические проявления, как
анемия, поражение костей,
гепатоспленомегалия; у части
больных отмечается поражение
центральной нервной системы.
Выделяют три типа заболевания:
1-й - хронический висцеральный
(взрослый), 2 - острый
церебральный (инфантильный) и
3-й - подострый церебральный
(ювенильный). В настоящее время
на хромосоме 21 локализован ген,
ответственный за синтез
глюкоцереброзидазы. У
пациентов c БГ были
идентифицированы различные
мутации этого гена, причем
абсолютных корреляций между
определенными мутациями и
клиническими проявлениями
заболевания не существует.
В статье представлен
краткий обзор материалов
конференции Национального
института здоровья (NIH Technology
Assessment Panel on Gaucher Disease),
посвященной различным
аспектам БГ - разработке новых
подходов к изучению
патогенеза, диагностике и
лечению этой патологии. В
конференции принимали участие
эксперты в области педиатрии,
терапии, акушерства и
гинекологии, генетики,
эндокринологии, молекулярной
биологии. Была представлена
обширная библиография по
материалам MEDLINE.
Основные вопросы, которые
были проанализированы на
конференции, представлены
ниже.
1. Каково естественное
течение БГ и можно ли
прогнозировать характер
течения этого заболевания у
конкретного больного?
Течение и исход заболевания
достаточно хорошо известны в
отношении 2-го типа. 3-й и,
особенно, 1-й тип
охарактеризованы
недостаточно, так как
отличаются большой
вариабельностью исходов.
Совершенно различное течение
болезни отмечается даже у
близнецов. Очевидно, имеет
значение влияние совокупности
генетических и негенетических
факторов.
2. Какова роль молекулярных
и ферментных тестов в
выявлении больных и носителей
в различных популяциях? Для
подтверждения или исключения
БГ используются различные
ферментные тесты (например,
анализ экстракта лейкоцитов
или фибробластов). Единого
общепринятого метода не
существует. Ферментный анализ
недостаточно надежен для
прогнозирования течения
заболевания или для выявления
носителей болезни.
Более приемлем в этом
отношении метод
генотипирования (структурный
анализ ДНК для выявления
мутаций). Он позволяет точно
выявлять носителей и с
определенной степенью
вероятности прогнозировать
поражение нервной системы у
конкретного пациента.
3. Каковы показания к
лечению и приемлемые режимы
терапии? Хотя общепринято, что
пациенты с симптомами
заболевания нуждаются в
лечении, четких показаний к
началу терапии не разработано.
Неизвестно также значение
профилактического лечения
пациентов с доказанной
ферментной недостаточностью,
но без каких-либо клинических
проявлений БГ.
При данном заболевании
возможны следующие варианты
лечения:
- поддерживающая терапия (обезболивание, лечение переломов и т. д.);
- трансплантация костного мозга;
- заместительная терапия плацентарной или рекомбинантной глюкоцереброзидазой (при 1-м типе).
Что касается
заместительной ферментной
терапии, то существуют
расхождения в отношении доз,
частоты и метода введения
препарата. Применяются дозы от
30 до 120 ед/кг в течение 4 нед. И
хотя адекватное сравнение
результатов, полученных
различными исследователями,
затруднено, все-таки очевидно,
что большинство больных хорошо
реагируют на низкие дозы
фермента. Это важно в плане
снижения стоимости лечения.
Существует настоятельная
необходимость в
стандартизации
терапевтических режимов и
проведении кооперативного
клинического исследования с
целью сравнительной оценки их
эффективности. Важна также
дальнейшая разработка
принципиально иных методов
лечения (например,
использование ингибиторов
синтеза сфинголипидов,
генотерапия и др.).
4. Каковы цели лечения и как
должна проводиться оценка его
эффективности?
Цель терапии при БГ -
улучшение состояния здоровья и
качества жизни больных.
Необходимо проведение
крупного кооперативного
рандомизированного
исследования, основными целями
которого являлись бы:
- оптимизация режимов лечения пациентов с клиническими проявлениями;
- выяснение целесообразности ферментной терапии пациентов, не имеющих симптомов.
5. В каких случаях
корреляции генотип - фенотип
могут использоваться для
консультации и лечения
больных?
Обнаружено более 50 мутаций
гена глюкоцереброзидазы.
Четыре из них выявляются в 70%
случаев БГ 1-го типа у евреев
ашкенази и в 61% - в общей
популяции. Хотя четких
корреляций между той или иной
мутацией и характеристиками
заболевания нет, существуют
все-таки некоторые общие
закономерности:
- гомозиготность по N370S обусловливает развитие 1-го типа болезни; поражение ЦНС при этом исключается; тяжесть заболевания может быть различной;
- гетерозиготность по N370S связана с более тяжелым течением болезни, чем гомозиготность;
- гомозиготность по L444P у шведов приводит к развитию БГ 3-го типа с поражением нервной системы, а среди японцев при этом поражения нервной системы не отмечается. Этот факт говорит о влиянии генетического фона на характер проявлений различных мутаций.
Отсутствие четких
взаимосвязей генотип - фенотип
затрудняет прогнозирование
течения заболевания у
конкретного больного и снижает
ценность пренатальной
диагностики.
6. Каковы направления
будущих исследований? На
конференции был намечен ряд
принципиальных подходов к
дальнейшему изучению БГ:
- стандартизация номенклатуры;
- разработка единой системы клинической оценки тяжести заболевания;
- создание общенациональной базы данных;
- проведение кооперативных контролированных клинических исследований с целью оптимизации терапии;
- организация исследований, направленных на углубление знаний об обмене глюкоцереброзидазы. Таким образом, БГ ставит перед обществом ряд очень серьезных финансовых и этических проблем.
Литература:
NIH Technology Assessment Panel on Gaucher Disease Gaucher Disease: Current Issues in Diagnosis and Treatment. JAMA 1996;275:548-53.
Заболевание получило свое название в честь молодого студента дерматолога Эрнеста Гоше, который впервые диагностировал его. Он обнаружил накопление нерасщепленных жиров в специфических клетках у больной с увеличенной селезенкой. Позже они были получены из органа больного и названы клетки Гоше.
Болезнь Гоше – что это такое
Заболевание относится к лизосомным болезням накопления (глюкозилцерамидный липидоз). Характеризуется недостаточностью фермента глюкоцереброзидазы. Это приводит к нарушению обмена веществ. Липиды не расщепляются до продуктов повторного потребления, происходит накопление глюкоцереброзида в клетках макрофагах. Они увеличиваются, приобретают характерный вид мыльных пузырей и оседают в тканях организма. Развивается синдром Гоше: увеличивается печень, селезенка, почки, а накопление глюкоцереброзида в клетках костных тканей и легких разрушает их структуру.
Синдром Гоше у детей
Изменения в организме происходят уже в первые месяцы жизни новорожденного. Печень и селезенка при болезни Гоше у ребенка увеличиваются. Возможно замедление полового созревания, роста, случаются переломы костей, дети страдают от гематом. Собственный внешний вид способен вызывать у ребенка эмоциональные расстройства. Важна психология поведения родителей – детей нельзя изолировать от окружающих, нужно окружить их заботой, с помощью педагогов, психологов вовлекать в социальную жизнь. Существуют занятия, доступные для детей с таким заболеванием.
Типы болезни Гоше
Характер течения заболевания бывает различной тяжести. Осложнения возникают в детском и во взрослом возрасте. Различают три типа болезни:
- Первый ненейронопатический тип. Социология показывает, что он часто встречается у ашкеназских евреев. Такая закономерность получила название – реакция Гоше. Клиническая картина характеризуется умеренным, иногда бессимптомным течением заболевания. Психология поведения не изменяется, головной и спинной мозг не повреждается. Симптомы проявляются чаще после тридцати лет. Известны случаи диагностики в детском возрасте. Своевременное лечение дает благоприятный прогноз.
- Второй тип представляет нейронопатическую инфантильную форму, встречается редко. Симптомы проявляются в младенческом возрасте уже к полугоду. Происходит прогрессирующее поражение мозга ребенка. Смерть может наступить внезапно от удушья. Все дети погибают до достижения двух лет.
- Третий тип (нейронопатическая ювенильная форма). Симптоматика наблюдается с 10 лет. Усиление признаков имеет постепенный характер. Гепатоспленомегалия – увеличение печени и селезенки –протекает безболезненно и не нарушает функции печени. Возможно нарушение психологии поведения, наступление неврологических осложнений, портальная гипертензия, венозное кровотечение и смерть. Поражение костной ткани клетками Гоше может привести к ограничению подвижности и инвалидности.
Болезнь Гоше – симптомы
Клиническая картина течения болезни сопровождается общими признаками для всех форм:
- увеличением внутренних органов;
- быстрой утомляемостью;
- болью в костях.
Каждый тип включает дополнительные симптомы. Первый характеризуется:
- изменением состава крови (анемия, тромбоцитопения, лейкопения);
- гематомами.
Второй тип включает:
- задержку развития;
- нарушение моторики;
- мышечную слабость, потом усиление тонуса мышц, судороги;
- косоглазие.
Симптомы болезни Гоше для третьего типа могут быть такие:
- окуломоторная апраксия, расстройство глазодвигательных функций;
- атаксия (нарушение координации движений рук, ног);
- мышечная слабость;
- замедление роста, полового созревания у детей;
- слабость костей;
- задержка умственного развития у детей, слабоумие во взрослых.

Болезнь Гоше – причины
Заболевание является наследственным. Передача мутированного гена происходит по аутосомно-рецессивному типу. Наследование болезни Гоше возможно от двух больных родителей: вероятность рождения ребенка с отсутствием функции расщепления липидов у них составляет 25%. Болезнь проявляется при получении одновременно двух дефектных генов.
Болезнь Гоше – диагностика
Заподозрить наследственное заболевание можно при случайном выявлении увеличенных внутренних органов во время проведения ультразвукового исследования. Причиной беспокойства могут быть жалобы на утомляемость и боли в костях, изменения в анализах крови, подкожные кровоизлияния, яркие красные пятна вокруг глаз. Как диагностировать наличие болезни? Существует несколько способов исследований:
- биохимический анализ крови на активность фермента цереброзидазы;
- гистологическое исследование внутренних органов и спинного мозга на присутствие глюкоцереброзида в макрофагах;
- молекулярный генный анализ;
- компьютерная диагностика костных тканей для выявления зон с уменьшенной плотностью.

Лечение болезни Гоше
Прогноз по второму типу наследственного заболевания неблагоприятный: смертельный исход неизбежен. Лечение направлено на снятие симптомов, снижение боли, предотвращение судорог. Для первого и третьего типов болезни необходимо постоянное лечение: больным необходимо наблюдаться у гематолога, ортопеда, хирурга, чтобы не допустить осложнений. Назначают прием анальгетиков при болях в костях. Анемию лечат комплексно с основным заболеванием.
Применяют следующие препараты для лечения болезни:
- Имиглуцераза;
- Miglustat;
- Taliglucerase alfa;
- Velaglucerase alfa.
Их действие основано на компенсации недостаточной активности фермента глюкоцереброзидазы. Они стимулируют гидролиз липидов и предупреждают накопление глюкоцереброзида в тканях организма. Своевременно начатое лечение предотвращает необратимые процессы, а применение препаратов улучшает деятельность системы кроветворения, структуру костных тканей, устраняет увеличение внутренних органов. Лечение наследственного заболевания –дорогостоящая процедура, но пациенты в Российской Федерации получают препараты бесплатно.
Видео: что такое болезнь Гоше
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2016
Другие сфинголипидозы (E75.2)
Орфанные заболевания
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения и социального развития Республики Казахстан
от «29» сентября 2016 года
Протокол №11
Болезнь Гоше (БГ) - лизосомальная болезнь накопления, полисистемное заболевание, в его основе лежит дефицит фермента глюкоцереброзидазы, приводящее к прогрессирующему увеличению паренхиматозных органов, постепенной инфильтрации костного мозга макрофагами, нагруженными липидами, глубокими нарушениями гемопоэза, и у небольшой части больных поражение центральной нервной системы .
Соотношение кодов МКБ-10 и МКБ-9:
Дата разработки протокола: 2016 год.
Пользователи протокола: врачи общей практики, педиатры, онкогематологи.
Шкала уровня доказательности:
| A | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| B | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| C | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Классификация
Классификация
В соответствии с наличием и особенностями клинического течения и вовлечения центральной нервной системы (ЦНС) выделяют три типа болезни Гоше :
· Ненейропатический (тип I) .
− I
тип -
б
олезн
и
Гоше
является наиболее частой формой заболевания, при которой центральная нервная система не поражается (поэтому этот тип также называется ненейропатическим).
Симптоматика крайне разнообразная - от бессимптомных форм до тяжелого поражения органов и костей. В промежутке между этими полярными клиническими группами находятся больные с умеренным увеличением селезенки и почти нормальным составом крови, с наличием или без поражения костей. Несмотря на то, что заболевание этого типа иногда называется болезнью Гоше взрослых, ею могут страдать люди любого возраста. Чем раньше проявляются клинические проявления, тем тяжелее протекает болезнь.
· Нейронопатический (тип II и III ).
− II
тип
- острый нейронопатический.
Болезнь Гоше 2-го типа — очень редкое, быстро прогрессирующее заболевание, отличается тяжелым поражением головного мозга, а также практически всех органов и систем.
Ранее называемое болезнью Гоше новорожденных, заболевание 2-го типа характеризуется тяжелыми неврологическими нарушениями в первый год жизни ребенка, имеют место epi- приступы, косоглазие, гипертонус мышц, отставание в психическом и физическом развитии. Нередко эта форма БГ сочетается с врожденным ихтиозом. Заболевание развивается менее чем 1: 100 000 новорожденных. Прогрессирующая психомоторная дегенерация заканчивается смертью, как правило, связанной с дыхательной недостаточностью.
− III тип (хронический нейронопатический). Ранее называемое болезнью Гоше ювенильного типа, заболевание 3-го типа характеризуется медленно прогрессирующим поражением головного мозга, а также тяжелыми симптомами со стороны других органов. Болезнь этого типа также встречается очень редко. Признаки и симптомы болезни Гоше 3-го типа развиваются в раннем детстве и соответствуют таковым для 1-го типа заболевания, за исключением признаков поражения центральной нервной системы. Постановка точного диагноза возможна только при прогрессировании симптомов нейропатии, подтвержденных клиническими исследованиями. Пациенты с болезнью Гоше 3-го типа, достигшие совершеннолетия, могут прожить более 30 лет.
Диагностика (амбулатория)
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии
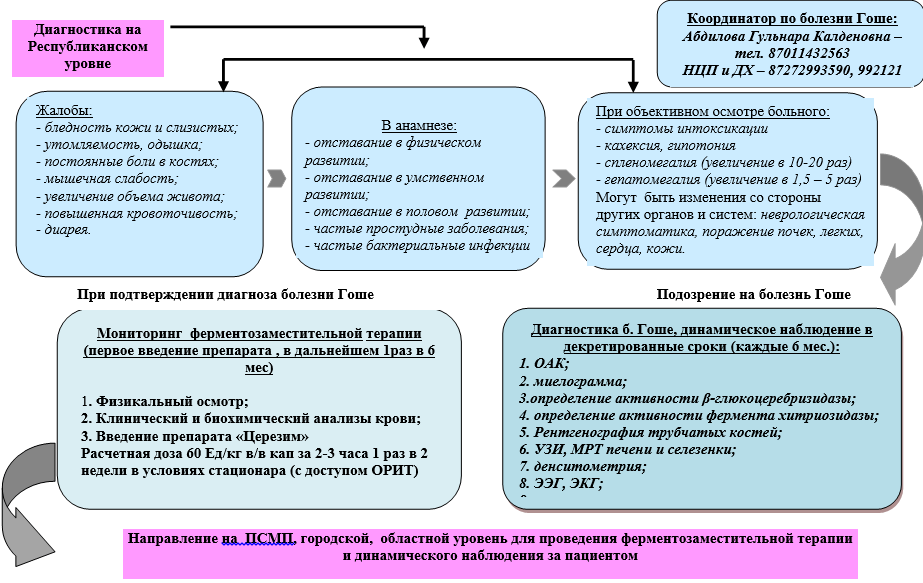
Жалобы и анамнез:
· слабость, повышенная утомляемость;
· повышенная восприимчивость к инфекциям (респираторные инфекций, бактериальные);
· проявления геморрагического синдрома (подкожные гематомы, кровоточивости слизистых оболочек), и/или длительные кровотечения при малых оперативных вмешательствах;
· выраженный болевой синдром в костях и суставах (характер и локализация болей, наличие в анамнезе переломов костей);
· задержка физического и полового развития;
·проявления неврологической симптоматики (глазодвигательная апраксия или сходящееся косоглазие, атаксия, потеря интеллекта, нарушения чувствительности и др.);
· семейный анамнез (наличие спленэктомии или перечисленных выше симптомов у родных братьев и сестер, родителей).
· Увеличение объема живота
Физикальное обследование:
· Общий осмотр;
· Измерение роста, массы тела, температуры тела;
· Оценка состояния костно-суставной системы;
· Выявление признаков геморрагического синдрома;
· Выявление гепатоспленомегалии, лимфаденопатии;
· Оценка кожных покровов в области коленных и локтевых суставов (наличие/отсутствие гиперпигментации).
Клинические симптомы и признаки болезни Гоше в зависимости от возраста
| Система | Симптом | Новорожденные |
Дети до года |
Дети | Подростки |
| ЦНС | Задержка и регресс психомоторных навыков | - | +++ | ++ | ± |
| судороги | - | +++ | ++ | ± | |
| Кожные | Коллодиевая кожа (отек тыла стоп и кистей) | +++ | - | - | - |
| ЖКТ | Гепатоспленомегалия | ++ | +++ | +++ | +++ |
| Цирроз печени | - | - | - | - | |
| Офтальмологические | Аномальные движения глазных яблок | - | +++ | ++ | ± |
| Гематологические | анемия | - | + | +++ | ++ |
| Пенистые клетки | ++ | +++ | +++ | +++ | |
| панцитопения | - | + | + | + | |
| тромбоцитопения | - | + | +++ | +++ | |
| Скелетные | Боли в костях | - | - | + | +++ |
| кифоз | - | - | ± | ++ | |
| остеопороз | - | - | ± | ++ | |
| Патологические переломы | - | - | ± | + | |
| Респираторные | Рестриктивная болезнь легких, легочная гипертензия | - | ++ | ++ | + |
| Другие | Ранняя смерть | +++ | +++ | ± | - |
| Специфические лабораторные тесты | β-D-глюкозидаза | ↓↓↓ | ↓↓ | ↓↓ | ↓↓ |
| Хитотриозидаза |
Лабораторные исследования :
· Анализ крови развернутый: тромбоцитопения, лейкопения, анемия;
· БАК: повышение уровня в крови ферментов - АЛТ, АСТ, обследование на обмен железа (сывоточное железо, ОЖСС, ферритин, трансферин) поможет в дифференциальном диагнозе между анемией хронического заболевания и железодефицитным состоянием, требующем стандартного лечения;
· Определение активности фермента глюкоцереброзидазы и хитотриазидазы в сухих пятнах крови методом тандемной масс-спектрометрии или флуориметрии - для подтверждения диагноза;
· Молекулярно-генетическое исследование для подтверждения диагноза - выявление гена глюкоцереброзидазы, локализованного на длинном плече хромосомы 1 (регион 1q21q31);
· Морфологическое исследование костного мозга способствует выявлению характерных диагностических элементов - клеток Гоше и одновременно исключению диагноза гемобластоза или лимфопролиферативного заболевания как причины цитопении и гепатоспленомегалии.
Инструментальные исследования
Диагностический алгоритм

Алгоритм диагностики болезни Гоше у детей на городском, областном уровне

Алгоритм диагностики болезни Гоше у детей на Республиканском уровне
Диагностика (стационар)
ДИАГНОСТИКА А СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии: смотреть амбулаторный уровень..
Диагностический алгоритм


Перечень основных диагностических мероприятий (УД - В)
· анализ крови развернутый
· биохимический анализ крови
· определение активности фермента глюкоцереброзидазы и хитотриазидазы
· молекулярно-генетическое исследование
· УЗИ печени, селезенки
· МРТ бедренных костей
· ЭКГ
· Рентгенография костей скелета
Перечень дополнительных диагностических мероприятий:
· Миелограмма - исследование костного мозга способствует выявлению характерных диагностических элементов - клеток Гоше и одновременно исключению диагноза гемобластоза или лимфопролиферативного заболевания как причины цитопении и гепатоспленомегалии.
· КТ легких - для исключения патологии легочной системы при длительной нейтропении.
· МРТ головного мозга - для дифференциальной диагностики с онкологическими заболеваниями, исключения поражения ЦНС при длительном цитопеническом синдроме (риск ОНМК по геморрагическому типу).
· МРТ печени, селезенки - при наличии гепатоспленомегалии высокий риск инфаркта печени, селезенки за счет инфильтрации органов и тканей клетками Гоше.
· ЭхоКГ - при выраженной тахикардии, на фоне симптомов дыхательной недостаточности при длительном цитопеническом синдроме имеется риск осложнений со стороны сердечно-сосудистой системы (экссудативные перикардиты, кардиты, вегетативные дисфункции).
· Коагулограмма - при наличии цитопенического с-ма, присоединении бактериальной, вирусной инфекции возможен риск реализации геморрагического с-ма, септического состояния, ДВС синдрома.
· Доплерография сосудов портальной системы - для исключения портальной гипертензии.
Инфекционные осложнения на фоне длительного цитопенического синдрома, являются
показанием для дополнительных лабораторных исследований:
· бактериологическое исследование биологических жидкостей,
· серологические (вирусологические) исследования на CMV, Гепатиты B,C, (D), ВИЧ, ЭБВ,
· определение С-реактивного белка (количественное),
· при нарастании показателей трансаминаз: провести серологические (вирусологические) исследования для исключения вирусных гепатитов: CMV, A, B, C, ЭБВ, при положительных результатах ПЦР
· коагулограмма - исследование гемостаза при риске реализации септических осложнений, профузного геморрагического синдрома
· Рентгенография костей скелета - для выявления и оценки тяжести поражения костно-суставной системы (диффузный остеопороз, характерная колбообразная деформация дистальных отделов бедренных и проксимальных отделов большеберцовых костей (колбы Эрленмейера), очаги остеолизиса, остеосклероза и остеонекроза, патологическими переломы);
· Денситометрия и магнитно-резонансная томография (МРТ) являются более чувствительными методами - позволяют диагностировать поражение костей (остеопению, инфильтрацию костного мозга) на ранних стадиях, не доступных визуализации рентгенографией;
· УЗИ и МРТ печени и селезенки позволяют выявить их очаговые поражения и определить исходный объем органов, что необходимо для последующего контроля эффективности заместительной ферментной терапии;
· Допплер-эхокардиография — у спленэктомированных больных;
эзофагогастродуоденоскопия — при наличии соответствующих жалоб или признаков портальной гипертензии.
Дифференциальный диагноз
Болезнь Гоше следует дифференцировать со всеми заболеваниями, протекающими с гепатоспленомегалией, цитопенией, кровоточивостью и поражением костей.
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Гемобластозы и лимфомы | Геморрагический с-м, боли в костях, гепатоспленомегалия, |
2.миелограмма, |
|
| Приобретенные апластические анемии | Геморрагический с-м, (+/_) боли в костях, панцитопения |
1. Общий анализ крови с подсчетом тромбоцитов, ретикулоцитов, 2.миелограмма, 3.молекулярно-генетическое исследование крови |
1.Отсутствие снижения активности фермента глюкоцереброзидазы и повышение активности фермента хитотриазидазы (в сухих пятнах крови методом тандемной масс-спектрометрии или флуориметрии); 2.не выявлен ген глюкоцереброзидазы, локализованного на длинном плече хромосомы 1 (регион 1q21q31); 3.не выявлены клетки Гоше при подсчете клеток в миелограмме |
| Хронические холестатические заболевания печени, цирроз печени в исходе хронических вирусных и невирусных гепатитов | Гепатоспленомегалия, повышение уровня трансаминаз, билирубина, цитопенический с-м, геморрагический с-м, болевой с-м |
1.Общий анализ крови с подсчетом тромбоцитов, ретикулоцитов, 2.миелограмма, 3.молекулярно-генетическое исследование крови 4.определение активности ферментов глюкоцереброзидазы и хитриозидазы 5.Б/х анализ крови 6.УЗИ, КТ, МРТ органов брюшной полости |
1.Отсутствие снижения активности фермента глюкоцереброзидазы и повышение активности фермента хитотриазидазы (в сухих пятнах крови методом тандемной масс-спектрометрии или флуориметрии); 2.не выявлен ген глюкоцереброзидазы, локализованного на длинном плече хромосомы 1 (регион 1q21q31); |
| Хронический остеомиелит, костный туберкулез | Оссалгии, ограничение подвижности конечности |
2.миелограмма, 3.молекулярно-генетическое исследование крови 4.определение активности ферментов глюкоцереброзидазы и хитриозидазы 5.Б/х анализ крови |
1.Отсутствие признаков цитопении (снижение показателей гемоглобина, тромбоцитов, лейкопения), 2.Отсутствие снижения активности фермента глюкоцереброзидазы и повышение активности фермента хитотриазидазы (в сухих пятнах крови методом тандемной масс-спектрометрии или флуориметрии); 3.не выявлен ген глюкоцереброзидазы, локализованного на длинном плече хромосомы 1 (регион 1q21q31); 4.отсутствие геморраги-ческого с-ма, 5.рентгенологически не определяются характер-ные булавовидные или колбовидные вздутия большеберцовой кости (“Колбы Эрленмайера”). 5.Нет гепатоспленомегалии |
| Другие наследственные ферментопатии (болезнь Ниманна—Пика |
Раннее начало развития болезни (3-5 месяцев), увеличение объема живота, задержка психомоторного развития, судороги, др. неврологическая симптоматика, боли в животе, кровоточивость, эмоциональная нестабильность |
1..Общий анализ крови с подсчетом тромбоцитов, ретикулоцитов, 2.миелограмма, 3.молекулярно-генетическое исследование крови, (определение мутации гена SMPD1, NPC1 и NPC2, гена глюкоцере-брозидазы, локализованного на длинном плече хромосомы 1 (регион 1q21q31). 4.определение активности ферментов глюкоцереброзидазы и хитриозидазы, сфингомиелиназы 5.Б/х анализ крови 6.УЗИ, КТ, МРТ органов брюшной полости 7.Рентгенологическое исследование костной ткани (R, МРТ, КТ) 8.Осмотр невролога |
1.Отсутствие снижения активности фермента глюкоцереброзидазы и повышение активности фермента хитотриазидазы (в сухих пятнах крови методом тандемной масс-спектрометрии или флуориметрии); |
| Гистиоцитоз | Оссалгии, ограничение подвижности конечности, панцитопения, геморрагический с-м, гепатоспленомегалия, пневмония, склонность к инфекциям |
1. Общий анализ крови с подсчетом тромбоцитов, ретикулоцитов, 2.миелограмма, иммунофенотипирование костного мозга 3.молекулярно-генетическое исследование крови 4.определение активности ферментов глюкоцереброзидазы и хитриозидазы 5. Б/х анализ крови 6.УЗИ, КТ, МРТ органов брюшной полости 7.Рентгенологическое исследование костной ткани (R, МРТ, КТ) |
1.Отсутствие снижения активности фермента глюкоцереброзидазы и повышение активности фермента хитотриазидазы (в сухих пятнах крови методом тандемной масс-спектрометрии или флуориметрии); 2.не выявляется ген глюкоцереброзидазы, локализованного на длинном плече хромосомы 1 (регион 1q21q31); 3. .рентгенологически не определяются характер-ные булавовидные или колбовидные вздутия большеберцовой кости (“Колбы Эрленмайера”). |
Медицинский туризм
Пройти лечение в Корее, Израиле, Германии, США
Медицинский туризм
Получить консультацию по медтуризму
Лечение
Прикреплённые файлы
Внимание!
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement, не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement является исключительно информационно-справочным ресурсом. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.








