– это некроз мягких тканей, возникающий вследствие нарушения их питания и длительного давления на определенную область тела. Развитию патологии способствует ограниченная подвижность больного, недостаточный уход, нарушения чувствительности и трофики. Пролежни обычно возникают в местах прилегания костных выступов к коже (крестец, пятки, лопатки). Тактика лечения зависит от глубины и стадии некроза. При поверхностных пролежнях выполняются перевязки, при глубоких поражениях необходимо иссечение омертвевших тканей.
Лечение пролежня
Лечение всех поражений, даже небольших и поверхностных, должно проводиться с участием врача. Самолечение недопустимо, поскольку при таком подходе возможно дальнейшее прогрессирование пролежня и развитие тяжелых осложнений. К числу основных принципов лечения пролежней относится вВосстановление кровотока в поврежденной области, мероприятия, способствующие отторжению некротических масс и заживлению раны.
Для восстановления кровотока в области пролежня принимают специальные меры профилактики, о которых будет рассказано ниже. Для стимуляции отторжения некротических масс используют специальные лекарственные препараты (клостридиопептидаза + хлорамфеникол). При необходимости в ходе первичной обработки участки некроза удаляют с помощью специальных инструментов.
После того, как рана будет полностью очищена от некротических тканей, проводят перевязки с альгинатами (специальный порошок или салфетки для заполнения ран), накладывают гидроколлоидные повязки и повязки с ранозаживляющими препаратами. При осложнении пролежня бактериальной инфекцией применяют местные антисептические и антибактериальные средства. Пожилым пациентам и больным с тяжелыми пролежнями проводят антибиотикотерапию. Если после пролежня образовался обширный дефект, может потребоваться кожная пластика .
Прогноз и профилактика
Прогноз определяется тяжестью пролежня и характером основной патологии. Профилактика включает следующие мероприятия:
- Ежедневная проверка кожи является обязательной процедурой, которая должна проводиться при уходе за всеми тяжелыми больными и инвалидами. Необходимо обращать особое внимание на области костных выступов и зоны риска развития пролежней.
- Для профилактики пролежней следует каждые 2-3 часа менять положение больного в постели, использовать специальные приспособления (надувные круги и т. д.) и противопролежневые матрасы. Все перемещения пациента должны проводиться с максимальной осторожностью, так, чтобы не допустить трения или растяжения кожи.
- Нужно использовать мягкое постельное белье и одежду из натуральных материалов. Желательно, чтобы на одежде не было пуговиц, застежек и других элементов, способных создать очаг повышенного давления на кожу.
- Необходимо поддерживать в помещении комфортную температуру – не слишком низкую, чтобы больной не простудился, и не слишком высокую, чтобы избежать излишнего потоотделения и образования опрелостей, которые в последующем могут превратиться в пролежни.
- Постельное белье должно своевременно меняться, быть сухим и чистым. При необходимости следует использовать специальные гигиенические средства (впитывающие пеленки, памперсы, прокладки и т. д.).
Кожа лежачих больных становится тонкой и очень уязвимой к повреждениям, поэтому уход за ней должен быть бережным, деликатным. Нежелательно использовать сильнопахнущие и спиртосодержащие косметические средства, которые могут вызвать аллергию и раздражение кожи. Предпочтительно применять специальные щадящие гигиенические средства. Нужно следить за тем, чтобы кожа пациента всегда оставалась сухой и чистой: протирать его мягким полотенцем при повышенном потоотделении, максимально быстро удалять с кожи естественные выделения (кал, мочу), проводить гигиену интимных зон после каждой дефекации и мочеиспускания.
Смену постельного белья необходимо выполнять с использованием специальных приемов, переворачивая больного и перекатывая его на чистые простыни, но ни в коем случае не выдергивая из-под него белье. Следует также стимулировать пациента к движению и следить за тем, чтобы его питание было умеренным, сбалансированным, богатым минеральными веществами и витаминами, но относительно некалорийным, поскольку из-за малой подвижности количество необходимых калорий в таких случаях уменьшается.
На коже больного могут образоваться пролежни. Обработка пролежней - это весьма важное мероприятие, которое должно выполняться по всем правилам. Неприятный дефект возникает в результате ухудшения кровообращения в органах и тканях человека, вынужденного вести неподвижный образ жизни. Врачи рекомендуют множество мероприятий, при соблюдении которых на теле больного не возникнут пролежни. Обработка пролежней и их лечение - очень трудоемкий и сложный процесс. Значительно легче их предотвратить, чем с ними бороться.
Что такое пролежни?
У человека, длительное время лежащего в одном положении, кровеносная система работает не в полную силу. Под воздействием тяжести тела мелкие капилляры сдавливаются. Это препятствует поступлению крови в определенные участки. В результате прекращается насыщение кислородом и питание тканей. Последние, не получая необходимых полезных веществ, начинают отмирать. Именно на этих участках образуются пролежни. Обработка пролежней, начатая еще до их появления, в профилактических целях, способна кардинально изменить ситуацию. В большинстве случаев такие мероприятия защищают пациента от неприятных и мучительных образований.
Как выглядят пролежни?
Омертвение кожи происходит в несколько этапов. Вид пролежней зависит от тяжести стадии:
- При первой (начальной) степени участки кожи, которые длительное время находятся в сдавленном состоянии, отекают и краснеют. выглядит как простое раздражение, иногда с синевой. На этих частях тела может ощущаться боль. При такой симптоматике должна немедленно начинаться профилактика пролежней. Обработка камфорным спиртом сдавленных мест обеспечит отличные результаты.
- Вторая стадия характеризуется образованием на раздраженных участках неглубокой раны с розоватыми и припухлыми краями. Это выглядит как язва. Иногда пролежень на второй стадии похож на лопнувший пузырь.
- На третьем этапе рана углубляется. Внутри ее просматривается желтая омертвевшая ткань.
- Четвертый этап характеризуется еще большим углублением язвы. Она начинает затрагивать и внутренние ткани. В раневом отверстии просматриваются сухожилия, мышцы, иногда кости.
Место возникновения пролежней зависит от положения пациента. Если больной лежит на спине, то язвы образуются в области лопаток, крестца и пяток. На бедрах, плечах и коленях пролежни возникают у тех людей, которые располагаются на боку. У пациентов, передвигающихся в инвалидном кресле, язвы могут появиться на ягодицах, крестце и задних частях рук.

Об этих участках следует помнить и тщательно осматривать их. Не забывайте, что таким людям рекомендована ежедневная обработка пролежней и их профилактика.
Причины возникновения
Пролежни появляются на тех участках, на которых отсутствуют мышечные ткани между костями и кожей. Возникают язвы у людей, утративших возможность двигаться. Например, предпосылкой могут служить строгое соблюдение постельного режима после операций или фиксация тела человека в результате полученных травм. Иногда причиной возникновения пролежней могут быть:
- плохо наложенные шины и гипсовые повязки;
- неправильно подобранные корсеты и протезы;
- слишком тугие повязки, складки на постели, тесная одежда.
При этом у некоторых лежачих пациентов подобные патологии могут развиваться достаточно стремительно. У таких людей, даже при тщательном уходе, способны образоваться на теле язвы. Таким больным требуется боле внимательный уход и частая обработка пролежней. У больных сахарным диабетом, к примеру, нарушено кровоснабжение. А если такой пациент перебывает длительное время в неподвижном состоянии, при котором сдавливаются ткани, то риск образования пролежней в разы возрастает. Кроме того, способствуют образованию патологии следующие факторы:
- Курение.
- Ожирение.
- Неправильный рацион.
- Обезвоживание организма.
- Сахарный диабет.
- Заболевания сердца и сосудов.
- Повышенное потоотделение.
- Травматические или терапевтические нарушения в головном или в спинном мозге.
- Аллергические реакции на косметику для ухода за кожей.

Профилактические мероприятия
Лежачие больные нуждаются в специальном уходе. Очень важно, чтобы обработка пролежней и их профилактика проводились грамотно. С того самого момента, как только пациент оказался прикован к постели. Такие мероприятия включают в себя:
- Ежедневный визуальный осмотр кожи пациента. При этом особенно тщательно надо проверять состояние дермы на участках, на которых выступают кости.
- Обработка пролежней у тяжелобольных камфорным спиртом (10% раствор) или нашатырным (0,5%). Такие процедуры рекомендуется проводить на «опасных» участках и в том случае, если покраснения еще нет. Во время мероприятия следует осуществлять легкие массажные движения тампоном, смоченным в растворе спирта. Такой массаж помогает кровообращению и стимулирует ткани.
- Периодическое изменение позы пациента. Положение больного можно поменять при помощи специальных средств (например, надувной круг или валики). Особо тщательно нужно трансформировать положение ягодиц и пяток, чтобы защитить покровы от образования складок. Хорошим средством профилактики является специальный ортопедический матрас.
- Обязательно используйте только натуральные ткани для постельного белья и одежды больного. Избегайте травмирующих кожу элементов (молний, пуговиц, крючков).
- Поддержание комфортной температуры и влажности в помещении, где находится больной.
- Содержание пациента в чистоте. Кожа больного не должна быть влажной. Нельзя применять средства, которые могут спровоцировать раздражение покровов.
- Стимуляция двигательных функций больного. Повороты и перемещение частей тела, массаж помогают предотвратить возникновение пролежней.
- Правильный, сбалансированный рацион. Он состоит из пищи с небольшим содержанием калорий, но богатой минеральными веществами и витаминами. При этом необходимо следить за водным обменом. Пациент должен потреблять жидкость, не более полутора литров в день.
Это основные мероприятия, из которых состоит профилактика пролежней.
Обработка кожи при появлении пролежней
Лечебные средства, даже самые эффективные, не смогут принести пользу, если участок, на котором образовался дефект, остается в сдавленном состоянии. Устранить патологию невозможно, если в данную зону не начнет поступать кровь, питая ткани необходимыми веществами.

Таким образом, уход включает 3 основных условия:
- восстановление кровообращения в поврежденном участке;
- обеспечение отторжения омертвевших тканей;
- лечебные мероприятия, направленные на заживление ран.
Рассмотрим более подробно, как происходит обработка пролежней. Техника выполнения, приведенная ниже, позволит выполнить мероприятие правильно и качественно.
Процедуры для восстановления кровотока в пораженном участке
При возникновении пролежня нужно в первую очередь исключить соприкосновение кожи с постелью в местах раздражения. Для этого под тело подкладывают надувной круг или валик так, чтобы рана постоянно находилась в воздухе. Хорошим профилактическим средством против пролежней является массаж. Делают его утром и вечером. Кожа пациента должна быть сухая и чистая. При выполнении массажа можно использовать специальные кремы и масла. Участки, на которых образовались раны, не массажируются! Такая обработка пролежней у больных возможна только на первой стадии.
Порядок проведения процедуры:
- Уложить пациента на живот. Проводить поглаживания ног от пяток к ягодицам.
- Теперь переходите к рукам. Поглаживайте от кистей к шее.
- Массаж поясницы и крестца выполняется по направлению вниз, а затем - в стороны.
- Поглаживания всей спины.
Производится эта процедура в течение 5 минут. Движения должны быть сначала легкими, а потом более интенсивными. Затем проделывают растирание, вибрацию и разминание тех же участков тела. Каждый прием продолжается 5 минут. По окончании проводится массаж головы, особенно затылка, который больше подвержен риску возникновения пролежней. Потом пациента укладывают на спину и проводят аналогичный массаж передней части тела. Тщательно массируют те области, которые более выступают (колени, ребра, тазовые кости).

Процедуры для отторжения отмирающих тканей
У некоторых пациентов очень быстро развиваются пролежни. Обработка пролежней, если имеют место раневые поверхности, начинается с освобождения пораженного участка от мертвых клеток и гноя. Для этого применяют специальные медикаменты. В сложных случаях рекомендовано хирургическое вмешательство.
Производится обработка пролежней:
- Камфорным спиртом. Это средство используется только на начальных стадиях. Совершенно недопустимо его применение на открытых ранах.
- Перекисью водорода (3% раствор).
- «Хлоргексидином». Средство более нейтрально для кожи.
Если требуется убрать гной и омертвевшие клетки, применяют специальные средства для очистки ран: «Изуксол» и «Протеокс-ТМ».
Мероприятия, обеспечивающие заживление раневой поверхности
После того как язва очищена, необходимо приступать к лечению. Отличному заживлению пролежней способствуют альгинаты и гидроколлоидные повязки:
- «Комфил плюс».
- «Мультифрем».
- «Гидроколл».
- «Гидросорб».
- «Дуодерм».
Вышеперечисленные средства стоят довольно дорого. Поэтому не все люди могут приобрести их, чтобы лечить пролежни. Обработка пролежней может выполняться специальными мазями и кремами, способствующими при этом не обладающими такой высокой ценой. Среди подобных препаратов выделяют:
- «Синтомицин».
- «Декспантенол».
- «Актовегин».
- «Левомиколь».
- «Вульностимулин».
- «Солкосерил».
- «Левосин».
- Масло зверобоя.
- Облепиховое масло.
Для предотвращения попадания инфекции, при обработке язв следует неукоснительно соблюдать правила антисептики. После применения средств для заживления ран необходимо наложить стерильную повязку. Если нет возможности перевязать обработанную рану, можно зафиксировать обеззараживающую накладку на месте поражения специальным лейкопластырем. Но он должен позволять дышать коже. Следует учесть, что повязки и лейкопластырь не должны перетягивать покровы, чтобы исключить их дальнейшее повреждение. Перевязки осуществляют по мере необходимости. Перед каждой процедурой обязательно обрабатывают пролежень антисептиками. Иногда при наличии показаний пациентам назначают лечение антибиотиками.
Когда проводится хирургическое лечение?
К сожалению, даже качественная и эффективная обработка пролежней у тяжелобольных не всегда приводит к заживлению раневых поверхностей. В том случае, если консервативное лечение не помогает, требуется хирургическое вмешательство. Обычно оно применяется при пролежнях 3-4 стадии.

Перед оперативным вмешательством выполняют следующие процедуры:
- чистка пролежня (для удаления омертвевших участков);
- лечение антибиотиками;
- очистка организма от токсинов;
- восстановление водного, белкового и электролитного баланса.
Существует несколько хирургических методов для лечения пролежней, которые зависят от стадии развития язвы, размера пораженного участка и наличия инфекции:
- Свободная Делают при пролежнях 2 и 3 стадии. за 2-3 недели.
- Иссечение и пластика окружающими тканями. Проводят при пролежнях 4 стадии. Язва залечивается в течение 2 недель у большинства больных.
- Иссечение и пластика кожным лоскутом с мышцами или без. Операция показана при пролежнях 4 стадии и при большой поверхности омертвевших тканей. Заживает рана в течение 2-4 недель у 2/3 пациентов.
Иногда только хирургическое вмешательство может помочь больному избавиться от пролежней и предотвратить такие осложнения, как почечная недостаточность, болезни печени, сепсис и летальный исход. После операции пораженные участки кожного покрова заживают довольно быстро. Хирургическое вмешательство позволяет значительно облегчить состояние тяжелобольных людей.
Мази для пролежней
Ассортимент средств для лечения этих патологий довольно большой. Чтобы обработка пролежней на дому своими силами проводилась эффективно, следует правильно подобрать медикаменты. Мази, предназначенные для лечения патологии, должны:
- восстанавливать кровообращение;
- стимулировать регенерацию тканей;
- обладать антибактериальным действием;
- устранять болевые ощущения.
Однако не забывайте о технике проведения мероприятия. Перед применением мази следует продезинфицировать и обработать антисептиком пораженное место. Для этого используют лекарства: «Хлоргексидина биглюконат», «Коллоидное серебро», «Фурацилин».
Мази для лечения пролежней выбирают в зависимости от степени развития язвы и присутствия инфекций. Для первой стадии необходимо улучшение кровообращения и противомикробное воздействие. На этом этапе применяют:
- Цинковую мазь.
- «Дермазин».
- «Аргосульфан».
- «Циндол».

При попадании в раны бактерий требуется применение антибиотиков. Для таких случаев на первой стадии используют препараты:
- «Аргосульфан».
- «Ируксол».
- «Левомеколь».
- «Левосин».
При второй стадии применяют мази для удаления омертвевших клеток. При этом они должны оказывать противовоспалительное и подсушивающее действие:
- «Бетадин».
- «Метилурацил».
- «Ируксол».
- «Тиотриазолин».
На третьей стадии показаны мази, которые стимулируют заживление:
- «Альгофин».
- «Солкосерил».
- «Бепантен».
- «Левосин».
- «Тиотриазолин».
- «Ируксол».
Пролежни четвертой степени следует лечить в стационаре, так как велик риск осложнений. Естественно, все мази и средства нужно применять только после консультации с лечащим врачом. Специалист, на основании проведенных анализов, назначит лучшую и эффективную терапию. Самолечение в данном случае строго противопоказано. Ведь очень высок риск летального исхода при ненадлежащей терапии.
Пролежни существенно отличаются от дерматита и экземы, хотя тоже относятся к кожным недугам. Но они развиваются по отдельному механизму.
Особенности образования пролежней:
- Возникают на стороне, которая прилегает к твердым поверхностям. Это происходит из-за ухудшения кровообращения.
- Быстрее всего появляются у очень слабых больных с нарушениями в работе сердца. Обычно это происходит у пациентов с большим весом, из-за существенного давления массы на ткани.
- Чаще всего появляются на выпирающих частях тела, то есть на ягодицах, спине, лопатках и пятках. Если больной постоянно пребывает на животе, то пролежни образуются в области коленей и груди. Если пациент все время находится на боку, то поражаются ткани в области седалищных бугров.
- Иногда появляются под жесткими повязками и гипсом. Очень редко в области прилегания зубного протеза к десне.
- В самом начале недуга, еще до появления видимых поражений, возникают легкие покалывания, которые свидетельствуют о застое жидкости в тканях.
Причины появления пролежней

Несмотря на одинаковые условия и уход, пролежни образуются не у всех. Есть пациенты, которые находятся в группе риска, что связано с некоторыми особенностями организма.
Причины появления пролежней:
- Избыточный вес . При большой массе тела вес давит на ткани, ускоряя образование пролежней. Также установлено, что пациенты с недостаточной массой тела чаще страдают от них. Это связано с сильным сдавливанием тканей с одной стороны костью, а с другой -твердой поверхностью.
- Нарушение питания . Это связано с нехваткой витаминов и жидкости в коже. Именно поэтому больным рекомендуют очень много пить и принимать витамины.
- Чрезмерная потливость . Чаще всего пролежни возникают именно летом. Это связано с повышением количества солей на коже, что способствует их развитию.
- Неконтролируемые испражнения . Часто появлению пролежней способствует то, что человек не поднимается в туалет.
- Наличие на постели посторонних предметов . Крошки, пуговицы и прочий мусор способствуют развитию пролежней. Эти мелкие предметы впиваются в кожу, ухудшая кровообращение в ней.
- Сердечно-сосудистые заболевания . Это связано с плохим кровоснабжением. Тканям в местах соприкосновения с твердой поверхностью не хватает питательных веществ и жидкости именно из-за плохого кровообращения.
Основные симптомы пролежней

Симптоматику заболевания сложно спутать с другими недугами. Обычно пролежни появляются постепенно, исключение составляют лишь очень слабые пациенты.
Перечень симптомов:
- Покраснения и боль при пальпации . Это ранняя стадия развития пролежней. Пациент ощущает в области поражения жжение и покалывания. Появляется припухлость.
- Отек, нарушение целостности кожи . В некоторых местах формируются пузыри. Область окрашена в ярко-розовый цвет, при прощупывании ощущается повышение температуры на данном участке.
- Язвы . На поверхности имеется тонкая корка, под которой заживает кожа. Язва не глубокая, затрагивает верхние слои эпидермиса.
- Глубокие язвы . Это самая запущенная стадия, когда поражение достигает мышцы и кости. Ткани отмирают, развивается некроз.
Разновидности и стадии пролежней

В зависимости от степени поражения симптомы заболевания существенно отличаются. На начальной стадии достаточно правильного и систематического ухода, чтобы вылечить болезнь. На поздних стадиях наиболее эффективным методом лечения является иссечение пораженных тканей.
Виды пролежней:
- Поверхностные . Характерны для начала развития недуга. Напоминает пораженная область ожег. Кожа окрашена в ярко-красный цвет. Иногда появляются небольшие пузырьки. После того как папулы лопаются, через 7-14 дней при правильном уходе и обработке появляется эпителий.
- Глубокие . Такие пролежни характеризуются пузырями с толстыми стенками. Дно папулы находится очень глубоко, на уровне сосочкового слоя кожи. Такие пролежни заживают очень долго, так как заживление начинается с краев, причем небольшими участками. После полного отделения струпа просматривается молодой эпителий.
- Сухой и влажный некроз . Это самая последняя стадия развития недуга, характеризующаяся отмиранием кожи. Вначале образуется огромный пузырь, который лопается только через 2 месяца. Под ним находится ткань с красными сосудистыми прожилками. Заживление начинается с краев, но процесс затягивания раны длится очень долго. Самостоятельно такие пролежни заживают только в том случае, если размер язвы не превышает 5 см. В остальных ситуациях показано хирургическое вмешательство.
Особенности лечения пролежней
Варианты лечения пролежней зависят от стадии недуга и наличия или отсутствия дополнительных инфекций. Нередко глубокие образования сочетаются с бактериальной инфекцией. В таком случае заживляющих препаратов недостаточно, необходимо использовать антибиотики.
Лечение пролежней народными средствами

Такое лечение эффективно в случае не очень глубоких поражений, которые не осложнены бактериальными, грибковыми или вирусными инфекциями. Травы отлично заживляют и подсушивают кожу, что положительно сказывается на состоянии эпидермиса.
Перед тем как лечить пролежни народными методами, убедитесь в отсутствии аллергии!
Народные средства для лечения пролежней:
- Лук . Измельчите две луковицы среднего размера. Влейте в посудину 40 мл растительного масла и всыпьте лук. Накройте крышкой и тушите 10-18 минут. Постоянно помешивайте лук, необходимо, чтобы он стал золотистым. После этого процедите смесь, вам нужно только масло. Введите в него четверть церковной свечки и немного прогрейте. Она должна полностью расплавиться. Храните мазь в холодильнике и смазывайте ею пораженные места после гигиенических процедур. Наносится исключительно на чистую и сухую кожу.
- Крахмал . Картофельный крахмал отлично справляется с небольшими покраснениями, то есть на ранних стадиях недуга. Необходимо после мытья присыпать им пораженный участок и замотать пленкой.
- Пшено . Приобретите неочищенное пшено. Высыпьте его ровным слоем на сковороду и немного прогрейте. Высыпьте крупу в чистые полотняные мешочки и прикладывайте к ранам. Необходимо, чтобы аппликация находилась на коже 3-4 часа.
- Календула . Благодаря своим антибактериальным и подсушивающим свойствам календула отлично справляется с пролежнями. Необходимо столовую ложку высушенных цветов растереть в порошок и смешать с 50 г вазелина. Храните пасту на холоде и наносите исключительно на чистую кожу.
- Прополис . Измельчите 10 г прополиса и всыпьте его в кастрюлю. Поставьте емкость на водяную баню и растопите пчелиный продукт. Введите 30 г растительного масла и потомите на огне 2-5 минут. Протирайте этим маслом раны.
Лечение пролежней медицинскими препаратами

Если вы не знаете, чем обрабатывать пролежни, то используйте средства, которые улучшают кровообращение, оказывают антисептическое и антибактериальное действие. Это помогает исключить присоединение бактериальной инфекции. Также применяют заживляющие препараты, которые ускоряют регенерацию кожи.
Обзор медикаментов для обработки кожи при пролежнях:
- Солкосерил и Актовегин . Эти препараты используются вместе для обработки пролежней средней глубины. Необходимо на участки, которые сдавливаются, наносить 25% гель Солкосерил. После полного его впитывания кожу смазывают Актовегином. Лечение продолжают 2 недели.
- Дермазин . Это мазь от пролежней с ионами серебра, которые обеззараживают поверхность и препятствуют росту патогенной микрофлоры. Средство отлично наносится и полностью впитывается, не оставляя липкого слоя.
- Циндол . Это мазь, содержащая цинк. Лекарство подсушивает кожу в области пролежней и способствует их заживлению. Препарат наносится раз в сутки до полного выздоровления. Эффективно лекарство на начальных стадиях заболевания.
- Стелланин . Этот препарат выпускается в виде мази. Содержит диэтилбензимидазолия трийодид, который отлично обеззараживает и способствует восстановлению пораженной кожи. Препарат достаточно эффективный и лечит пролежни, характеризующиеся наличием трофических язв.
- Бетадин . Для лечения пролежней используется мазь, которая содержит йод и полимерные соединения. В составе средства нет спирта, благодаря этому поверхность не жжет и отсутствует раздражение. Кроме того, Бетадин обеззараживает поверхность и удаляет омертвевшие клетки.
- Бепантен . Средство целесообразно использовать вместе с антибактериальными препаратами или антисептиками. Бепантен отличается регенерирующими свойствами и способствует восстановлению поврежденных тканей. Назначается при глубоких пролежнях.
- Ируксол . Это мазь, которая способствует быстрой грануляции, то есть созреванию пролежня и отторжению пораженных тканей. Соответственно в короткие сроки появляется молодой эпителий, что ускорят выздоровление.
- Левомеколь . Препарат двойного действия. В составе мази содержится антибиотик и вещество, которое ускоряет эпителизацию тканей. Благодаря этому при помощи средства можно лечить глубокие пролежни, которые характеризуются появлением трофических язв.
- Гидрогель Интрасайт . Это препарат, который выпускается в виде геля. Его необходимо наносить на очень глубокие пролежни. Вещество помогает отделить и удалить экссудат, благодаря чему раны быстрее затягиваются.
Правила ухода за лежачими больными

Стоит отметить, что проще предупредить заболевание, чем его лечить. Это касается и пролежней. При появлении небольших покраснений и онемении некоторых участков кожи рекомендуется использовать препараты, улучшающие кровообращение в тканях.
Профилактика пролежней:
- Специальный матрас . Это противопролежневый матрас, который может быть ячеистым или баллонным. На самом деле это изделие, в ячейках которого постоянно меняется давление воздуха. То есть некоторые участки наполняются воздухом, а некоторые, наоборот, сдуваются. Поверхность постоянно находится в движении, что способствует постоянной смене положения тела и изменению давления.
- Смена положения больного . Необходимо каждые 2-3 часа менять положение пациента. Это нужно делать крайне аккуратно, чтобы не растягивать и не травмировать кожу.
- Использование подушек и накладок . Для снижения давления на некоторые области рекомендуется применять специальные поролоновые подушки или накладки.
- Смена постельного белья раз в сутки . Необходимо проводить смену простыней раз в сутки и следить, чтобы на поверхности не было грубых швов и складок.
- Регулярная гигиена . Следует ежедневно обмывать тело больного теплой водой с применением туалетного мыла. Рекомендуется использовать мягкую губку, с ее помощью нужно проводить легкий массаж, улучшающий циркуляцию крови.
- Применение марганцовки и камфорного спирта . Этими растворами нужно смазывать трижды в день участки, которые больше всего поддаются сдавливанию. При втирании спирта проводите легкий массаж.
- Увлажнение кожи . Если кожа больного очень сухая, применяйте увлажняющий крем. Наиболее подходящими можно считать Физиогель, Липикар. Данные кремы и лосьоны образовывают тонкую пленку, которая препятствует испарению влаги.
Осложнения пролежней

При отсутствии ухода и адекватного лечения пролежни кожи могут привести к смерти больного и смертельным недугам.
Перечень осложнений:
- Сепсис . Это заражение крови, которое возникает из-за распространения бактерий из пролежневых тканей в кровь. Организм не справляется с инфекцией, что может привести к смерти.
- Флегмона . Это нагноение пролежня, которое возникает из-за инфицирования тканей бактериями. Чаще всего это стафилококк. Заболевание распространяется не только на поверхностные участки кожи, но и на ее глубокие слои.
- Гнойный артрит . Это воспаление сустава, которое возникает при поражении тканей кокковой флорой. В суставе возникает нагноение.
- Арозивное кровотечение . Появляется при глубоких пролежнях. При этом недуге разрушаются капилляры, что приводит к сильному кровотечению.
- Рак кожи . Незаживающие раны нередко перерождаются в злокачественные новообразования.
Пролежни - частая проблема, при возникновении которой нужно сразу приступать к лечению. Язвы на коже не проходят сами по себе и очень долго не заживают. При отсутствии лечения возможно развитие сепсиса и серьезных нагноений.
Тема статьи – классификация пролежней, как вовремя распознать различные стадии пролежней, какие существуют виды и степени пролежней. Эта информация поможет своевременно среагировать на опасность и обратиться к специалисту для грамотного решения проблемы.
Родным, ухаживающим за лежачим или сидячим больным, бывает трудно разобраться, о каком поражении идет речь, и какие меры нужно принимать. Ведь пролежнем называется и незначительное повреждение кожи, которое можно устранить правильным уходом, и глубокие язвы на теле, представляющие угрозу для жизни.
Классификация пролежней
Причины и факторы риска образования пролежней
Основная причина образования пролежней – это длительное пребывание человека в неподвижном положении. К ограничению подвижности могут приводить различные ситуации: травмы, заболевания, ограничивающие подвижность, выраженное истощение, психические заболевания, состояние комы и пр. Повреждения кожи, а затем и мягких тканей, в первую очередь, возникают на «выпирающих» участках тела, в которых между костной тканью и кожей имеется очень тонкая прослойка клетчатки (жировой ткани) и мышц.

Если больной лежит на спине, пролежни чаще всего образуются в области крестца, копчика, грудного отдела позвоночника, пяток, реже – затылка, лопаток. В положении на животе чаще страдают колени, область подвздошных костей (выпирающие участки тазовой кости), выпирающая поверхность грудной клетки. В положении лежа на боку чаще всего поражаются ткани в области большого вертела бедренной кости и гребня подвздошной кости. У сидячих больных поражения чаще развиваются в области смыкания ягодиц, копчика, на пятках.

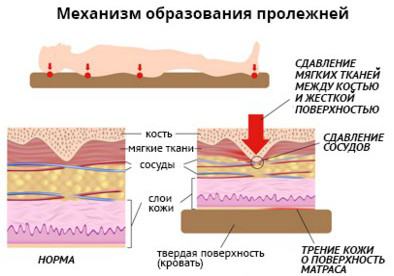 Как возникает пролежень? В участке, который подвергается давлению, происходит нарушение кровообращения, из-за чего клетки начинают страдать от нехватки кислорода и питательных веществ. Также из-за передавливания лимфатических сосудов, отвечающих за выведение продуктов жизнедеятельности клеток, начинают накапливаться шлаки и яды, отравляющие внутреннюю среду клетки.
Как возникает пролежень? В участке, который подвергается давлению, происходит нарушение кровообращения, из-за чего клетки начинают страдать от нехватки кислорода и питательных веществ. Также из-за передавливания лимфатических сосудов, отвечающих за выведение продуктов жизнедеятельности клеток, начинают накапливаться шлаки и яды, отравляющие внутреннюю среду клетки.
Кроме давления, важную роль в развитии повреждений кожи и глубжележащих мягких тканей играют такие факторы, как трение, смещение тканей, влажность – подробнее об этом можно прочитать . Если воздействие факторов, вызывающих весь этот каскад повреждений, не прекращается, клетки начинают гибнуть – развивается некроз (гибель) тканей, распространяющийся на кожу, подкожно-жировую клетчатку и мышцы.
Также риск возникновения пролежней зависит от множества других факторов. Так, в Отраслевом стандарте «Протокол ведения больных. Пролежни », разработанном Министерством здравоохранения РФ, предлагается бальная система (шкала Ватерлоу) по оценке риска развития пролежней в зависимости от возраста, пола, наличия у больного сопутствующих заболеваний и пр. Ниже в таблице представлены некоторые из этих критериев:
|
Критерий |
Показатели |
Степень риска развития пролежней (в баллах) |
|---|---|---|
|
Возраст (лет) |
||
|
Питание (комплекция) |
||
|
Ожирение |
||
|
Истощение |
||
|
Некоторые заболевания и вредные привычки |
Сахарный диабет |
|
|
Болезни сосудов |
||
|
Анемия (малокровие) |
||
|
Инсульт, болезни и травмы головного и спинного мозга, параличи |
||
|
Недержание |
Периодическое отведение мочи через катетер |
|
|
Недержание кала |
||
|
Недержание кала и мочи |
Также есть виды пролежней, которые возникают в результате давления и трения гипсовой повязки (или другого фиксирующего материала), сосудистого или мочевого катетера. Кроме того, одной из важнейших причин развития повреждения кожи и мягких тканей у малоподвижных больных является низкий уровень . Микровибрационный фон организма создается благодаря сокращениям мышечных клеток, которые регистрируются не только во время физической активности, но даже в состоянии покоя и сна. Этот ценный ресурс, столь же важный для поддержания жизни, как воздух, вода, пища и тепло. Он необходим для протекания обменных процессов в клетках, направленного движения веществ по кровеносным и лимфатическим сосудам.
Достаточный уровень микровибрации также нужен для полноценной работы лимфатической системы, от которой зависит состояние , способность организма избавляться от шлаков, ядов (образующихся в результате жизнедеятельности клеток, гибели микробов и пр.), а также . Максимальное насыщение организма энергией микровибрации происходит благодаря физической активности – занятиям спортом, прогулкам, плаванию и пр.
У людей, лишенных в силу каких-либо причин возможности активно двигаться, и, особенно, у больных, прикованных к кровати или инвалидному креслу, развивается выраженный дефицит энергии микровибрации в организме. К каким нарушениям, способствующим развитию пролежней, это приводит?
- Страдает работа кровеносных сосудов, из-за чего нарушается доставка питательных веществ и кислорода в ткани (в том числе в клетки кожи и мышц).
- В клетках происходит нарушение обменных процессов, начинают активно накапливаться яды и шлаки, что ускоряет гибель клеток. Из-за нарушения работы лимфатической системы и других органов (печени, почек), отвечающих за процессы выведения из организма продуктов обмена, что также связано с дефицитом микровибрации, происходит накопление ядов и токсинов. Это приводит к отравлению организма, снижению функции органов и созданию благоприятной среды для развития болезнетворных бактерий.
- Ухудшение работы лимфатической системы приводит к снижению иммунитета, что также повышает риск развития инфекционных осложнений.
Таким образом, дефицит микровибрации ускоряет процесс гибели клеток кожи и мышц у больных, способствует накоплению в организме погибших клеток, шлаков и ядов, повышает риск присоединения инфекции: все это создает условия для развития и прогрессирования пролежней у лежачих пациентов.
Ситуация усугубляется тем, что лишенные возможности двигаться мышечные клетки начинают уменьшаться в размерах (атрофироваться), мышечная масса становится все меньше, что приводит к дальнейшему снижению уровня микровибрации в организме. В этой ситуации существенной поддержкой для организма является – о её роли в лечении и профилактике пролежней будет рассказано далее.
Какие существуют стадии развития пролежней? В отечественной и зарубежной медицине существуют разные классификации, в основе которых лежат различные критерии оценки пролежней – внешние проявления и симптомы, глубина поражения тканей, причина возникновения, наличие осложнений и пр.
В Протоколе ведения больных с пролежнями – ключевом документе, на которые ориентируются все медицинские учреждения РФ, – представлена классификация, описывающая симптомы пролежней в каждой стадии. Данную классификацию иногда называют динамической. Такое определение подразумевает, что динамика процесса, то есть переход от одной фазы к другой, вовсе не является обязательным и непреложным, а зависит от многих причин и, прежде всего, от правильного ухода (особенно, в начальных стадиях). Также важную роль играет своевременная ресурсная поддержка больного – повышение уровня микровибрации в организме пациента.
Согласно Протоколу, выделяют 4 стадии пролежней: ниже предлагается таблица, в которой отражена данная классификация.
|
Стадия развития пролежня |
Признаки и симптомы |
|---|---|
|
Самая ранняя стадия, при которой целостность кожных покровов не нарушена. Как выглядят пролежни в начальной стадии? На коже в месте давления заметен очаг покраснения (гиперемии), который не исчезает после прекращения давления. По мере нарастания кислородного голодания цвет кожи меняется. Как начинают выглядеть пролежни (1 стадия) на фото на данном этапе? Становится заметно, что участок, находящийся под давлением, приобретает синеватый оттенок, становится отечным. Больной отмечает повышение чувствительности в зоне развития пролежня, которое усиливается при надавливании. Постепенно чувствительность снижается и возникает онемение, что связано с пережатием нервных окончаний. |
|
|
Симптомы этой стадии связаны с гибелью (некрозом) клеток кожи и верхних слоев подкожно-жировой клетчатки. Сначала поверхностные слои кожи (эпидермис), а затем и более глубокие (дерма) истончаются, происходит отслойка кожи. Признак второй степени пролежней – образование пузырей на месте давления, шелушение. Также может наблюдаться очаг воспаления в виде возвышения с углублением в центре (начало формирования язвы) |
|
|
Проявления этой стадии обусловлены глубоким некрозом кожи, подкожно-жировой клетчатки с проникновением в мышцы. Пролежень на этом этапе выглядит как рана или язва, может наблюдаться выделение прозрачной или мутной (гнойной) жидкости. |
|
|
Развитие данной стадии связано с гибелью клеток кожи, подкожной клетчатки и мышц. Пролежни 4 стадии выглядят как глубокая рана, на дне которой могут быть видны глубоко лежащие сухожилия, элементы суставов, костная ткань. |
 Чтобы лучше понять, как выглядят пролежни, можно посмотреть на фото: начальная стадия характеризуется наличием очага покраснения, кожа не повреждена, по мере нарастания кислородного голодания кожа приобретает синюшный оттенок (развитие цианоза)
Чтобы лучше понять, как выглядят пролежни, можно посмотреть на фото: начальная стадия характеризуется наличием очага покраснения, кожа не повреждена, по мере нарастания кислородного голодания кожа приобретает синюшный оттенок (развитие цианоза)
Как выглядят пролежни (2 стадия) на фотографиях? Здесь мы наблюдаем нарушения целостности кожи – от шелушения до образования поверхностной раны.

В 3 стадии рана становится более глубокой, может быть видна мышечная ткань. Как выглядят пролежни 4 стадии? На фотографиях виды глубокие раны, на дне которых могут быть заметны кости, связки, сухожилия.
Классификация по стадиям пролежневого процесса
Профессор М.Д. Дибиров (кафедра хирургических болезней и клинической ангиологии МГМСУ им. А.И. Евдокимова) также говорит о классификации пролежней, ориентирующейся на стадии пролежневого процесса. Всего выделяют три стадии: для того, чтобы понять, как выглядят в каждой из них пролежни, можно посмотреть фото по стадиям.
I стадия – стадия циркуляторных расстройств (сосудистых нарушений)
Для этой стадии характерны изменения, обусловленные нарушением кровообращения в тканях. Сначала возникает побледнение кожи в месте давления, которое сменяется покраснением, затем кожа приобретает синеватый оттенок. Как выглядят пролежни в начальной стадии? На фото видны участки покраснения без четких границ, целостность кожи не нарушена.
II стадия – стадия некротических изменений и нагноения
На этой стадии происходит гибель клеток (некроз) с поражением кожи и глубжележащих тканей: клетчатки, мышц. На этом этапе может присоединяться инфекция, поражающая как мягкие ткани (кожу, подкожную клетчатку, мышцы), так и костную и суставную ткань.
Пролежень в этой стадии может выглядеть как поверхностная рана или глубокая язва, в одних случаях имеющей сухую поверхность и четкие края, в других – наблюдается гнойное отделяемое и размытые края, что свидетельствует о распространении процесса на окружающие ткани.
III стадия – стадия заживления
На этой стадии в области пролежня преобладают процессы регенерации (восстановления) тканей, рана затягивается – происходит восстановление целостности кожного покрова или формирование рубца.
Классификация пролежней по механизму возникновения
Также в медицинской практике используется классификация, в основе которой лежит разделение пролежней на группы с учетом механизма их возникновения. В данном случае учитывается роль воздействия внешних причин и внутренних нарушений, играющих роль в развитии повреждений, о которых мы говорим
Выделяют три вида пролежней: экзогенные, эндогенные и смешанные.
- Экзогенные пролежни
– повреждения, возникновение которых связано, прежде всего, с внешними воздействиями (от греч. exo - вне, genes - порождаемый). Прежде всего, речь идет о повреждениях кожи и глубжележащих тканей, развивающихся под влиянием факторов, о которых уже говорилось выше: давление (как ключевой фактор), трение, скольжение, влажность. В свою очередь экзогенные пролежни делятся на наружные и внутренние:
- Наружные экзогенные пролежни – это те самые повреждения, которые развиваются от соприкосновения наиболее выпирающих участков тела (например, крестец, лопатки, пятки в положении «лежа на спине») с твердой поверхностью. К этой же группе относятся повреждения, возникающие в результате давления и трения гипсовых повязок (и других материалов, использующиеся для фиксации при травмах), различных корсетов, неграмотно подобранных протезов и пр.
- Внутренние экзогенные пролежни – участки поврежденной кожи, которые появляются в результате постоянного давления катетеров - трубок, вводящихся в сосуды для облегчения введения препаратов, в мочевыводящий канал или мочевой пузырь для отведения мочи. Как правило, они развиваются у пациентов с нарушениями обмена веществ, истощением, проблемами с кровоснабжением тканей.
- Эндогенные пролежни
(от греч. endo – внутри) связаны, прежде всего, с внутренними нарушениями в организме. Чаще всего такие повреждения встречаются у больных с поражениями головного и/или спинного мозга. Это может быть травма, инсульт (кровоизлияние), опухоль и т.п. Такие заболевания приводят к нарушению нервной регуляции обменных процессов в тканях, нарушению сосудистого тонуса. В результате страдает питание клеток, в том числе мышц и кожи, что и является главной причиной развития повреждений. Подобные пролежни часто называют нейротрофическими язвами (от греч. trophe – питание).
Основная опасность таких поражений заключается в том, что гибель мышечных клеток и развитие язвы в мышечной ткани часто происходит при неповрежденных кожных покровах. Таким образом, вовремя распознать и принять адекватные меры для их лечения бывает сложно – для их диагностики может потребоваться ультразвуковое исследование мягких тканей. Именно поэтому пациенты с заболеваниями и травмами нервной системы нуждаются в постоянном наблюдении врача.
- Смешанные пролежни развиваются, когда в организме имеются и внутренние проблемы (например, истощение, онкологический процесс), в результате которых страдает регуляция питания тканей, обменные процессы, и существуют наружные воздействия – давление, трение и пр.
 От того, с действием каких факторов (внешних или внутренних) связано образование пролежней, зависит тактика их лечения. Так, если ведущую роль играют внешние причины, то решить проблему (особенно на ранних этапах) можно при помощи правильного ухода и грамотно подобранных медикаментов для местного применения.
От того, с действием каких факторов (внешних или внутренних) связано образование пролежней, зависит тактика их лечения. Так, если ведущую роль играют внешние причины, то решить проблему (особенно на ранних этапах) можно при помощи правильного ухода и грамотно подобранных медикаментов для местного применения.
Почему важно понять, под действием каких причин возникают повреждения? Потому что от этого зависит тактика ведения пациентов. Если проблема связана, прежде всего, с болезнями и травмами нервной системы, нарушениями обменных процессов, обусловленными различными болезнями и пр., то первоочередные меры должны быть направлены на улучшение питания тканей, нервной проводимости, нормализацию обмена веществ, восстановление кровоснабжения тканей и пр . Если же ведущую роль играют внешние причины, то решить проблему (особенно на ранних этапах) можно при помощи правильного ухода и грамотно подобранных медикаментов для местного применения.
При этом, когда речь идет о запущенных процессах (это третья и четвертая стадии), то, по какой бы причине не возникли повреждения, чтобы их устранить, в большинстве случаев бывает нужна хирургическая операция. Кроме того, всем больным, страдающим пролежнями, показана виброакустическая терапия , обеспечивающая организм ресурсом . При этом причина возникновения проблемы также не играет роли.
Классификация пролежней по типу некроза (гибели клеток)
Когда в результате воздействия тех или иных причин в месте развития пролежня начинают гибнуть клетки, возникает участок некроза (мертвой ткани). Однако в разных случаях этот процесс развивается по-разному:
- Сухой некроз (мумификация) – это «ссыхание» пораженных тканей. Очаг поражения имеет четкие границы, выделений из раны нет: инфицирование происходит очень редко, на начальных этапах, когда в тканях остается некоторое количество жидкости. Пациент может отмечать болезненность в пораженной зоне, однако общее состояние чаще всего не страдает.
- Влажный некроз
(пролежневая гангрена) часто развивается у ослабленных больных с поражениями нервной системы, обменными и сосудистыми нарушениями. При этом омертвение ткани происходит на больших участках, часто происходит инфицирование участка повреждения. Рана отечна, в ней обнаруживаются гнойные выделения, имеющие неприятный запах.
Как правило, развитие пролежневой гангрены сопровождается резким ухудшением общего состояния пациента: повышением температуры, может наблюдаться бред, потеря сознания, сердцебиение, рвота (как следствие отравления организма продуктами распада микробов). При отсутствии адекватных мер (назначение антибиотиков, хирургическое лечение) высока вероятность развития сепсиса – заражения крови, нередко приводящего к гибели больного.
Классификация пролежней по размерам (диаметру поражения)
- Небольшой пролежень: диаметр составляет менее 5 см.
- Средний пролежень: диаметр составляет 5-10 см.
- Большой пролежень: диаметр составляет до 10 до 15 см.
- Гигантский пролежень: диаметр превышает 15 см.
Необходимо отметить, что большой диаметр пролежня не всегда обозначает наличие тяжелого процесса : обширные поражения иногда могут носить поверхностный характер, протекают без инфекционных осложнений и достаточно хорошо поддаются лечению без хирургического вмешательства. Конечно, такая картина чаще встречается, когда наблюдаются не запущенные пролежни, а начальная стадия процесса.
 В то же время язва, имеющая относительно небольшой диаметр, может быть достаточно глубокой, доходить до мышечного слоя и служить входными воротами для присоединения инфекции. Подобная картина нередко наблюдается у пациентов с поражением нервной системы и сосудов.
В то же время язва, имеющая относительно небольшой диаметр, может быть достаточно глубокой, доходить до мышечного слоя и служить входными воротами для присоединения инфекции. Подобная картина нередко наблюдается у пациентов с поражением нервной системы и сосудов.
При этом нередко может наблюдаться, так называемая, свищевая форма пролежня - входное отверстие (язва) в области кожных покровов имеет минимальный диаметр (менее 1 см.), оно представляет собой канал, который ведет в расположенную под ним глубокую полость с гнойным содержимым. Причем в воспалительный процесс могут вовлекаться не только мышцы, но и костная ткань с развитием остеомиелита.
Классификация осложнений пролежней
Пролежни у больных часто осложняются присоединением инфекционного процесса, особенно когда речь идет о 3-4 стадии (наличие глубокой язвы с поражением мышечной ткани). Если больной находится в стационаре, высока вероятность развития воспаления, вызванного внутрибольничной инфекцией, то есть возбудителями, проявляющими устойчивость к действию многих антибиотиков. При постановке диагноза в случае осложненных пролежней помимо стадии процесса указывается вид осложнения.
В зависимости от того, какие ткани вовлечены в воспалительный процесс, различают следующие виды инфекционных осложнений пролежней:
- Флегмона – воспаление подкожно-жировой клетчатки, соединительной ткани, не имеющее четких границ. Чаще всего вызывается стафилококком.
- Абсцесс - очаг гнойного расплавления мягких тканей (клетчатки, соединительной ткани, мышц) с формированием гнойной полости, имеющий четкие границы.
- Остеомиелит – расплавление костной ткани. Чаще возникает в таких областях, как копчик, крестец, затылок, пяточные кости.
- Гнойный артрит – воспаление в области суставов.
- Гнойное расплавление стенки сосудов – может приводить как кровотечению, так и к попаданию гнойного содержимого в кровеносное русло.
- Сепсис – распространение инфекции по организму, при этом может происходить формирование гнойных очагов в различных органах (сердце, почки, легкие, суставы и пр.) с развитием в них воспалительных процессов. Поступление в кровь большого количества токсических (вредных) веществ, связанных с массовой гибелью и распадом клеток, живых и погибших микробов и продуктов их жизнедеятельности может очень быстро стать причиной гибели больного.
Также возможно развитие такого осложнения, как рожистое воспаление , связанное с проникновением в пролежневую рану стрептококков. В некоторых случаях, при наличии длительно незаживающих язв, особенно у пациентов с заболеваниями нервной системы и обменными нарушениями, возможно злокачественное перерождение (малигнизация) и развитие рака кожи на месте пролежня (Ш.М. Чынгышпаев, 2013).
 Далеко не всегда пролежни развиваются у пациентов, находящихся в больнице. Нередко уходом за пациентом, имеющим ограничения подвижности, занимаются родственники в домашних условиях. Что же делать при обнаружении повреждений, о которых мы говорим в данной статье?
Далеко не всегда пролежни развиваются у пациентов, находящихся в больнице. Нередко уходом за пациентом, имеющим ограничения подвижности, занимаются родственники в домашних условиях. Что же делать при обнаружении повреждений, о которых мы говорим в данной статье?
Прежде всего, необходимо вызвать врача, который сможет грамотно оценить состояние кожных покровов и мягких тканей в месте развития поражения и, при необходимости, принять решение о направлении пациента в стационар.
Но в этом не всегда есть необходимость. Например, с пролежнями, при которых не наблюдается глубокое повреждение тканей (как правило, речь идет о первой и второй стадии) и нет признаков инфекционного процесса, можно справиться дома. При этом важнейшую роль играет организация правильного ухода за пациентом, рациональная диета и питьевой режим, формирование благоприятного микроклимата в помещении, где находится больной, применение местных медикаментов и пр. Подробнее об этом можно прочитать в статье «Чем лечить в домашних условиях пролежни у лежачих больных? ».
Эффективным средством лечения и профилактики пролежней является . Применение у людей, ограниченных в движении, способствует повышению уровня в организме и решить следующие задачи:
- Активизация обменных процессов во всех органах и тканях, в том числе в коже и мышцах.
- Улучшение кровоснабжения всех тканей организма.
- Стимуляция процесса выведения (утилизации) погибших клеток, шлаков и ядов благодаря улучшению работы лимфатической системы и других органов, ответственных за очищение организма (почек, печени)
- Укрепление иммунной системы, благодаря чему существенно снижается риск развития инфекционных осложнений.
Список использованной литературы:
- Басков А.В. Хирургическое лечение пролежней у больных со спинномозговой травмой / Вопросы нейрохирургии – 2000 г. – № 1
- Воробьев А.А. Лечение пролежней у спинальных больных / Бюллетень Волгоградского научного центра РАМН – 2007 г. – № 2
- Гаркави А. В. Комплексное лечение пролежней у спинальных больных. Диссертация кандидата медицинских наук / Москва, 1991 г.
- Дибиров М.Д. Пролежни. Профилактика и лечение / Медицинский совет, №5-6, 2013 г.
- Зилович А. А. Хирургическое лечение пролежней, трофических язв и остеомиелита у больных с повреждениями позвоночника и спинного мозга. Диссертация кандидата медицинских наук / Донецк, 1986 г.
- Климиашвили А.Д. Профилактика и лечение пролежней / Русский медицинский журнал – 2004 г. – Т. 12, № 12.
- Коган О. Г. Классификация и комбинированное консервативно-хирургическое лечение пролежней и бурситов при поражениях спинного мозга. Методические рекомендации для врачей / Новокузнецк, 1976 г.
- / «Врач» №7 / 2014 г.
- Мусалатов Х.А. Лечение пролежней у больных с повреждением позвоночника и спинного мозга / Медицинская помощь – 2002 г. – № 3.
- Протокол ведения больных. Пролежни /Приложение к приказу Минздрава России от 17.04.02. №123.
- Федоров В.А., Ковеленов А.Ю., Логинов Г.Н. и др. / СПб: СпецЛит, 2012 г.
Вы можете задавать вопросы (ниже) по теме статьи и мы постараемся на них квалифицированно ответить!








