જો બાળક સમય પહેલા જન્મે છે - ગર્ભાવસ્થાના 37 અઠવાડિયા સુધી- તેને અકાળ ગણવામાં આવે છે.
નવજાત શિશુમાં પ્રિમેચ્યોરિટીની ઘણી ડિગ્રીઓ છે. હળવા લોકો, નિયમ પ્રમાણે, બાળકના સ્વાસ્થ્ય માટે જોખમ ઊભું કરતા નથી; ગંભીર લોકોને ગંભીર તબીબી સંભાળની જરૂર હોય છે.
હળવી અકાળતા
જો બાળક ગર્ભાવસ્થાના 32 થી 36 અઠવાડિયાની વચ્ચે જન્મે છે, તો આધુનિક તબીબી સંભાળ તેને સ્વાસ્થ્ય સમસ્યાઓ ટાળવા દે છે.
અકાળ બાળકો માટે સ્તન દૂધ
સંપૂર્ણ સ્તનપાન હંમેશા ઉપલબ્ધ હોતું નથી. આમ, અકાળ બાળકો, એક નિયમ તરીકે, સકીંગ રીફ્લેક્સ હોતા નથી - તેમને નળી દ્વારા ખવડાવવામાં આવે છે. બાળકને કૃત્રિમ ખોરાકમાં સ્થાનાંતરિત કરવું જરૂરી નથી. પમ્પિંગ એ બહારનો રસ્તો છે.
કેટલાક કિસ્સાઓમાં, હળવી પ્રિમેચ્યોરિટીવાળા બાળકો પાસે તેમના ફેફસાંને સંપૂર્ણ પરિપક્વ થવાનો સમય નથી. તેમને શ્વાસ લેવામાં વધારાની સહાયની જરૂર છે: જીવનના પ્રથમ દિવસોમાં કૃત્રિમ વેન્ટિલેશન અથવા પૂરક ઓક્સિજન.
ઘણા હળવા પ્રિટરમ બાળકોને ખોરાકની સમસ્યા હોય છે. 34-35 અઠવાડિયા પહેલા જન્મેલા બાળકો પોતાની જાતે ચૂસી શકતા નથી - તેમને નળી વડે ખવડાવવું પડે છે.
તેથી, આ સમયે જન્મેલા બાળકોને હોસ્પિટલ અથવા પ્રસૂતિ હોસ્પિટલના બાળકોના વિભાગમાં ઘણા અઠવાડિયા સુધી રહેવાની ફરજ પાડવામાં આવે છે જ્યાં સુધી તેઓ પોતાને ખવડાવવાનું શરૂ કરી શકતા નથી.
વધુમાં, બધા અકાળ બાળકોને કેટલાક અઠવાડિયા સુધી તેમના શરીરનું તાપમાન જાળવવામાં મુશ્કેલી પડી શકે છે. આ કિસ્સામાં તેઓ બાકી છે કુવેઝ- શ્રેષ્ઠ તાપમાન જાળવવા અને કાર્ડિયાક પ્રવૃત્તિ અને શ્વસનને મોનિટર કરવા માટે - નવજાત શિશુઓ માટે એક વિશેષ બૉક્સ.
ભવિષ્યમાં, ડિસ્ચાર્જ પછી, માતાપિતાએ જોઈએ તમારા બાળકના શરીરનું તાપમાન કાળજીપૂર્વક મોનિટર કરો. અકાળ બાળકો સરળતાથી વધુ ગરમ થઈ શકે છે અથવા શરદી પકડી શકે છે.
પ્રિમેચ્યોરિટીની સરેરાશ ડિગ્રી
બાળકનો જન્મ ગર્ભાવસ્થાના 28-31 અઠવાડિયામાં થાય છે. આ સમયે જન્મેલા બાળકોમાં, ફેફસાં હજુ શ્વાસ લેવા માટે સંપૂર્ણ પરિપક્વ નથી. તેમને સામાન્ય રીતે યાંત્રિક વેન્ટિલેશન અથવા ઓક્સિજન-સમૃદ્ધ હવાના સતત પ્રવાહના રૂપમાં હકારાત્મક વાયુમાર્ગ દબાણ જાળવવા માટે સહાયની જરૂર પડે છે.
મધ્યમ પ્રિમેચ્યોરિટીવાળા મોટાભાગના બાળકોને એકદમ ટૂંકા સમય માટે આવી સંભાળની જરૂર હોય છે.
જો બાળક કૃત્રિમ વેન્ટિલેશન પર હોય, તો તેને ઇન્ટ્રાવેનસ કેથેટર દ્વારા ખવડાવવામાં આવે છે. જે બાળકો પોતાની જાતે શ્વાસ લે છે માતાનું દૂધ ખવડાવી શકે છેજ્યાં સુધી તેઓ પોતાની જાતે ચૂસવાનું શીખી ન જાય ત્યાં સુધી ટ્યુબ દ્વારા.
ગંભીર પ્રિમેચ્યોરિટી
ગર્ભાવસ્થાના 28મા અઠવાડિયા પહેલા બાળકનો જન્મ થાય છે. અગાઉ, આવા બાળકો અત્યંત ભાગ્યે જ બચી ગયા હતા, પરંતુ આધુનિક દવા આવા બાળકોની સંભાળ રાખવાનું શક્ય બનાવે છે.
આ તબક્કે જન્મેલા લગભગ તમામ બાળકોએ હજુ સુધી ફેફસાં વિકસાવ્યા નથી - તેમાંના મોટાભાગનાને કૃત્રિમ વેન્ટિલેશન અથવા ઓક્સિજનથી સમૃદ્ધ હવાના પ્રવાહની જરૂર હોય છે.
ફેફસાં સગર્ભાવસ્થાના 22-24 અઠવાડિયાથી શ્વસન કાર્યોને ટેકો આપી શકે છે, પરંતુ સામાન્ય ઓક્સિજન શોષણ માટે જરૂરી એલ્વેઓલી, ગર્ભાવસ્થાના 28-30 અઠવાડિયામાં જ વિકસિત થાય છે.
વધુમાં, ગંભીર રીતે અકાળ બાળકો પોતાને ખવડાવી શકતા નથી અને તેમના શરીરનું તાપમાન જાળવી શકતા નથી. આવા બાળકોના વાલીઓએ સમજવાની જરૂર છે કે બાળક બાળકોના વિભાગમાં રહેશેઘણા સમય સુધી.
અકાળે જન્મેલા બાળકો માટે શું જોખમો છે?
સગર્ભાવસ્થાના 37 મા અઠવાડિયા પહેલા જન્મેલા બાળકો માત્ર સકીંગ રીફ્લેક્સના અભાવ સાથે સંકળાયેલી સમસ્યાઓનો અનુભવ કરી શકે છે.
બાળકનો જન્મ જેટલો ઓછો સમયગાળો, અકાળ બાળકોની લાક્ષણિકતા વિવિધ રોગો થવાનું જોખમ વધારે છે.
અવિકસિત ફેફસાં
પલ્મોનરી ડિસઓર્ડર સૌથી મોટો ખતરો છે. દાખ્લા તરીકે, નવજાતમાં શ્વાસની તકલીફ, જેમાં બાળકના અપરિપક્વ ફેફસાં સંપૂર્ણ રીતે વિસ્તરી શકતાં નથી. શ્વાસમાં લેવા માટે, બાળકને નોંધપાત્ર પ્રયત્નો કરવા પડશે.
આવા બાળકોને કૃત્રિમ શ્વાસોચ્છવાસની જરૂર પડે છે.
શ્વાસ રોકવો
અકાળ બાળકોમાં, મગજનું શ્વસન કેન્દ્ર હજી સંપૂર્ણ રીતે રચાયેલું નથી. જો કોઈ વ્યક્તિ ઝડપથી શ્વાસ લેતી નથી, તો મગજના સ્ટેમના આદેશો ઊંડા શ્વાસ લઈને વળતર આપે છે.
બીજી તરફ, નવજાત શિશુઓ છીછરા અને અસમાન રીતે શ્વાસ લે છે, અને સમયાંતરે ખૂબ ધીમા શ્વાસ લે છે. જો તેઓ ઘણી વાર થાય છે, તો ડોકટરો કહે છે શ્વસન ધરપકડ, અથવા એપનિયાનો વિકાસ.
આ ડિસઓર્ડરવાળા બાળકને જીવનના પ્રથમ અઠવાડિયામાં સતત દેખરેખની જરૂર હોય છે. જેમ જેમ બાળક વધે છે તેમ તેમ સ્લીપ એપનિયાનું જોખમ ઘટે છે.
હૃદયના લક્ષણો
ગર્ભાશયના વિકાસ દરમિયાન, હૃદયની માળખાકીય સુવિધાઓને લીધે બાળકનું લોહી વ્યવહારીક રીતે તેના ફેફસાંમાંથી પસાર થતું નથી. ગર્ભનું હૃદય જમણા વેન્ટ્રિકલમાંથી લોહીને પલ્મોનરી ધમનીમાં નહીં, પરંતુ ડક્ટસ આર્ટેરિયોસસ નામના છિદ્ર દ્વારા એરોટામાં પંપ કરે છે.
પૂર્ણ-ગાળાના બાળકોમાં જન્મ પછી તરત જ તે બંધ થઈ જાય છે, પરંતુ અકાળ બાળકોમાં તે ખુલ્લું રહી શકે છે. આનાથી ફેફસાં અને હૃદય પર તણાવ વધે છે. આ સ્થિતિને તબીબી અથવા તો સર્જિકલ સારવારની જરૂર છે.
ચેપ, મેટાબોલિક સમસ્યાઓ અને અંધત્વ
ટર્મ સમયે જન્મેલા બાળકો કરતાં અકાળે જન્મેલા બાળકોને ચેપ વધુ વખત અસર કરે છે. આ નબળાઈનું એક કારણ છે રોગપ્રતિકારક તંત્રની અપરિપક્વતા, જેમાં બાળકના લોહીમાં એન્ટિબોડીઝ અપૂરતી માત્રામાં ઉત્પન્ન થાય છે.
અકાળ બાળકો માટે પણ ખતરનાક વાયરલ ચેપ છે, જે અન્ય બાળકોમાં માત્ર હળવા શરદીના લક્ષણોનું કારણ બને છે.
વધુમાં, અકાળે જન્મેલા બાળકોને પોષક તત્ત્વોના શોષણમાં સમસ્યા હોઈ શકે છે, તેમજ લાલ રક્ત કોશિકાઓ - એરિથ્રોસાઇટ્સના નિર્માણના નીચા દર સાથે સંકળાયેલ હિમોગ્લોબિનનો અભાવ.
અકાળ બાળકોમાં રેટિનાને નુકસાન પણ થઈ શકે છે - અકાળે રેટિનોપેથી, પ્રારંભિક સારવાર વિના અંધત્વ તરફ દોરી જાય છે.
તેથી જ અકાળે જન્મેલા બાળકોને જન્મથી લઈને જ્યાં સુધી તેમનું શરીર સ્વતંત્ર જીવન માટે તૈયાર ન થાય ત્યાં સુધી નિયોનેટોલોજિસ્ટની દેખરેખ હેઠળ રહેવું જોઈએ.
સૌથી મહત્વપૂર્ણ
સગર્ભાવસ્થાના 28મા અઠવાડિયા પહેલા જન્મેલો બાળક માત્ર ટકી શકતો નથી, પરંતુ સમય જતાં સંપૂર્ણ ગાળાના બાળકો સાથે વિકાસમાં પણ આગળ વધે છે.
બધા અકાળ બાળકોને તેમના શરીરની અપરિપક્વતાને કારણે થતા રોગોને ટાળવા માટે સાવચેતીપૂર્વક કાળજી અને તબીબી દેખરેખની જરૂર હોય છે.
નવજાત શિશુના ફેફસાં ન ખુલે તેવી પરિસ્થિતિ એટલી દુર્લભ નથી. એવું લાગે છે કે સમગ્ર ગર્ભાવસ્થા દરમિયાન પરીક્ષાના પરિણામો સારા છે, સગર્ભા માતા ઉત્તમ અનુભવે છે, પરંતુ જન્મ આપ્યાના થોડા કલાકો પછી, બાળરોગ ચિકિત્સક એ સમાચારથી સ્તબ્ધ છે કે ફેફસાં ખુલ્યા નથી અને બાળકને વધારાની સારવારની જરૂર છે.
નવજાત શિશુમાં ફેફસાંના સંપૂર્ણ અથવા આંશિક બિન-વિસ્તરણ દ્વારા વર્ગીકૃત થયેલ પેથોલોજીને પલ્મોનરી એટેલેક્ટેસિસ કહેવામાં આવે છે. શાબ્દિક રીતે, "એટેલેક્ટેસિસ" એ ફેફસાના પેશીઓના અપૂર્ણ ખેંચાણ તરીકે અનુવાદિત થાય છે. આ કિસ્સામાં, ફેફસાની પેશી નિદ્રાધીન રહે છે, શ્વાસ લેવાનું સંપૂર્ણ કાર્ય અશક્ય બનાવે છે.
નવજાત શિશુમાં પલ્મોનરી એટેલેક્ટેસિસના કારણો
કારણો બાળકની શારીરિક અપરિપક્વતા, વિકાસલક્ષી ખામીઓની હાજરી અથવા ગર્ભાવસ્થા દરમિયાન પ્રતિકૂળ પરિબળોના સંપર્કમાં હોઈ શકે છે. ફેફસાંના વિસ્તરણ ન થવાના સૌથી સામાન્ય કારણો છે:
- રક્તમાં કાર્બન ડાયોક્સાઇડની વધેલી સાંદ્રતા માટે શ્વસન કેન્દ્રની નબળી સંવેદનશીલતા.
- સફ્રેક્ટન્ટના સંશ્લેષણને ઘટાડવું - એક સપાટી પદાર્થ કે જે એલ્વેલીની સપાટીને રેખાંકિત કરે છે અને તેમને એકસાથે વળગી રહેવાથી અથવા તેના સક્રિયકરણને ધીમું કરતા અટકાવે છે. આ કારણ અકાળ શિશુઓમાં અને સિઝેરિયન વિભાગ દ્વારા જન્મેલા સંપૂર્ણ ગાળાના શિશુઓમાં વધુ સામાન્ય છે.
- શ્વસન માર્ગમાં એમ્નિઅટિક પ્રવાહીનો પ્રવેશ નાના-વ્યાસના બ્રોન્ચિઓલ્સના અવરોધ તરફ દોરી જાય છે, જેના કારણે એલ્વિઓલી તૂટી જાય છે.
- લૈંગિક ચેપ ફેફસાના પેશીઓના વિકાસમાં પેથોલોજીનું કારણ બની શકે છે.
નવજાત શિશુઓના એટેલેક્ટેસિસનું વર્ગીકરણ:
- છૂટાછવાયા atelectasis.
- વ્યાપક એટેલેક્ટેસિસ, જે, પેથોલોજીકલ પ્રક્રિયામાં સામેલ સેગમેન્ટ્સની સંખ્યાના આધારે, સેગમેન્ટલ અથવા પોલિસેગમેન્ટલ હોઈ શકે છે.
એટેલેક્ટેસિસના લક્ષણો
બંને ફેફસાંના atelectasis સાથે, શ્વસન નિષ્ફળતાના લક્ષણો જન્મ સમયે તરત જ દેખાય છે. આ પ્રથમ રુદન, ત્વચાની સાયનોસિસ, વિરોધાભાસી શ્વાસની લય અને તેની આવર્તનમાં વધારોની ગેરહાજરીના સ્વરૂપમાં પોતાને મેનીફેસ્ટ કરે છે.
જો ફેફસાના ભાગને અસર થાય છે, તો શ્વસન નિષ્ફળતા તરત જ દેખાતી નથી, પરંતુ જન્મના કેટલાક કલાકો પછી.
ડિફ્યુઝ એટેલેક્ટેસિસ સાથે, અસરગ્રસ્ત બાજુ પર છાતી ચપટી, શ્વસન હલનચલનની ગેરહાજરી અને સ્ટર્નમનું પાછું ખેંચવું છે. શ્રવણ દરમિયાન, અસરગ્રસ્ત ફેફસાં અને સાયલન્ટ ઝોનના વિસ્તારોમાં ક્રિપીટેશન સંભળાય છે.
ફેફસાના પેશીઓના જથ્થામાં ઘટાડો થવાને કારણે, મેડિયાસ્ટિનમના અવયવો, તેના મહાન વાહિનીઓ સાથે હૃદય સહિત, શિફ્ટ થઈ શકે છે. આ કિસ્સામાં, શ્વસન નિષ્ફળતા હૃદયની નિષ્ફળતાના લક્ષણો સાથે જોડવામાં આવશે.
ડાયગ્નોસ્ટિક્સ
જો શ્વસન નિષ્ફળતાના ચિહ્નો દેખાય છે, તો ફેફસાના પેશીઓને વધુ સારી રીતે જોવા માટે આગળના અને બાજુના અંદાજોમાં એક્સ-રે લેવા જરૂરી છે.
નવજાત શિશુમાં પલ્મોનરી એટેલેક્ટેસિસ માટે સારવારની યુક્તિઓ
ગંભીર શ્વસન નિષ્ફળતાના કિસ્સામાં, બાળકને ઇન્ટ્યુબેશન કરવામાં આવે છે અને ઓક્સિજનના સતત પુરવઠા સાથે કૃત્રિમ વેન્ટિલેશન કરવામાં આવે છે. આગળની યુક્તિઓ એટેલેક્ટેસિસના વિકાસના કારણ પર આધારિત છે: દવાઓનું વહીવટ જે સફ્રેક્ટન્ટ, એન્ટિબેક્ટેરિયલ અને હોર્મોનલ ઉપચારના સ્ત્રાવ અને સક્રિયકરણને ઉત્તેજિત કરે છે. વધુમાં, હૃદયની દવાઓ, વિટામિન કોમ્પ્લેક્સ અને નવજાતના શરીરમાં ટ્રોફિક અને મેટાબોલિક પ્રક્રિયાઓને સુધારવા માટેની દવાઓ સૂચવવામાં આવે છે.
પૂર્વસૂચન એટેલેક્ટેસિસના કારણ, શ્વાસ લેવાની ક્રિયામાંથી ફેફસાના પેશીઓનું પ્રમાણ "સ્વિચ ઓફ" અને ઉપચાર માટે શરીરના પ્રતિભાવ પર આધારિત છે.
સ્ત્રોત: kakmed.com
જો બાળકના ફેફસાં ન ખુલે તો શું કરવું? (atelectasis)

નૉૅધ : બાળકની શ્વસન નિયમન પ્રણાલી, ગર્ભાવસ્થાના તબક્કાને ધ્યાનમાં લીધા વિના, જન્મ પછી મજબૂત થવાનું ચાલુ રાખશે.
એટેલેક્ટેસિસને પ્રસરેલા અને વ્યાપકમાં વર્ગીકૃત કરવામાં આવે છે.

સંપૂર્ણ atelectasis દુર્લભ છે, પરંતુ થાય છે. તેનો સાર એ છે કે નવજાત બાળકમાં એક ફેફસાં શ્વાસ લેવાની પ્રક્રિયામાં સામેલ નથી. બંને ફેફસાં ન ખુલતાં મૃત્યુ થાય છે.
વિડિઓ - ન્યુમોથોરેક્સના પ્રકાર
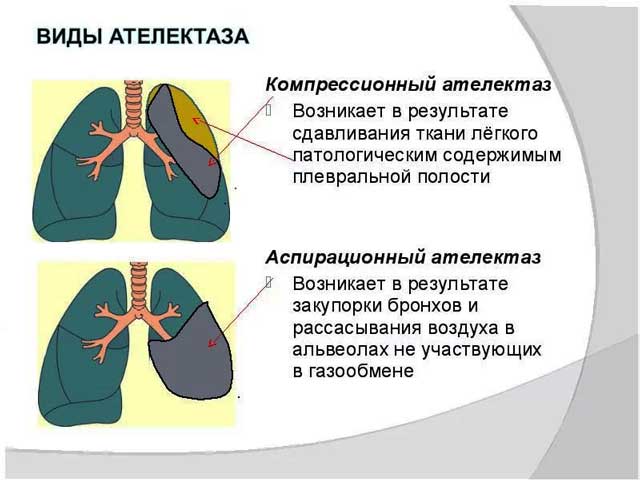
- શ્વાસની તકલીફ.
એક સક્ષમ બાળરોગ નિષ્ણાત પરીક્ષા દરમિયાન નિદાન કરી શકે છે. જો ત્યાં સમસ્યાઓ હોય, તો છાતી અને ઇન્ટરકોસ્ટલ જગ્યા અંદરની તરફ ખેંચાય છે, અને એક બાજુ શ્વસનની હિલચાલની કલ્પના થતી નથી. પેથોલોજીનું સેગમેન્ટલ સ્વરૂપ ફેફસાના પેશીઓના પતનના વિસ્તારમાં શ્વાસના અવાજની ગેરહાજરી દ્વારા વર્ગીકૃત થયેલ છે.
જો ઉપયોગમાં લેવાતા સાધનોની લાક્ષણિકતાઓ તેને મંજૂરી આપે છે, તો ડૉક્ટર અંગના મૂળની નજીકના પેશીઓના નાના કરચલીવાળા વિસ્તારને જોઈ શકશે. ઘણીવાર, નિષ્ણાતો અસરગ્રસ્ત બાજુ પર ડાયાફ્રેમનું ઉચ્ચ સ્થાન નોંધે છે. ઘણીવાર હૃદય એટેલેક્ટેસિસ તરફ વળે છે. આખરે નિદાનની પુષ્ટિ કરવા માટે, દર્દીને બ્રોન્કોસ્કોપી સૂચવવામાં આવે છે.. જો શ્વસન માર્ગના અવરોધની શંકા હોય તો આ પ્રક્રિયા ખાસ કરીને સંબંધિત છે.

- સગર્ભાવસ્થા વય.
સ્ત્રોત: pnevmonet.ru
નવજાત શિશુના ફેફસાંનો વિકાસ થયો ન હતો
માનવ ફેફસાં વિશે બધું › ફેફસાના આરોગ્ય ›
આપણા ફેફસાં એ જોડીવાળા અંગો છે જે હવાના શ્વાસ માટે સેવા આપે છે. તેમની રચના જટિલ છે, તેમનું કદ અને આકાર વેરિયેબલ છે, જે શ્વાસના તબક્કા પર આધાર રાખે છે. તે ફેફસાંમાં છે કે હવામાંથી લોહીમાં ઓક્સિજનનું સંક્રમણ થાય છે, જ્યારે કાર્બન ડાયોક્સાઇડ લોહીમાંથી હવામાં જાય છે. આ આપણા શ્વસનતંત્રનું મુખ્ય અંગ છે. ઓક્સિજન વિના, જીવન મિનિટોમાં સમાપ્ત થઈ જાય છે. અન્ય અવયવો કે જેના દ્વારા હવા પસાર થાય છે તે સામાન્ય શ્વાસની ખાતરી કરવામાં પણ ભાગ લે છે: નાક, નાસોફેરિન્ક્સ, ફેરીન્ક્સ, કંઠસ્થાન, શ્વાસનળી, શ્વાસનળી.

સરેરાશ, એક મહિનાનું બાળક પ્રતિ મિનિટ 55 શ્વાસ લે છે, ત્રણ મહિનાનું બાળક 40-45 શ્વાસ લે છે અને 7-12 મહિનાનું બાળક 30-35 શ્વાસ લે છે.
ફેફસાં બાળકના ગર્ભાશયના વિકાસના 3જા અઠવાડિયામાં રચાય છે, અને જન્મ સમયે તેમની રચના પુખ્ત વયની સમાન હોય છે. જ્યારે ગર્ભ હજુ પણ ગર્ભાશયમાં હોય છે, તેઓ કાર્ય કરતા નથી; તેમાં પ્રવાહી હોય છે. પરંતુ બાળક બાહ્ય વાતાવરણમાં અસ્તિત્વમાં રહેવા માટે સક્ષમ થવા માટે, શ્વસન કાર્ય માટેની તૈયારીઓ - આ અંગની સૌથી મૂળભૂત - તેના ફેફસાંમાં પહેલેથી જ થઈ રહી છે. તેઓ ઝડપથી પ્રવાહીને હવા સાથે બદલી નાખે છે, જે શ્વસન કાર્યને તરત જ શરૂ કરવા દે છે.
જો સગર્ભા માતાની ગર્ભાવસ્થા સામાન્ય હતી, તો જન્મ પણ સામાન્ય છે, નવજાત જન્મ પછી તરત જ શ્વાસ લેવાનું શરૂ કરે છે. તેના શ્વસન કેન્દ્રની એક શક્તિશાળી ઉત્તેજના એ છે કે પ્રસૂતિની છેલ્લી મિનિટોમાં ગર્ભ થોડો ઓક્સિજન ભૂખમરો અનુભવે છે. તે ધીમે ધીમે વધે છે, અને તે દરમિયાન લોહીમાં કાર્બન ડાયોક્સાઇડની સાંદ્રતા વધે છે. અને આ એક મહત્વપૂર્ણ બળતરા બની જાય છે, જે બાળકને જન્મ પછી તરત જ મોટેથી રડવાનું કહે છે. તેના ફેફસાં બરાબર કેવી રીતે ખુલ્યા તે રડતા દ્વારા નક્કી કરવામાં આવે છે: તે મોટેથી છે - શ્વસનતંત્ર સારું છે. એક મિનિટ પછી, શ્વાસની હિલચાલની કુદરતી લય દેખાય છે.
જો નવજાત પોતાના શ્વાસને રોકે છે, તો હાયપોક્સિયાનું જોખમ રહેલું છે. બાળકોમાં ફેફસાંની ક્ષમતા દરેક સમયે વધે છે, અને શ્વસનતંત્ર પણ ઝડપથી વિકાસ પામે છે. ફેફસાના જથ્થામાં વધારો સાથે, કેટલીકવાર ડાયાફ્રેમનું કાર્ય ક્ષતિગ્રસ્ત થાય છે, અને પછી જઠરાંત્રિય માર્ગ પીડાય છે.
સરેરાશ, એક મહિનાનું બાળક પ્રતિ મિનિટ 55 શ્વાસ લે છે, ત્રણ મહિનાનું બાળક 40-45 શ્વાસ લે છે અને 7-12 મહિનાનું બાળક 30-35 શ્વાસ લે છે. બાળક જેટલું નાનું, છીછરું અને વધુ વારંવાર શ્વાસ લે છે, અને છાતીના સ્નાયુઓ નબળા.
નવજાત શિશુઓની શ્વસનતંત્રમાં પેથોલોજીઓ
આપણા ફેફસાંમાં ઘણી બધી એલવીઓલી - નાની કોથળીઓ છે જે, ખાસ લુબ્રિકન્ટ - સર્ફેક્ટન્ટની મદદથી - સીધી સ્થિતિમાં હોય છે. જ્યારે ગર્ભ ગર્ભાશયમાં હોય છે, ત્યારે તેના ફેફસાં કામ કરતા નથી, પરંતુ સર્ફેક્ટન્ટ એકઠા કરીને આ માટે તૈયાર થાય છે (ગર્ભાવસ્થાના 36 મા અઠવાડિયા સુધીમાં તે સ્વતંત્ર શ્વાસ લેવા માટે પૂરતું છે). પરંતુ એવું બને છે કે બાળકનો જન્મ આ સમયગાળા કરતાં વહેલો થાય છે, અને પછી તેના ફેફસાંમાં આવા વિશિષ્ટ લુબ્રિકન્ટ પૂરતા પ્રમાણમાં હોતા નથી, પરિણામે, દરેક શ્વાસ બહાર કાઢવા સાથે, એલ્વિઓલી તૂટી જાય છે, અને જ્યારે શ્વાસ લે છે, ત્યારે તેને ફરીથી ફૂલવું જરૂરી છે. ઊર્જાનો મોટો ખર્ચ છે, જે નવજાતની શક્તિ અને તીવ્ર શ્વસન નિષ્ફળતાના થાક તરફ દોરી જાય છે. તે જન્મ પછી તરત જ અથવા થોડા કલાકોમાં વિકસે છે. બાળક ઝડપી શ્વાસ લે છે, સાયનોસિસ વિકસે છે, અને સહાયક શ્વસન સ્નાયુઓ શ્વાસ લેવાની ક્રિયામાં ભાગ લેવાનું શરૂ કરે છે. ફેફસાંના અપૂરતા વેન્ટિલેશનને કારણે ઘણીવાર આ ગૌણ ચેપ સાથે હોય છે. નીચેના પરિબળો આ સૂચવે છે:
- ચેપ;
- ગર્ભાવસ્થા દરમિયાન માતાનું ધૂમ્રપાન;
- સિઝેરિયન વિભાગ દ્વારા જન્મ;
- જોડિયામાં બીજા જન્મે છે;
- અકાળ જન્મ.
એવું બને છે કે બાળકોના જન્મ પહેલાં જ ન્યુમોનિયા થાય છે. આ ઇન્ટ્રાઉટેરિન ન્યુમોનિયા છે, તે તરત જ પોતાને મેનીફેસ્ટ કરે છે. બાળજન્મ દરમિયાન અથવા બાળજન્મ પછી ન્યુમોનિયા થઈ શકે છે. બાળકની ત્વચા, હાયપોટેન્શન અને શ્વસન નિષ્ફળતાનો ભૂખરો-નિસ્તેજ રંગ છે. ફેફસામાં ઘરઘરાટી સંભળાય છે. આ રોગ ગંભીર છે: શ્વસન અંગોમાં બળતરા પ્રક્રિયા થાય છે, તેઓ અસર પામે છે, કારણ કે બાળકને હજુ સુધી વિવિધ રોગોની પ્રતિરક્ષા નથી. આવા નવજાત શિશુઓને ફેફસામાં પેથોલોજીકલ પ્રક્રિયાઓ વિકસાવવાનું જોખમ તરત જ હોય છે.
સારવારનો સમયગાળો લગભગ એક મહિનાનો છે. આ રોગના કારણો ગર્ભાવસ્થા દરમિયાન માતાની બીમારીઓ છે.
જો પ્રસૂતિ હોસ્પિટલમાં આરોગ્યપ્રદ પરિસ્થિતિઓનું અવલોકન કરવામાં આવતું નથી, તો નવજાત શિશુમાં સ્ટેફાયલોકોકલ ન્યુમોનિયા થઈ શકે છે. તે માતાના સંપર્ક દ્વારા અને કેટલીકવાર વાયરલ ચેપની પૃષ્ઠભૂમિ સામે પણ વિકાસ કરી શકે છે. આ રોગ ગંભીર છે, કારણ કે સ્ટેફાયલોકૉકલ ટોક્સિન ફેફસાના પેશીઓને ઓગાળી દે છે. આ રોગ ઘણીવાર પ્યુરીસી દ્વારા જટિલ હોય છે - ફેફસાંને આવરી લેતી પટલની બળતરા. આ રોગનું લગભગ મુખ્ય અભિવ્યક્તિ ઉંચો તાવ, શ્વાસ લેવામાં તકલીફ અને શ્વાસ લેવામાં તકલીફ છે.
ચેપ સામે શરીરની પ્રતિકાર વધારવી જરૂરી છે. સખ્તાઇનો અર્થ એ છે કે જે દરેક માટે ઉપલબ્ધ છે તે આમાં મદદ કરશે, પરંતુ તેનું સખતપણે પાલન કરવું આવશ્યક છે. તેઓ બાળકના સ્નાયુઓ અને હાડકાંના વિકાસમાં, તેની નર્વસ સિસ્ટમને મજબૂત કરવામાં મદદ કરે છે, જ્યારે તમામ આંતરિક અવયવોની કામગીરીમાં સુધારો થાય છે, ચયાપચય સક્રિય થાય છે, જે સામાન્ય રીતે, બાળકને રોગકારક પરિબળોની અસરોથી રોગપ્રતિકારક બનાવે છે. વ્યવસ્થિત રીતે હાથ ધરવામાં આવશ્યક છે; સખ્તાઇ માટેની આ એક શરતો છે.
અને હવા, સૂર્ય અને પાણી અહીં મદદ કરે છે. બાળરોગ ચિકિત્સકની સલાહ લીધા પછી, તમે બાળકના જીવનના 6ઠ્ઠા-7મા દિવસથી હવાથી સખત થઈ શકો છો. પ્રથમ, હવા સ્નાનનો ઉપયોગ કરવામાં આવે છે, બાળકને 3 મિનિટ માટે નગ્ન છોડી દે છે; છ મહિના પછી, આ સમય વધારીને 15 મિનિટ કરવામાં આવે છે. જે રૂમમાં બાળક સ્થિત છે તેને વેન્ટિલેટ કરો. ઉનાળામાં, તાજી હવા સતત પૂરી પાડવામાં આવે છે, અને શિયાળામાં +21-+23 ° સે તાપમાન જાળવી રાખીને, દિવસમાં 4-5 વખત ઓરડામાં હવાની અવરજવર કરવી જરૂરી છે.
ઘરેથી ડિસ્ચાર્જ થયા પછી તરત જ, તેઓ તાજી હવામાં ફરવા જાય છે. તેમની અવધિ શરૂઆતમાં 15 થી 40 મિનિટની હોય છે, ધીમે ધીમે વધીને 1-2 કલાક થાય છે. શિયાળામાં, ચાલતી વખતે, તમારા બાળકને સ્ટ્રોલરમાં રાખવાને બદલે તમારા હાથમાં પકડવું વધુ સારું છે.
પ્રસૂતિ હોસ્પિટલમાંથી ડિસ્ચાર્જ થયા પછી તરત જ નવજાતને નવડાવવું જરૂરી છે. પાણીનું તાપમાન 37 ° સે છે. બીજા કન્ટેનરમાં તમે લગભગ 26 ડિગ્રી સેલ્સિયસ તાપમાને રેડવા માટે પાણી તૈયાર કરી શકો છો. આવા ડચ પછી, બાળકને એક સરળ ડાયપર અને ટોચ પર ફ્લાનેલેટ ડાયપરમાં આવરિત કરવામાં આવે છે, અને 5 મિનિટ પછી તેને બદલવામાં આવે છે. વેટ વાઇપ્સ દરરોજ કરવામાં આવે છે.
આ બધી પ્રક્રિયાઓ બાળકને તેના જીવનના પ્રથમ દિવસોથી જ સ્વસ્થ બનવામાં મદદ કરશે.
નવજાત શિશુમાં ફેફસાના એટેલેક્ટેસિસ - 7 કારણો, લક્ષણો અને નિદાન
નવજાત શિશુમાં, પલ્મોનરી એટેલેક્ટેસિસ જેવી પેથોલોજી ઘણીવાર થાય છે. શાબ્દિક રીતે, આ પલ્મોનરી એલ્વિઓલીનું અપૂર્ણ વિસ્તરણ છે.

કેટલીકવાર પલ્મોનરી વેસિકલ્સ જન્મ પછીના પ્રથમ બે દિવસ માટે સામાન્ય રીતે કાર્ય કરે છે, અને પછી પડી જાય છે. આ પ્રક્રિયા બાળકોના સમગ્ર શ્વસનતંત્રની માળખાકીય સુવિધાઓ પર સીધો આધાર રાખે છે.
નવજાત શિશુમાં લંગ એટેલેક્ટેસિસ એ શ્વસન તકલીફનું સિન્ડ્રોમ છે. તમામ શિશુઓની કુલ સંખ્યામાં, તે લગભગ 1% કેસોમાં થાય છે. ઓછું જન્મ વજન (2.5 કિગ્રા કરતાં ઓછું) અકાળ બાળકો આ સિન્ડ્રોમ માટે વધુ સંવેદનશીલ હોય છે - લગભગ 14% બાળકો.
બાળરોગ માટે, આ સૂચકાંકોનું નિરીક્ષણ કરવું એ એક ગંભીર સમસ્યા છે, કારણ કે બાળકોમાં આ પેથોલોજીની ઘટનાના ઘણા કારણો છે. એકમાત્ર સંભવિત ઉપચાર એ યાંત્રિક વેન્ટિલેશન છે. કેટલીકવાર તેનો ઉપયોગ લાંબા સમય સુધી થાય છે.
કેટલીકવાર રોગ ઘણા દિવસો પછી રોકી શકાતો નથી. ઘણીવાર, આ પૃષ્ઠભૂમિ સામે, ન્યુમોનિયા વિકસે છે, જે તીવ્રતાના ક્રમમાં બાળકની સ્થિતિને વધુ ખરાબ કરે છે.
બાળકનો જન્મ તેના ફેફસાંમાં હવાના પ્રવેશ સાથે થાય છે, જેના કારણે તે વિસ્તરે છે. છાતીના વિસ્તારમાં નકારાત્મક દબાણ ડાયાફ્રેમની હિલચાલ દ્વારા બનાવવામાં આવે છે. સર્ફેક્ટન્ટ, બીજા શબ્દોમાં કહીએ તો, પલ્મોનરી-મૂર્ધન્ય સ્ત્રાવ, ફેફસાના પેશીઓના પતનને રોકવા માટે રચાયેલ છે.
સગર્ભાવસ્થાના સમયગાળાના અંત સુધીમાં, આ સ્ત્રાવ બાળકમાંથી ઓછી માત્રામાં મુક્ત થાય છે. જો આપણે અકાળ બાળકો વિશે વાત કરીએ, તો જન્મ પછી તરત જ તેમના સર્ફેક્ટન્ટનું સ્તર પણ ઓછું થઈ જાય છે.
મહેરબાની કરીને નોંધ કરો: બાળકની શ્વસન નિયમન પ્રણાલી, ગર્ભાવસ્થાના તબક્કાને ધ્યાનમાં લીધા વિના, જન્મ પછી મજબૂત થવાનું ચાલુ રાખશે.
તેથી, નીચેના તથ્યોને શિશુઓમાં atelectasis ના મુખ્ય કારણો તરીકે ઓળખી શકાય છે:
- ઉંમરને કારણે ફેફસાં તૈયાર ન થયા.
- શ્વાસની પ્રક્રિયાના નર્વસ નિયમનની અપરિપક્વતા.
ઘણી પેથોલોજીકલ પ્રક્રિયાઓના પરિણામે બાળકોના ફેફસાં ખુલતા નથી.
એટેલેક્ટેસિસ વિકસી શકે છે:
- બહારથી અંગના સંકોચનને કારણે (ઉદાહરણ તરીકે, જ્યારે લોહી, હવા અથવા ટ્રાન્સ્યુડેટ પ્લ્યુરલ કેવિટીમાં એકઠા થાય છે).
- શ્વાસનળીના અવરોધના બગાડના પરિણામે.
બાદમાંના કારણોમાં નીચેનાનો સમાવેશ થાય છે:
- સિસ્ટિક ફાઇબ્રોસિસ. શ્વાસનળીમાં ચીકણું સ્ત્રાવનો સંચય થાય છે, જેના કારણે શ્વસન માર્ગનું લ્યુમેન બંધ થાય છે.
- ગાંઠ અને ખોરાકના કણોની હાજરીને કારણે બ્રોન્ચીમાં અવરોધ (ખૂબ જ દુર્લભ).
- શ્વાસનળી અને પાચનતંત્ર વચ્ચેના ભગંદર.
ઉપરોક્ત તમામ કારણો ઉપરાંત, ચેતા લકવોને કારણે એટેલેક્ટેસિસની રચના શક્ય છે.
એટેલેક્ટેસિસને પ્રસરેલા અને વ્યાપકમાં વર્ગીકૃત કરવામાં આવે છે.
 પ્રસરેલું સ્વરૂપ એ હકીકત દ્વારા અલગ પડે છે કે ફેફસાના સમગ્ર વિસ્તારમાં નાના વાયુહીન વિસ્તારો છે. અકાળે જન્મેલા બાળકો આ સ્વરૂપથી સૌથી વધુ પીડાય છે.
પ્રસરેલું સ્વરૂપ એ હકીકત દ્વારા અલગ પડે છે કે ફેફસાના સમગ્ર વિસ્તારમાં નાના વાયુહીન વિસ્તારો છે. અકાળે જન્મેલા બાળકો આ સ્વરૂપથી સૌથી વધુ પીડાય છે.
એક વ્યાપક સ્વરૂપ (બીજા શબ્દોમાં કહીએ તો, સેગમેન્ટલ) એક અથવા અમુક ચોક્કસ સંખ્યાના વિભાગોને અસર કરીને દર્શાવવામાં આવે છે. આ ફોર્મ ઘણીવાર સમયસર જન્મેલા બાળકોમાં જોવા મળે છે.
સંપૂર્ણ atelectasis દુર્લભ છે, પરંતુ થાય છે. તેનો સાર એ છે કે નવજાત બાળકમાં એક ફેફસાં શ્વાસ લેવાની પ્રક્રિયામાં સામેલ નથી. બંને ફેફસાં ન ખુલતાં મૃત્યુ થાય છે.
નામના એક ઉપરાંત, અન્ય વર્ગીકરણ છે. Atelectasis જન્મજાત અથવા હસ્તગત કરી શકાય છે.
ફેફસાં કે તેનો અમુક ભાગ શરૂઆતમાં ખૂલતો નહોતો. આ પ્રકારનો રોગ ઘણીવાર મૃત્યુ પામેલા બાળકોમાં અથવા જન્મ પછી તરત જ મૃત્યુ પામેલા લોકોમાં જોવા મળે છે.
પેથોલોજીનું મુખ્ય કારણ બાળજન્મ દરમિયાન બાળકના શ્વસન કેન્દ્રમાં ઇજા છે. મેકોનિયમ અથવા લાળ સાથે શ્વસન માર્ગના અવરોધની હાજરી દ્વારા મહત્વપૂર્ણ ભૂમિકા ભજવવામાં આવે છે. મોટા ભાગના કિસ્સાઓમાં, આ સમસ્યાવાળા બાળકો નબળા અને સક્ષમ નથી.
તે ફેફસામાં એલ્વિઓલીના પતન દ્વારા વર્ગીકૃત થયેલ છે, જે અગાઉ કાર્યરત હતું. ઘણા સૌથી સામાન્ય કારણો છે જેના માટે રોગનું હસ્તગત સ્વરૂપ વિકસે છે.
આમાં શામેલ છે:
- એફ્લુઅન્ટ પ્યુરીસી, હાઇડ્રોથોરેક્સ, ન્યુમોથોરેક્સ. પ્લ્યુરલ કેવિટીમાં હવા અથવા પ્રવાહી સ્ત્રાવ એકઠા થાય છે.
- એક જીવલેણ નિયોપ્લાઝમ જે બ્રોન્ચીને સંકુચિત કરે છે.
- પલ્મોનરી ટ્યુબરક્યુલોસિસ, જેના પરિણામે બ્રોન્ચી વિસ્તૃત લસિકા ગાંઠો દ્વારા સંકુચિત થાય છે.
- ક્રોનિક પ્રકૃતિનો ન્યુમોનિયા.
- વિદેશી કણો સાથે બ્રોન્ચુસની અવરોધ.
- અગાઉ કરવામાં આવેલ ઓપરેશન્સ (પેટની પોલાણ અથવા છાતી). જો ડ્રેનેજ સિસ્ટમ કામ કરતી નથી, તો શ્વાસનળી લાળથી ભરાઈ જાય છે.
વિવિધ તીવ્રતાના આઘાત એટેલેક્ટેસિસના હસ્તગત સ્વરૂપના વિકાસને પણ સામેલ કરે છે. ફેફસાને લોહી અથવા હવા દ્વારા સંકુચિત કરવામાં આવે છે જે પ્લ્યુરલ કેવિટીમાં પ્રવેશ કરે છે.
વિડિઓ - ન્યુમોથોરેક્સના પ્રકાર
જ્યારે એટેલેક્ટેસિસનું કારણ શ્વાસનળીના અવરોધ છે, ત્યારે રોગના ચિહ્નો જન્મ પછી તરત જ શોધી કાઢવામાં આવે છે. નવજાત અવાજ કરતું નથી, અને તેની ત્વચા વાદળી રંગ લે છે. ઘણીવાર થોડા કલાકો પછી, વધુ લક્ષણો દેખાય છે.
નીચેના ચિહ્નો બાળકોમાં રોગના વ્યાપક સ્વરૂપની લાક્ષણિકતા છે: 
- શ્વાસની તકલીફ.
- છાતીના નરમ પેશીઓની અંતર્મુખતા. દૃષ્ટિની રીતે, આ વિસ્તાર ફનલ-આકારના વિરૂપતા જેવું જ છે. કેટલીકવાર, ક્ષતિગ્રસ્ત બાજુ પર, છાતીનો વિસ્તાર અંદરની તરફ પડતો હોય તેવું લાગે છે.
- હૃદયની નિષ્ફળતાનો ઝડપી વિકાસ.
જો બાળકને એટેલેક્ટેસિસનું પ્રસરેલું સ્વરૂપ હોય, તો તેનો શ્વાસ ડૂબી જાય છે. નુકસાનની બાજુથી, શ્વસનની હિલચાલ જોવા મળતી નથી.
જો અકાળે જન્મેલા બાળકને શ્વસન નિષ્ફળતા હોય, તો તે નક્કી કરી શકાય છે કે તેને એટેલેક્ટેસિસ થયો છે. આ એ હકીકતને કારણે છે કે અકાળ બાળકો આ રોગ માટે ખૂબ જ સંવેદનશીલ હોય છે.
એક સક્ષમ બાળરોગ નિષ્ણાત પરીક્ષા દરમિયાન નિદાન કરી શકે છે. જો ત્યાં સમસ્યાઓ હોય, તો છાતી અને ઇન્ટરકોસ્ટલ જગ્યા અંદરની તરફ ખેંચાય છે, અને એક બાજુ શ્વસનની હિલચાલની કલ્પના થતી નથી. પેથોલોજીનું સેગમેન્ટલ સ્વરૂપ ફેફસાના પેશીઓના પતનના વિસ્તારમાં શ્વાસના અવાજની ગેરહાજરી દ્વારા વર્ગીકૃત થયેલ છે.
એક્સ-રે પરીક્ષા કરીને શંકાસ્પદ નિદાનની પુષ્ટિ અથવા ખંડન કરી શકાય છે. ચિત્રમાં રોગનું પ્રસરેલું સ્વરૂપ ઘણા નાના અંધારાવાળા વિસ્તારો જેવું લાગે છે. વિભાગીય વિવિધતા એક મોટા ઘાટા વિસ્તારની હાજરી દ્વારા અલગ પડે છે.
જો ઉપયોગમાં લેવાતા સાધનોની લાક્ષણિકતાઓ તેને મંજૂરી આપે છે, તો ડૉક્ટર અંગના મૂળની નજીકના પેશીઓના નાના કરચલીવાળા વિસ્તારને જોઈ શકશે. ઘણીવાર, નિષ્ણાતો અસરગ્રસ્ત બાજુ પર ડાયાફ્રેમનું ઉચ્ચ સ્થાન નોંધે છે. ઘણીવાર હૃદય એટેલેક્ટેસિસ તરફ વળે છે. આખરે નિદાનની પુષ્ટિ કરવા માટે, દર્દીને બ્રોન્કોસ્કોપી સૂચવવામાં આવે છે. જો શ્વસન માર્ગના અવરોધની શંકા હોય તો આ પ્રક્રિયા ખાસ કરીને સંબંધિત છે.
જો નવજાત શિશુને આ રોગ હોય, તો તેને સઘન સંભાળ એકમમાં અસ્તિત્વ ટકાવી રાખવાની ઇન્ક્યુબેશન પદ્ધતિ માટે સૂચવવામાં આવે છે. સારવારમાં ફેફસાના પેશીને યાંત્રિક રીતે સીધી કરવાની જરૂરિયાતનો સમાવેશ થાય છે. આ હેતુ માટે, નિયમિત વેન્ટિલેશન અને હકારાત્મક શ્વસન દબાણનો ઉપયોગ થાય છે. હૃદયની નિષ્ફળતાની હાજરીમાં, જરૂરી દવાઓનો ઉપયોગ કરવામાં આવે છે. અકાળ બાળકો માટે, ખાસ ઉત્તેજક દાખલ કરવું મહત્વપૂર્ણ છે જે પલ્મોનરી-મૂર્ધન્ય સ્ત્રાવના સંશ્લેષણને વેગ આપશે.

જો નવજાત શિશુમાં એટેલેક્ટેસિસનું નિદાન થયું હોય તો આગળના વિકાસની આગાહી કરવી મુશ્કેલ છે.
પરિબળો જેમ કે:
- સગર્ભાવસ્થા વય.
- અંગના વિસ્તારનું કદ જે શ્વાસ લેવાની પ્રક્રિયામાં સામેલ નથી.
- આ પેથોલોજીનું મૂળ કારણ છે.
અકાળ શિશુમાં, રોગના પ્રસરેલા સ્વરૂપને જીવનના બીજા મહિનાની શરૂઆતથી રાહત મળી શકે છે. વિભાગીય વિવિધતા (યોગ્ય સારવાર સાથે) નાબૂદ કરવા માટે, સામાન્ય રીતે 7 દિવસ પૂરતા હોય છે.
ઘણીવાર ન્યુમોનિયા પોતે જ એટેલેક્ટેસિસના વિકાસને ઉશ્કેરે છે. જો તે નિદાન પછી જોડાય છે, તો બાળકની સ્થિતિ નોંધપાત્ર રીતે બગડે છે. શરીરમાં બળતરા પ્રક્રિયા અને ચેપ શરૂ થાય છે, જે પહેલાથી ક્ષતિગ્રસ્ત ફેફસાં પર ભાર વધારે છે. વિશેષજ્ઞોએ બાળકને વેન્ટિલેટર સાથે જોડવાનો સમયગાળો લંબાવવો પડશે, જે પોતે જ કેટલીક ગૂંચવણોનો સમાવેશ કરે છે.
પેથોલોજીના પ્રકારને ધ્યાનમાં લીધા વિના, સમયસર તેનું નિદાન કરવું મહત્વપૂર્ણ છે. નહિંતર, ગંભીર ગૂંચવણો, મૃત્યુ પણ નકારી શકાય નહીં.
નવજાત શિશુઓની ગૂંગળામણ: વર્ણન, લક્ષણો, ગૂંચવણો, સારવાર અને નિવારણ

ઓક્સિજનના અભાવે ગૂંગળામણ છે. તે નવજાત શિશુઓ (4-6% બાળકો) માં ખૂબ જ દુર્લભ છે, પરંતુ તેમના જીવન અને આરોગ્ય માટે ખૂબ જોખમી છે.
ડોકટરો એસ્ફીક્સિયાના કેટલાક ડિગ્રીને અલગ પાડે છે, જે મેટાબોલિક અને ગેસ એક્સચેન્જ ડિસઓર્ડરને કારણે થાય છે. જો ગર્ભાવસ્થા દરમિયાન અપૂરતી માત્રામાં ઓક્સિજન પ્લેસેન્ટા અને રક્ત દ્વારા ગર્ભ સુધી પહોંચે છે, તો કાર્બન ડાયોક્સાઇડ પેશીઓમાં એકઠા થાય છે.
મોટા ભાગના કિસ્સાઓમાં, સગર્ભાવસ્થા દરમિયાન ક્ષતિગ્રસ્ત ગર્ભ વિકાસને કારણે નવજાતનું અસ્ફીક્સિયા થાય છે. માતાના સ્વાસ્થ્યનું ખૂબ મહત્વ છે, કારણ કે તેની કોઈપણ બીમારી બાળકને અસર કરે છે.
ગૂંગળામણના સૌથી સામાન્ય કારણો ઇન્ટ્રાઉટેરિન ઓક્સિજનની ઉણપ છે, જે ઇજા અથવા ચેપને કારણે થાય છે. રુબેલા, ક્લેમીડિયા, સિફિલિસ, હર્પીસ અને ટોક્સોપ્લાસ્મોસિસ જેવા વાયરલ રોગોને ખતરનાક ગણવામાં આવે છે, કારણ કે તે પ્લેસેન્ટાના વિકાસને અસર કરી શકે છે. ઘણીવાર ઓક્સિજન ભૂખમરો માતા અને બાળકના લોહીના આરએચ પરિબળની અસંગતતાને કારણે અને ગર્ભના અયોગ્ય વિકાસને કારણે થાય છે. જો સગર્ભાવસ્થા દરમિયાન સ્ત્રી અસ્વસ્થતા અનુભવે છે અને વિલંબિત ટોક્સિકોસિસ અથવા અકાળ પ્લેસેન્ટલ વિક્ષેપને કારણે કસુવાવડનું જોખમ હોય છે, તો આ નવજાત શિશુના શ્વાસોચ્છવાસનું કારણ બની શકે છે. ઘણા લોકો માને છે કે માતાની લાંબી બિમારીઓ તેના બાળકની સ્થિતિને અસર કરશે નહીં. પરંતુ આવું નથી, કારણ કે જો સ્ત્રીને ફેફસાં, હૃદયરોગ અથવા ડાયાબિટીસ હોય તો ગર્ભ ઓક્સિજન ભૂખમરો અનુભવી શકે છે. વિવિધ ચેપ અને એનિમિયા પણ ખતરનાક છે. બાદમાં ગર્ભના પેશીઓને ઓક્સિજનના પુરવઠાને જટિલ બનાવે છે. પોસ્ટ-ટર્મ સગર્ભાવસ્થા અને લાંબા સમય સુધી શ્રમ પણ બાળક માટે ખૂબ જોખમી છે, કારણ કે તેઓ તેને સંપૂર્ણ શ્વાસ લેવાની ક્ષમતાથી વંચિત રાખે છે. માતાની ખરાબ ટેવો માટે, તેમાંથી ગર્ભાવસ્થા દરમિયાન ધૂમ્રપાન એ સૌથી નકારાત્મક પરિબળ માનવામાં આવે છે.
ગર્ભાશયના અસામાન્ય વિકાસને કારણે ગૂંગળામણનું વધુ ગંભીર સ્વરૂપ થઈ શકે છે. તે ઇન્ટ્રાકાર્નિયલ પરિભ્રમણના ઉલ્લંઘન તરીકે પોતાને મેનીફેસ્ટ કરે છે. આ કિસ્સામાં, ન્યુમોપેથી થાય છે અને ઓક્સિજન મગજના કોષોને સંતૃપ્ત કરતું નથી. બાળજન્મ પછી ફેફસાંના અપૂર્ણ વિસ્તરણના પરિણામે પણ આવા પરિણામો આવી શકે છે. એટેલેક્ટેસિસ અને એડીમા દ્વારા સ્થિતિ વધુ ખરાબ થઈ શકે છે.
માતા પોતે નક્કી કરી શકતી નથી કે તેના બાળકને ગૂંગળામણ છે કે કેમ. માત્ર એક લાયક ચિકિત્સક જ નિદાનની ગંભીરતા અને હાજરી સ્થાપિત કરી શકે છે. આ ફેફસાં, હૃદયના ધબકારા સાંભળીને અને બાળકની ચામડીના સ્નાયુઓના સ્વર અને રંગની તપાસ કરીને જન્મ પછી તરત જ કરવામાં આવે છે. જો ડોકટરોને શંકા હોય, તો તેઓ વધુ ઊંડાણપૂર્વકની ન્યુરોલોજીકલ પરીક્ષા અને નવજાતના મગજનો અલ્ટ્રાસાઉન્ડ પણ સૂચવે છે. આવી ક્રિયાઓ સેન્ટ્રલ નર્વસ સિસ્ટમમાં વિકૃતિઓ શોધવામાં મદદ કરશે.
નવજાત શિશુના ગૂંગળામણનું કારણ શું છે તે ધ્યાનમાં લીધા વિના, પરિણામો સમાન હશે. ચયાપચય, ગેસ વિનિમય અને માઇક્રોકાર્ક્યુલેશન વિક્ષેપિત થાય છે. કોષોની ઓક્સિજન ભૂખમરો તેમના મૃત્યુ તરફ દોરી જાય છે. આવા બાળકોમાં, વ્યક્તિ હંમેશા એસિડિસિસ, હાઈપોગ્લાયકેમિઆ અને હેમોડાયનેમિક વિક્ષેપના વિકાસનું અવલોકન કરી શકે છે.
જો નવજાત શિશુની ગૂંગળામણની સ્થાપના થઈ હોય, તો આવા બાળકને તાત્કાલિક પુનર્જીવન દરમિયાનગીરીની જરૂર છે, જે શ્વાસ અને આંતરિક અવયવોની કામગીરીને પુનઃસ્થાપિત કરવામાં મદદ કરશે. સામાન્ય કાર્ડિયાક પ્રવૃત્તિ તરત જ પુનઃસ્થાપિત થવી જોઈએ, ચયાપચય અને ઇલેક્ટ્રોલાઇટ ચયાપચયને સુધારવું જોઈએ. નવજાતનું મોં અને નાસોફેરિન્ક્સ સાફ કરવું હિતાવહ છે. કેટલાક કિસ્સાઓમાં, કૃત્રિમ વેન્ટિલેશન કરવામાં આવી શકે છે; દવાની સારવાર માટે, ડોકટરો નસમાં ગ્લુકોઝ અને કોકાર્બોક્સિલેઝ લખી શકે છે.
જો શ્વાસ પુનઃસ્થાપિત થતો નથી, તો પછી ટ્રેચેલ એન્ટ્યુબેશન જરૂરી છે. ક્યારેક બાહ્ય કાર્ડિયાક મસાજ અને એડ્રેનાલિન ઇન્જેક્શનની જરૂર પડી શકે છે. રિસુસિટેશન પછી, નવજાત શિશુઓ ડૉક્ટરની દેખરેખ હેઠળ છે. તેમને ઓક્સિજન સપોર્ટ આપવામાં આવે છે અને વિટામિન્સ આપવામાં આવે છે.
નવજાત શિશુના ગૂંગળામણને ટાળવા માટે, તમારે તંદુરસ્ત જીવનશૈલી જીવવાની અને ખરાબ ટેવોથી છુટકારો મેળવવાની જરૂર છે. જો સગર્ભા સ્ત્રીને રોગોના સ્વરૂપમાં જોખમી પરિબળો હોય જે બાળકની સ્થિતિને અસર કરી શકે છે, તો ડૉક્ટરે ગર્ભને બચાવવા અથવા તેના પર અસર ઘટાડવા માટે તમામ જરૂરી પગલાં લેવા જોઈએ. આ કરવા માટે, તમારે સમયસર ઉપચાર હાથ ધરવાની અને ગર્ભ અને પ્લેસેન્ટાની સ્થિતિનું નિરીક્ષણ કરવાની જરૂર છે.
નવજાત શિશુમાં પલ્મોનરી એડીમા: હુમલા દરમિયાન બાળક માટે પ્રથમ સહાય

શિશુઓમાં શ્વસન સમસ્યાઓ અલગ અલગ હોઈ શકે છે. પલ્મોનરી એડીમા ઘણીવાર જન્મ અને પ્રિનેટલ ઇજાઓને કારણે નવજાત શિશુમાં થાય છે. કારણને ધ્યાનમાં લીધા વિના, અમે કહી શકીએ કે આ સ્થિતિ અત્યંત જોખમી છે, કારણ કે તે જીવલેણ હોઈ શકે છે.
મુખ્ય લક્ષણો કે જે કંઈપણ સાથે ભેળસેળ કરી શકાતા નથી
ફેફસાંની અપૂરતી પ્રવૃત્તિને લીધે, એલ્વિઓલીમાં અવરોધ થાય છે, જે લોહીના પ્રવાહને પોતાને અને એક સાથે વળગી રહેવા દેતું નથી. આને કારણે, ગેસનું વિનિમય વિક્ષેપિત થાય છે, અને ફેફસાની પેશીઓ આંશિક રીતે જોડાયેલી પેશીઓ દ્વારા બદલવામાં આવે છે. જો આવું થાય, તો નવજાતની સ્થિતિમાં નીચેના ફેરફારો જોવા મળે છે:

નવજાત શિશુમાં સાયનોસિસ એ પલ્મોનરી એડીમાના લક્ષણોમાંનું એક છે
માતાઓ માટે નોંધ! જો નવજાતને પલ્મોનરી પેશીઓમાં સોજો હોવાની શંકા હોય, તો તેને તરત જ પ્રાથમિક સારવાર આપવી જોઈએ અને પેથોલોજીકલ પ્રક્રિયાના અભિવ્યક્તિને રોકવા માટે ડોકટરોને પણ બોલાવવા જોઈએ.
મુખ્ય પરિબળ કે જે પેથોલોજીની પ્રગતિનું કારણ બને છે તે ફેફસાં અને મગજની સમસ્યા તરીકે ગણવામાં આવે છે. આ હાયપોક્સિયા અથવા એસ્ફીક્સિયા હોઈ શકે છે. આવી ઘટના તરફ દોરી જાય છે:
- ગર્ભમાં ઇન્ટ્રાઉટેરિન વિકાસનું અસંતુલન (અંગો અને સિસ્ટમોના વિકાસમાં વિલંબ થાય છે);
- માતાના લોહીમાં ઓક્સિજનનો અભાવ, જે ફેફસાં સહિત અજાત બાળકના આંતરિક અવયવોની સામાન્ય રચનાને અસર કરે છે;
- જન્મ ઇજાઓ: હેમેટોમા અથવા સેરેબ્રલ હેમરેજ, હાંસડીનું અસ્થિભંગ, મગજનો લકવો;
- જન્મ પહેલાંના છેલ્લા દિવસોમાં મેકોનિયમની મહાપ્રાણ;
- ફેફસાં ખોલવા માટે જવાબદાર સરફેક્ટન્ટની અપૂરતી માત્રા;

નવજાત શિશુમાં હેમેટોમા પલ્મોનરી એડીમા સાથે હોઈ શકે છે
- પ્રસૂતિ દરમિયાન યોનિમાંથી લાળનો નવજાત શ્વસન માર્ગમાં પ્રવેશ.
હ્રદયની નિષ્ફળતા અને ગર્ભની અકાળ અવસ્થા પણ શિશુઓમાં પલ્મોનરી એડીમાના કારણો છે. રક્ત આંતરિક અવયવો દ્વારા ખોટી રીતે પરિભ્રમણ કરવાનું શરૂ કરે છે: તે રુધિરકેશિકાઓમાંથી ફેફસાના જોડાયેલી પેશીઓમાં અને પછી એલ્વેલીમાં પરિવહન થાય છે.
નૉૅધ! સ્વિમિંગ પછી નવજાત શિશુમાં પલ્મોનરી એડીમા ત્યારે જ શક્ય છે જો બાળક તેના માથા સાથે લાંબા સમય સુધી પાણીમાં હોય. આવું ન થાય તે માટે, પાણીની પ્રક્રિયા દરમિયાન બાળકને એકલા ન છોડો.
રોગનું નિદાન અને રોગનિવારક ઉપચાર
અનુભવી નિષ્ણાત યોગ્ય નિદાન કરવામાં સક્ષમ હશે. ડૉક્ટર સ્ટેથોસ્કોપ, તેમજ ઇન્સ્ટ્રુમેન્ટલ પરીક્ષાનો ઉપયોગ કરીને પરીક્ષા કરે છે. જો પેથોલોજીની શંકા હોય, તો દર્દીને તાત્કાલિક એક્સ-રે અને ઇલેક્ટ્રોકાર્ડિયોગ્રામ માટે મોકલવામાં આવે છે, અને પ્લાઝ્મામાં ઓક્સિજનની તપાસ કરવા માટે નસમાંથી રક્ત પરીક્ષણ લેવામાં આવે છે. પૂર્વશરત એ બાયોપ્સી અને ફેફસાના પેશીઓનું સ્કેનિંગ છે. જ્યારે ફેફસાના રોગની પુષ્ટિ થાય છે, ત્યારે કટોકટીની મદદની જરૂર છે.
બાળકો કહે છે! વીકા (6.5 વર્ષનો): - મમ્મી, "હનીમૂન" શું છે? - આ લગ્ન પછીનો મહિનો છે, જ્યારે નવદંપતી વેકેશનમાં ક્યાંક ફરવા જઈ શકે છે. - તે સ્પષ્ટ છે. વિગતોની જરૂર નથી!
એડીમાના લક્ષણોના પ્રથમ અભિવ્યક્તિ પર, માતાપિતાએ બાળકને ઓક્સિજનનો પ્રવાહ પૂરો પાડવો જોઈએ: આ કરવા માટે, ઓરડામાં બારીઓ ખોલો, બાળકને પકડી રાખો જેથી છાતી પર દબાણ ન્યૂનતમ હોય, અને જો શક્ય હોય તો, બહાર કાઢો. નવજાત શિશુના અનુનાસિક માર્ગોમાંથી લાળ.

નવજાત શિશુમાં પલ્મોનરી એડીમાની સારવાર મુખ્યત્વે ઓક્સિજન ઉપચારથી થવી જોઈએ.
ડોકટરો સૌ પ્રથમ બાળકને વેન્ટિલેટર (કૃત્રિમ ફેફસાંનું વેન્ટિલેશન) સાથે જોડે છે અને રક્ત તબદિલી અથવા તાજા સ્થિર પ્લાઝ્મા (જો કોઈ દાતા ન હોય તો) કરે છે. આ પછી સઘન સંભાળ એકમમાં દવાની સારવાર કરવામાં આવે છે:
- ઓક્સિજન ઉપચાર સૂચવો (ઓક્સિજન ઇન્હેલેશન);
- મૂત્રવર્ધક પદાર્થ ઇન્જેક્શન દ્વારા આપવામાં આવે છે: યુરેક્ટોન, ફર્સેમાઇડ, ક્લોરથાલિડોન;
- નાઈટ્રેટ્સ અને મોર્ફિન ઇન્ટ્રામસ્ક્યુલરલી સૂચવવામાં આવશ્યક છે;
- કાર્ડિયાક ગ્લાયકોસાઇડ્સ: ડિલેક્સિન, મેડિલાઝાઇડ - શિશુઓ માટે ડોઝમાં;
- શામક દવાઓ, તેમજ પ્રોટીન ધરાવતી દવાઓનો ઉપયોગ કરો.
સલાહ! તમારા બાળકની સારવાર ડોકટરોને સોંપતી વખતે, પ્રક્રિયાનું નિરીક્ષણ કરવાની ખાતરી કરો: તે મહત્વનું છે કે નવજાત શિશુઓ માટે મૂત્રવર્ધક પદાર્થ બે થી ત્રણ દિવસથી વધુ સમય માટે આપવામાં આવે નહીં, નહીં તો બાળક ઘણું મેગ્નેશિયમ અને પોટેશિયમ ગુમાવશે, અને શરીરનું વજન ઘટશે. પણ ઘટશે.
બાળકને સ્વસ્થ થવાની તક હોય છે, પરંતુ જો તે માંદગી પછી આવતા વર્ષ સુધી નિરીક્ષણ હેઠળ રહે. ઉપચાર પછી, કેટલીક પુનઃસ્થાપિત શારીરિક પ્રક્રિયાઓની જરૂર પડશે: ઇલેક્ટ્રોફોરેસિસ, એમ્પ્લીપલ્સ, ઓક્સિજન અથવા ખારા ઉકેલ સાથે શક્ય ઇન્હેલેશન.
નવજાત શિશુમાં પલ્મોનરી એડીમા કેવી રીતે રચાય છે તે જોવા માટે ફોટો જુઓ.
ઘણીવાર આ રોગ ખતરનાક પરિણામો તરફ દોરી શકે છે: ટાકીકાર્ડિયા, શ્વસન ડિપ્રેશન, બ્લડ પ્રેશરમાં સહેજ વધારો સાથે જૂની જગ્યાએ નવી એડીમાની વૃદ્ધિ. પીડા સિન્ડ્રોમ થાય છે.
શિશુમાં પલ્મોનરી એડીમાનું નિવારણ
સૌ પ્રથમ, બાળકને તંદુરસ્ત જીવનશૈલીની જરૂર છે. આહાર સંતુલિત હોવો જોઈએ. નિવારણ અલ્ગોરિધમનો સમાવેશ થાય છે:
- ગર્ભાવસ્થા દરમિયાન અને સ્તનપાન દરમિયાન માતાનું યોગ્ય પોષણ;
- ખરાબ ટેવો છોડવી માત્ર ગર્ભાવસ્થા દરમિયાન જ નહીં, પણ બાળકને પર્યાવરણ સાથે અનુકૂલન કરવાની પ્રક્રિયામાં પણ;
- જો તમારું બાળક હાયપરટેન્શન માટે સંવેદનશીલ હોય, તો ડૉક્ટર સાથે તેની સ્થિતિનું નિરીક્ષણ કરવાની ખાતરી કરો;
- શ્વસનતંત્રને લગતા ચેપી રોગો અને બીમારીઓનું કારણ નથી;
- લેરીન્ગોટ્રાચેટીસની સમયસર સારવાર કરો જેથી તે વધુ ગંભીર તબક્કામાં ન જાય, જે પલ્મોનરી એડીમા સાથે હોય છે.
કમનસીબે, આ રોગને રોકી શકાતો નથી જો તે ઈજાને કારણે થાય છે. આવા કિસ્સાઓમાં, તાત્કાલિક દવા ઉપચાર જરૂરી છે.
નવજાત શિશુમાં ફેફસાંના સંપૂર્ણ અથવા આંશિક બિન-વિસ્તરણ દ્વારા વર્ગીકૃત થયેલ પેથોલોજીને પલ્મોનરી એટેલેક્ટેસિસ કહેવામાં આવે છે. શાબ્દિક રીતે, "એટેલેક્ટેસિસ" એ ફેફસાના પેશીઓના અપૂર્ણ ખેંચાણ તરીકે અનુવાદિત થાય છે. આ કિસ્સામાં, ફેફસાની પેશી નિદ્રાધીન રહે છે, શ્વાસ લેવાનું સંપૂર્ણ કાર્ય અશક્ય બનાવે છે.
કારણો બાળકની શારીરિક અપરિપક્વતા, વિકાસલક્ષી ખામીઓની હાજરી અથવા ગર્ભાવસ્થા દરમિયાન પ્રતિકૂળ પરિબળોના સંપર્કમાં હોઈ શકે છે. ફેફસાંના વિસ્તરણ ન થવાના સૌથી સામાન્ય કારણો છે:
- રક્તમાં કાર્બન ડાયોક્સાઇડની વધેલી સાંદ્રતા માટે શ્વસન કેન્દ્રની નબળી સંવેદનશીલતા.
- સફ્રેક્ટન્ટના સંશ્લેષણને ઘટાડવું - એક સપાટી પદાર્થ કે જે એલ્વેલીની સપાટીને રેખાંકિત કરે છે અને તેમને એકસાથે વળગી રહેવાથી અથવા તેના સક્રિયકરણને ધીમું કરતા અટકાવે છે. આ કારણ અકાળ શિશુઓમાં અને સિઝેરિયન વિભાગ દ્વારા જન્મેલા સંપૂર્ણ ગાળાના શિશુઓમાં વધુ સામાન્ય છે.
- શ્વસન માર્ગમાં એમ્નિઅટિક પ્રવાહીનો પ્રવેશ નાના-વ્યાસના બ્રોન્ચિઓલ્સના અવરોધ તરફ દોરી જાય છે, જેના કારણે એલ્વિઓલી તૂટી જાય છે.
- લૈંગિક ચેપ ફેફસાના પેશીઓના વિકાસમાં પેથોલોજીનું કારણ બની શકે છે.
નવજાત શિશુઓના એટેલેક્ટેસિસનું વર્ગીકરણ:
- છૂટાછવાયા atelectasis.
- વ્યાપક એટેલેક્ટેસિસ, જે, પેથોલોજીકલ પ્રક્રિયામાં સામેલ સેગમેન્ટ્સની સંખ્યાના આધારે, સેગમેન્ટલ અથવા પોલિસેગમેન્ટલ હોઈ શકે છે.
બંને ફેફસાંના atelectasis સાથે, શ્વસન નિષ્ફળતાના લક્ષણો જન્મ સમયે તરત જ દેખાય છે. આ પ્રથમ રુદન, ત્વચાની સાયનોસિસ, વિરોધાભાસી શ્વાસની લય અને તેની આવર્તનમાં વધારોની ગેરહાજરીના સ્વરૂપમાં પોતાને મેનીફેસ્ટ કરે છે.
જો ફેફસાના ભાગને અસર થાય છે, તો શ્વસન નિષ્ફળતા તરત જ દેખાતી નથી, પરંતુ જન્મના કેટલાક કલાકો પછી.
ડિફ્યુઝ એટેલેક્ટેસિસ સાથે, અસરગ્રસ્ત બાજુ પર છાતી ચપટી, શ્વસન હલનચલનની ગેરહાજરી અને સ્ટર્નમનું પાછું ખેંચવું છે. શ્રવણ દરમિયાન, અસરગ્રસ્ત ફેફસાં અને સાયલન્ટ ઝોનના વિસ્તારોમાં ક્રિપીટેશન સંભળાય છે.
ફેફસાના પેશીઓના જથ્થામાં ઘટાડો થવાને કારણે, મેડિયાસ્ટિનમના અવયવો, તેના મહાન વાહિનીઓ સાથે હૃદય સહિત, શિફ્ટ થઈ શકે છે. આ કિસ્સામાં, શ્વસન નિષ્ફળતા હૃદયની નિષ્ફળતાના લક્ષણો સાથે જોડવામાં આવશે.
જો શ્વસન નિષ્ફળતાના ચિહ્નો દેખાય છે, તો ફેફસાના પેશીઓને વધુ સારી રીતે જોવા માટે આગળના અને બાજુના અંદાજોમાં એક્સ-રે લેવા જરૂરી છે.
નવજાત શિશુમાં પલ્મોનરી એટેલેક્ટેસિસ માટે સારવારની યુક્તિઓ
ગંભીર શ્વસન નિષ્ફળતાના કિસ્સામાં, બાળકને ઇન્ટ્યુબેશન કરવામાં આવે છે અને ઓક્સિજનના સતત પુરવઠા સાથે કૃત્રિમ વેન્ટિલેશન કરવામાં આવે છે. આગળની યુક્તિઓ એટેલેક્ટેસિસના વિકાસના કારણ પર આધારિત છે: દવાઓનું વહીવટ જે સફ્રેક્ટન્ટ, એન્ટિબેક્ટેરિયલ અને હોર્મોનલ ઉપચારના સ્ત્રાવ અને સક્રિયકરણને ઉત્તેજિત કરે છે. વધુમાં, હૃદયની દવાઓ, વિટામિન કોમ્પ્લેક્સ અને નવજાતના શરીરમાં ટ્રોફિક અને મેટાબોલિક પ્રક્રિયાઓને સુધારવા માટેની દવાઓ સૂચવવામાં આવે છે.
પૂર્વસૂચન એટેલેક્ટેસિસના કારણ, શ્વાસ લેવાની ક્રિયામાંથી ફેફસાના પેશીઓનું પ્રમાણ "સ્વિચ ઓફ" અને ઉપચાર માટે શરીરના પ્રતિભાવ પર આધારિત છે.
ઘણા લોકો માટે, તેમના સ્વાસ્થ્યને સુધારવા અને તેમને સજાગ રાખવા માટે યોગ એ એક સારો માર્ગ છે. આ શારીરિક કસરતોની એક પદ્ધતિ છે જે તણાવને દૂર કરે છે. યોગ પદ્ધતિ અનુસાર જિમ્નેસ્ટિક્સ આનો સામનો કરવામાં મદદ કરે છે...
(adsbygoogle = window.adsbygoogle ||).push();
બાળકોની રોગપ્રતિકારક શક્તિઓ એ જ રીતે શિક્ષિત થઈ શકે છે અને હોવી જોઈએ જે રીતે પુખ્ત વયના લોકો બાળકોને ઉછેરે છે. જો તમે તમારા બાળકની રોગપ્રતિકારક શક્તિને મજબૂત બનાવશો, તો તે બીમાર થયા વિના મોસમી ફ્લૂના રોગચાળા સામે ટકી શકશે. ડોક્ટરોનું માનવું છે કે...
(adsbygoogle = window.adsbygoogle ||).push();
તે માત્ર માત્રાની બાબત છે, કારણ કે બે શાણપણ આપણને શીખવે છે, લોક અને તબીબી.
(adsbygoogle = window.adsbygoogle ||).push();
(adsbygoogle = window.adsbygoogle ||).push();
ફેકલ ટ્રાન્સપ્લાન્ટેશન મજાક જેવું લાગે છે, લગભગ કોપ્રોફેગિયા જેવું. જો કે, ઉપચાર અને રોગ નિવારણની આવી આકર્ષક પદ્ધતિ અડધી સદીથી વધુ સમયથી અસ્તિત્વમાં છે. મળ સાથે સત્તાવાર રીતે વાજબી સારવારનો પ્રથમ કેસ 1958 માં રેકોર્ડ કરવામાં આવ્યો હતો...
(adsbygoogle = window.adsbygoogle ||).push();
ટાઇપ 2 ડાયાબિટીસથી પીડિત લોકો કેટલીકવાર રેસ્ટોરાંમાં ભોજન સમારંભમાં અથવા મોટા પારિવારિક તહેવારોમાં અજાણ્યા જેવા લાગે છે. જો કે, માંદગી એ સ્વાદિષ્ટ ખોરાકને સંપૂર્ણપણે ટાળવાનું કારણ નથી. વાસ્તવમાં અસ્તિત્વમાં નથી ...
સામગ્રીનું પ્રજનન શક્ય છે જો અમારી વેબસાઇટની લિંક હોય.
નવજાત શિશુમાં પલ્મોનરી એટેલેક્ટેસિસ એ પલ્મોનરી એલ્વિઓલીનું બિન-વિસ્તરણ અથવા જીવનના પ્રથમ બે દિવસ દરમિયાન કાર્યના સમયગાળા પછી તેમનું પતન છે, જે નવજાત શિશુમાં શ્વસન માર્ગની માળખાકીય સુવિધાઓ સાથે સંકળાયેલું છે, તેમજ કેન્દ્રિય અપૂર્ણતા સાથે સંકળાયેલું છે. શ્વાસનું નિયમન. તે વિવિધ ડિગ્રીના શ્વાસની તકલીફ, સાયનોસિસ અને ગંભીર કિસ્સાઓમાં - હૃદયની નિષ્ફળતા અને આંચકાના ચિહ્નો તરીકે પોતાને પ્રગટ કરે છે. ક્લિનિકલી નિદાન અને છાતીના એક્સ-રે અને બ્રોન્કોસ્કોપી દ્વારા પુષ્ટિ. નવજાત શિશુમાં પલ્મોનરી એટેલેક્ટેસિસની સારવારમાં શ્વસન સહાય, સર્ફેક્ટન્ટ સંશ્લેષણની ઉત્તેજના, બ્રોન્કોડિલેટર અને પેથોલોજીના કારણને દૂર કરવાનો સમાવેશ થાય છે.
નવજાત શિશુમાં પલ્મોનરી એટેલેક્ટેસિસ
એટેલેક્ટેસિસનો શાબ્દિક અર્થ થાય છે "અપૂર્ણ સીધીકરણ", જે સામાન્ય રીતે સ્થિતિના શરીરરચનાત્મક આધારને પ્રતિબિંબિત કરે છે. નવજાત શિશુમાં પલ્મોનરી એટેલેક્ટેસિસ "શ્વસન તકલીફ સિન્ડ્રોમ" ના ખ્યાલમાં શામેલ છે. બાદમાંની એકંદર ઘટનાઓ તમામ નવજાત શિશુઓમાં લગભગ 1% છે, અને ઓછા શરીરના વજનવાળા અકાળ શિશુઓમાં તે 14% કિસ્સાઓમાં જોવા મળે છે. બાળરોગ માટે સમસ્યાની સુસંગતતા બાળકના જીવનના પ્રથમ મહિનામાં ફેફસાના પેશીઓના પતન માટે મોટી સંખ્યામાં કારણો સાથે સંકળાયેલી છે. ઉપચારની લગભગ એકમાત્ર પદ્ધતિ યાંત્રિક વેન્ટિલેશન રહે છે, જે ઘણીવાર લાંબા સમય સુધી હાથ ધરવામાં આવે છે. જો નવજાત શિશુમાં પલ્મોનરી એટેલેક્ટેસિસ થોડા દિવસોમાં બંધ ન થાય, તો ન્યુમોનિયા થવાની સંભાવના છે, જે બાળકના જીવન માટે પૂર્વસૂચનને નોંધપાત્ર રીતે બગાડે છે.
નવજાત શિશુમાં પલ્મોનરી એટેલેક્ટેસિસના કારણો
બાળકના જન્મ પછી, હવા પ્રથમ વખત ફેફસાંમાં પ્રવેશે છે અને તેને વિસ્તૃત કરે છે. પડદાની હિલચાલ છાતીના પોલાણમાં નકારાત્મક દબાણ બનાવે છે, અને પલ્મોનરી-એલ્વીયોલર સ્ત્રાવ (સર્ફેક્ટન્ટ) સપાટીના તણાવને કારણે મૂર્ધન્ય પેશીઓને તૂટી પડતા અટકાવે છે. જન્મ સમયે, સર્ફેક્ટન્ટનું પ્રમાણ ઓછું હોય છે, ખાસ કરીને અકાળ શિશુઓમાં. સગર્ભાવસ્થાની ઉંમરને ધ્યાનમાં લીધા વિના, શ્વસન નિયમનની કેન્દ્રીય પદ્ધતિઓ પણ મજબૂત થતી રહે છે. આમ, નવજાત શિશુમાં પલ્મોનરી એટેલેક્ટેસિસના વિકાસનું કારણ ફેફસાંની વય-સંબંધિત અપરિપક્વતા અને શ્વાસ લેવાની ક્રિયાનું નર્વસ નિયમન છે.
ઘણી પેથોલોજીકલ પરિસ્થિતિઓ ફેફસાના બિન-વિસ્તરણમાં ફાળો આપી શકે છે. આમ, સિસ્ટિક ફાઇબ્રોસિસમાં, બ્રોન્ચીમાં એકઠું થતું ચીકણું લાળ યાંત્રિક રીતે શ્વસન માર્ગના લ્યુમેનને બંધ કરે છે, જે નવજાત શિશુમાં પલ્મોનરી એટેલેક્ટેસિસના વિકાસ તરફ દોરી જાય છે. ગાંઠો અને ખોરાકના કણો પણ શ્વાસનળીના અવરોધનું કારણ બને છે, જો કે આ ઘણું ઓછું સામાન્ય છે. મહાપ્રાણ સામાન્ય રીતે ત્યારે થાય છે જ્યારે પાચનતંત્ર અને શ્વાસનળી વચ્ચે જન્મજાત ભગંદર હોય છે. પ્લ્યુરલ ઇફ્યુઝન ફેફસાને બહારથી સંકુચિત કરે છે, જે તેના પતન તરફ પણ દોરી શકે છે, પરંતુ આ કિસ્સામાં, ઘણા નિષ્ણાતો પતન વિશે વાત કરે છે. વધુમાં, નવજાત શિશુમાં પલ્મોનરી એટેલેક્ટેસિસ ચેતાના લકવોને કારણે રચાય છે, ઉદાહરણ તરીકે, ડાયાફ્રેમ.
નવજાત શિશુમાં પલ્મોનરી એટેલેક્ટેસીસના લક્ષણો અને વર્ગીકરણ
ત્યાં છૂટાછવાયા અને વ્યાપક atelectasis છે. પ્રથમ કિસ્સામાં, વાયુહીન ફેફસાના પેશીઓના નાના વિસ્તારો ફેફસાની સમગ્ર સપાટી પર સ્થિત છે. વ્યાપક એટેલેક્ટેસિસ સેગમેન્ટલ અથવા પોલિસેગમેન્ટલ હોઈ શકે છે, જે અનુક્રમે ફેફસાના એક અથવા વધુ ભાગોને અસર કરે છે. ભાગ્યે જ, કુલ પલ્મોનરી એટેલેક્ટેસિસ નવજાત શિશુમાં થાય છે, જ્યારે એક અથવા બંને ફેફસાંને શ્વાસ લેવાની ક્રિયામાંથી બાકાત રાખવામાં આવે છે (પછીના કિસ્સામાં, મૃત્યુ ઝડપથી થાય છે). સમયગાળા દરમિયાન જન્મેલા બાળકોમાં સેગમેન્ટલ સ્વરૂપ વધુ સામાન્ય છે. અકાળ બાળકોમાં એટેલેક્ટેસિસના પ્રસારિત વિસ્તારો થવાની શક્યતા વધુ હોય છે.
જો હવાના ખિસ્સા શ્વસન માર્ગના અવરોધને કારણે થાય છે, તો જન્મથી જ લક્ષણો હાજર રહેશે. બાળક રડતું નથી, ત્વચા ઝડપથી સાયનોટિક બની જાય છે. મોટાભાગના કિસ્સાઓમાં, પ્રથમ ચિહ્નો જન્મ પછીના થોડા કલાકો પછી દેખાય છે. નવજાત શિશુમાં વ્યાપક પલ્મોનરી એટેલેક્ટેસિસ શ્વાસની તકલીફ, સ્ટર્નમ સહિત છાતીના સુસંગત વિસ્તારોને પાછો ખેંચવા દ્વારા પ્રગટ થાય છે, જેની સ્થિતિ ફનલ-આકારની વિકૃતિ જેવું લાગે છે. અસરગ્રસ્ત બાજુ પર છાતીમાં થોડો ડિપ્રેશન હોઈ શકે છે. હૃદયની નિષ્ફળતા ઝડપથી શરૂ થાય છે. પ્રસારિત atelectasis ભાંગી ફેફસાંની બાજુ પર શ્વસન હલનચલનની ગેરહાજરી દ્વારા વર્ગીકૃત થયેલ છે. શ્વાસોશ્વાસ ઘણીવાર આહલાદક હોય છે ("ટ્રમ્પેટરનું શ્વાસ").
નવજાત શિશુમાં પલ્મોનરી એટેલેક્ટેસિસનું નિદાન
અકાળ બાળકમાં શ્વસન નિષ્ફળતા એટેલેક્ટેસિસ સૂચવે છે, કારણ કે આ સ્થિતિ ઘણીવાર અકાળ જન્મ દરમિયાન થાય છે. બાળરોગ ચિકિત્સક ઇન્ટરકોસ્ટલ સ્પેસ અને સ્ટર્નમના પાછું ખેંચવાથી અને એક બાજુ શ્વસનની હિલચાલની ગેરહાજરી દ્વારા ફેફસાના પેશીઓના પતનનું તબીબી નિદાન કરી શકે છે. શારીરિક તપાસમાં એકસરખી રીતે નબળી પડી ગયેલી શ્વાસ, ફેફસાંની આખી સપાટી પર ક્રેપીટસ અને નવજાત શિશુમાં ફેલાયેલા પલ્મોનરી એટેલેક્ટેસિસની હાજરીમાં બોક્સનો અવાજ દેખાય છે. સેગમેન્ટલ ફોર્મ એરલેસ પ્રદેશમાં શ્વસન અવાજોની ગેરહાજરી દ્વારા વર્ગીકૃત થયેલ છે.
એક્સ-રે દ્વારા નિદાનની પુષ્ટિ થાય છે. નવજાત શિશુમાં છૂટાછવાયા પલ્મોનરી એટેલેક્ટેસિસને અંધારાના ઘણા નાના વિસ્તારો દ્વારા ચિત્રમાં રજૂ કરવામાં આવે છે. વાયુહીન વિસ્તારોનું મુખ્યત્વે પેરાવેર્ટિબ્રલ સ્થાન લાક્ષણિકતા છે. નવજાત શિશુમાં સેગમેન્ટલ પલ્મોનરી એટેલેક્ટેસિસ અંધારાવાળા મોટા વિસ્તાર જેવો દેખાય છે. ઉચ્ચ રીઝોલ્યુશન સાધનો સાથે, તમે ફેફસાના મૂળની નજીક ફેફસાના પેશીઓના કરચલીવાળા વિસ્તારને જોઈ શકો છો. ઘણીવાર અસરગ્રસ્ત બાજુએ હૃદયનું વિસ્થાપન અને એટેલેક્ટેસિસની બાજુમાં ડાયાફ્રેમની ઊંચી સ્થિતિ હોય છે. નિદાનની પુષ્ટિ કરવા માટે, ખાસ કરીને જો વાયુમાર્ગમાં અવરોધની શંકા હોય, તો બ્રોન્કોસ્કોપી સૂચવવામાં આવે છે.
નવજાત શિશુમાં પલ્મોનરી એટેલેક્ટેસિસની સારવાર, પૂર્વસૂચન અને નિવારણ
સઘન સંભાળ એકમમાં સારવાર હાથ ધરવામાં આવે છે. Couzy mode બતાવવામાં આવે છે. ઉપચારનો આધાર ફેફસાના પેશીઓના યાંત્રિક સીધા કરવા માટે હકારાત્મક શ્વસન દબાણ સાથે વેન્ટિલેશન (સહાયિત અથવા કૃત્રિમ) છે. સર્ફેક્ટન્ટ સંશ્લેષણના ઉત્તેજકો ખાસ કરીને અકાળ શિશુઓ માટે સૂચવવામાં આવે છે; દવાઓનો એન્ડોટ્રેકિયલ વહીવટ પણ શક્ય છે. નવજાત શિશુમાં પલ્મોનરી એટેલેક્ટેસિસ માટે ઇન્ફ્યુઝન થેરેપી હાથ ધરવામાં આવે છે, અને શ્વસન નિષ્ફળતા સાથે સંકળાયેલ મેટાબોલિક એસિડિસિસને ઠીક કરવામાં આવે છે. મેથાઈલક્સેન્થાઈન્સનો ઉપયોગ શ્વાસનળીને ફેલાવવા માટે થાય છે. સંકેતો અનુસાર, દવાઓનો ઉપયોગ હૃદયની નિષ્ફળતાની સારવાર માટે થાય છે.
નવજાત શિશુમાં પલ્મોનરી એટેલેક્ટેસિસનું પૂર્વસૂચન સગર્ભાવસ્થાની ઉંમર, ફેફસાના વિસ્તારનું કદ કે જે શ્વાસ લેવાથી બાકાત છે અને આ પેથોલોજીના વિકાસનું કારણ બનેલી સ્થિતિ પર આધારિત છે. અકાળ શિશુમાં છૂટાછવાયા atelectasis સામાન્ય રીતે જીવનના પ્રથમ મહિનામાં અદૃશ્ય થઈ જાય છે. સેગમેન્ટલ એટેલેક્ટેસિસ, પર્યાપ્ત ઉપચાર સાથે, લગભગ એક અઠવાડિયામાં ઉકેલાઈ જાય છે. ન્યુમોનિયાના કિસ્સામાં સૌથી ગંભીર અભ્યાસક્રમ જોવા મળે છે, જો કે ન્યુમોનિયા પોતે જ નવજાત શિશુમાં પલ્મોનરી એટેલેક્ટેસિસનું કારણ છે. આ કિસ્સામાં, બળતરા પ્રક્રિયા અને નશોને કારણે ફેફસાં પરનો ભાર વધે છે. વધુમાં, યાંત્રિક વેન્ટિલેશન પર રહેવાની અવધિ લંબાવવામાં આવે છે, જે જટિલતાઓનું જોખમ પણ વધારે છે.
નવજાત શિશુમાં પલ્મોનરી એટેલેક્ટેસિસ - મોસ્કોમાં સારવાર
રોગોની ડિરેક્ટરી
બાળપણના રોગો
છેલ્લા સમાચાર
- © 2018 “સુંદરતા અને દવા”
માત્ર માહિતીના હેતુઓ માટે
અને યોગ્ય તબીબી સંભાળને બદલતું નથી.
નવજાત શિશુના ફેફસાં
માનવ ફેફસાં એ જોડીવાળા શ્વસન અંગો છે જે એક જટિલ માળખું ધરાવે છે, તેમજ શ્વસનના તબક્કાના આધારે પરિવર્તનશીલ આકાર અને કદ ધરાવે છે. તેઓ હવામાંથી લોહીમાં ઓક્સિજન અને લોહીમાંથી હવામાં કાર્બન ડાયોક્સાઇડનું સંક્રમણ સુનિશ્ચિત કરે છે. તેમના ઉપરાંત, નાક, નાસોફેરિન્ક્સ, કંઠસ્થાન, શ્વાસનળી અને શ્વાસનળી દ્વારા પણ સામાન્ય શ્વાસની ખાતરી કરવામાં આવે છે. પરંતુ તેમ છતાં, માનવ શ્વસનતંત્રનું મુખ્ય અંગ ફેફસાં છે. તેથી, તેમના રોગોને તે તરીકે વર્ગીકૃત કરવામાં આવે છે જે માનવ શરીર માટે ગંભીર પરિણામો તરફ દોરી શકે છે. જો આપણે બાળકો વિશે વાત કરી રહ્યા છીએ, તો આ રોગોની સારવાર ખાસ કાળજી સાથે થવી જોઈએ.
મોટેભાગે, માતા-પિતા બાળકોની શ્વસનતંત્રની વિવિધ પેથોલોજીઓને લગતી સમસ્યાઓ વિશે ખૂબ ચિંતિત હોય છે જેને નવજાતને વેન્ટિલેશનની જરૂર હોય છે. ચાલો તેમના વિશે વધુ વિગતવાર વાત કરીએ.
નવજાત શિશુના ફેફસા કેમ ન ખુલ્યા?
નાના વ્યક્તિના ફેફસાં ઇન્ટ્રાઉટેરિન ડેવલપમેન્ટના 3જા અઠવાડિયાની શરૂઆતમાં જ બનવાનું શરૂ કરે છે, અને જ્યારે બાળકનો જન્મ થાય છે, ત્યારે આ અવયવોની રચના પુખ્ત વયના લોકોના ફેફસાં જેવી જ હોય છે.
જો સ્ત્રીની ગર્ભાવસ્થા અને બાળજન્મ સામાન્ય રીતે આગળ વધે છે, તો બાળક જન્મ પછી તરત જ શ્વાસ લેવાનું શરૂ કરે છે. નિષ્ણાતો નક્કી કરે છે કે તેના રુદનથી નવજાતનાં ફેફસાં બરાબર કેવી રીતે ખુલ્યા છે: જો તે મોટેથી હોય, તો શ્વસનતંત્ર ક્રમમાં છે. રડ્યાના એક મિનિટ પછી, બાળકની શ્વાસની લય કુદરતી અને સરળ બની જાય છે.
જો બાળકને સ્વયંસ્ફુરિત શ્વાસ લેવામાં વિલંબ થાય છે, તો તે ગૂંગળામણ (ગૂંગળામણ) જેવી ખતરનાક સ્થિતિથી ભરપૂર છે. આ કિસ્સામાં, નવજાતનાં ફેફસાં ખુલતા નથી. આ સ્થિતિના કારણો આ હોઈ શકે છે:
- બાળકની શારીરિક અપરિપક્વતા;
- ચોક્કસ વિકાસલક્ષી ખામીઓની હાજરી;
- સુપરફ્રેક્ટન્ટના ઉત્પાદનમાં ઘટાડો, એક સપાટી પદાર્થ કે જે એલ્વિઓલીની સપાટીને રેખાંકિત કરે છે અને તેમને એકસાથે ચોંટતા અટકાવે છે (વધુ વખત અકાળ બાળકોમાં અને સિઝેરિયન વિભાગ દ્વારા જન્મેલા બાળકોમાં જોવા મળે છે);
- સગર્ભાવસ્થા દરમિયાન ગર્ભ પર બિનતરફેણકારી પરિબળોનો પ્રભાવ (માતૃત્વ ધૂમ્રપાન, લૈંગિક રીતે સંક્રમિત ચેપ, બાળકના શ્વસન માર્ગમાં એમ્નિઅટિક પ્રવાહીનું ઇન્જેશન);
- રક્તમાં કાર્બન ડાયોક્સાઇડની વધેલી સાંદ્રતા માટે શ્વસન કેન્દ્રની નબળી સંવેદનશીલતા;
- જોડિયામાં બીજા બનવું.
આ પરિસ્થિતિઓમાં, કેટલીક રિસુસિટેશન પ્રક્રિયાઓ જરૂરી છે, એટલે કે, ખાસ તબીબી સાધનોનો ઉપયોગ કરીને નવજાતનાં ફેફસાંનું વેન્ટિલેશન, તેમજ નળી દ્વારા ખોરાક આપવો. જ્યારે બાળક તેના પોતાના પર શ્વાસ લઈ શકે છે, ત્યારે નવજાતનાં ફેફસાંના કૃત્રિમ વેન્ટિલેશનની જરૂરિયાત ખાલી અદૃશ્ય થઈ જાય છે, અને નાના દર્દીને સઘન સંભાળ એકમમાં સ્થાનાંતરિત કરવામાં આવે છે.
એ નોંધવું જોઇએ કે એક મહિનાનું બાળક સરેરાશ 55 શ્વાસ પ્રતિ મિનિટ લે છે, ત્રણ મહિનાનું બાળક શ્વાસ લે છે, અને 7-12 મહિનામાં બાળક જે શ્વાસ લે છે તેની સંખ્યા આશરે 30-35 છે. બાળક જેટલું નાનું છે, તેટલો જ તેનો શ્વાસ ઝડપી અને તેની છાતીના સ્નાયુઓ નબળા.
નવજાત શિશુમાં ન્યુમોનિયા
ક્યારેક એવું બને છે કે બાળકોના જન્મ પહેલા જ તેમને ન્યુમોનિયા થાય છે. રોગના આ સ્વરૂપને નવજાત શિશુમાં ઇન્ટ્રાઉટેરિન ન્યુમોનિયા કહેવામાં આવે છે. તે લગભગ તરત જ દેખાય છે, અને તેના લક્ષણોમાં ત્વચાનો ભૂખરો-નિસ્તેજ રંગ, હાયપોટેન્શન, શ્વસન નિષ્ફળતા અને ફેફસામાં ઘરઘરનો સમાવેશ થાય છે. બાળકમાં રોગનું આ સ્વરૂપ એકદમ મુશ્કેલ છે, અને તેની સારવારમાં લગભગ એક મહિનાનો સમય લાગે છે. નિષ્ણાતોના મતે, તેની ઘટનાના કારણો માતાના કેટલાક રોગો છે જે તેણીએ ગર્ભાવસ્થા દરમિયાન સહન કરી હતી.
રોગના ઉપરોક્ત સ્વરૂપ ઉપરાંત, જીવનના પ્રથમ દિવસોમાં બાળકો સ્ટેફાયલોકોકલ ન્યુમોનિયા જેવા ખતરનાક રોગ માટે અત્યંત સંવેદનશીલ હોય છે, જે વાયરલ ચેપના પરિણામે થાય છે અથવા જ્યારે પ્રસૂતિ હોસ્પિટલના તબીબી કર્મચારીઓ તમામ નિયમોનું પાલન કરતા નથી. બાળકની સંભાળ રાખતી વખતે જરૂરી સ્વચ્છતા ધોરણો. બાળરોગ ચિકિત્સકોના મતે, આ રોગ ખૂબ જ મુશ્કેલ છે અને કેટલાક કિસ્સાઓમાં પ્યુરીસી દ્વારા પણ જટિલ હોઈ શકે છે - ફેફસાંને આવરી લેતી પટલની બળતરા. લક્ષણોમાં તાવ, શ્વાસ લેવામાં તકલીફ અને શ્વાસ લેવામાં તકલીફનો સમાવેશ થાય છે.
નવજાત શિશુમાં ફેફસાના રોગોની રોકથામ
નવજાત શિશુમાં ફેફસાના રોગોને રોકવાનો ધ્યેય બાળકના શરીરના વિવિધ ચેપ સામે પ્રતિકાર વધારવાનો છે. જેમ તમે જાણો છો, બાળકની રોગપ્રતિકારક શક્તિને મજબૂત કરવાની મુખ્ય રીત સખ્તાઇ છે, જે પ્રોત્સાહન આપે છે:
- બાળકના સ્નાયુઓ અને હાડકાંનો વિકાસ;
- નર્વસ સિસ્ટમ મજબૂત;
- તમામ આંતરિક અવયવોની કામગીરીમાં સુધારો;
- મેટાબોલિક પ્રક્રિયાઓનું સક્રિયકરણ.
આમ, સખ્તાઈથી બાળકની વિવિધ રોગકારક પરિબળો પ્રત્યેની નબળાઈમાં નોંધપાત્ર ઘટાડો થઈ શકે છે. એ નોંધવું અગત્યનું છે કે તેની મુખ્ય સ્થિતિ જરૂરી પ્રક્રિયાઓની નિયમિતતા અને વ્યવસ્થિત અમલીકરણ છે.
જેમ તમે જાણો છો, સૂર્ય, પાણી અને હવા સખ્તાઇની પ્રક્રિયામાં સારા સહાયક છે. બાળરોગ ચિકિત્સકોના મતે, જો બાળક સ્વસ્થ છે, તો તમે તેના જીવનના 6-7મા દિવસથી "સ્વાસ્થ્ય પ્રવૃત્તિઓ" કરવાનું શરૂ કરી શકો છો. સૌપ્રથમ, નાનાને હવા સ્નાન આપવાની ભલામણ કરવામાં આવે છે, તેને થોડા સમય માટે સંપૂર્ણપણે નગ્ન છોડીને (પ્રથમ 3-5 મિનિટ માટે, અને પછી તેમની અવધિ મિનિટ સુધી વધારીને).
બાળકોના ઓરડામાં નિયમિતપણે હવાની અવરજવર કરવી પણ અત્યંત મહત્વપૂર્ણ છે. શિયાળામાં, આ દિવસમાં 3-5 વખત થવું જોઈએ, અને ઉનાળામાં, બારી પણ ખુલ્લી છોડી શકાય છે. તે જ સમયે, માતાપિતાએ ખાતરી કરવી જોઈએ કે ઘરનું તાપમાન 21-23 ° સે વચ્ચે છે.
આ ઉપરાંત, નવજાતનાં ફેફસાંની યોગ્ય કામગીરી માટે તાજી હવામાં ચાલવું ખૂબ જ મહત્વપૂર્ણ છે. શરૂઆતમાં, તેમની અવધિ દરરોજ મિનિટો હોઈ શકે છે, પરંતુ ધીમે ધીમે સમય વધારીને 1-2 કલાક કરવો જોઈએ.
નવજાત શિશુને સ્નાન કરાવવાની વાત કરીએ તો, નાભિની ઘા રૂઝાયા પછી તરત જ કરી શકાય છે. આ કિસ્સામાં, પાણીનું તાપમાન 36-37 ° સે હોવું જોઈએ. બાળકને બીજા કન્ટેનરમાં સખત બનાવવા માટે, તમારે ઓછામાં ઓછા 26 ડિગ્રી સેલ્સિયસ તાપમાને રેડવા માટે થોડું પાણી તૈયાર કરવું જોઈએ. બાળકને ડૂસ કર્યા પછી, તમારે તેને સાદા ડાયપરમાં લપેટી લેવાની જરૂર છે, અને ટોચ પર ફ્લાનેલેટ ડાયપરમાં, અને 3-4 મિનિટ પછી તેને બદલો. હવા સ્નાન અને સ્નાન ઉપરાંત, સખત થવામાં નાનાને દરરોજ ભીનું ઘસવું પણ સામેલ છે.
એક ટિપ્પણી ઉમેરો જવાબ રદ કરો
પાણીની જરૂરિયાતનું કેલ્ક્યુલેટર
દૈનિક કેલરી બર્ન કેલ્ક્યુલેટર
સાઇટમાં 16 વર્ષથી ઓછી ઉંમરના વ્યક્તિઓ દ્વારા જોવા માટે પ્રતિબંધિત સામગ્રી શામેલ હોઈ શકે છે.
નવજાતનું ફેફસાં વિસ્તરતું નથી
નમસ્તે! મારી બહેને 29મી માર્ચની સવારે એક છોકરાને જન્મ આપ્યો હતો. સાંજ સુધીમાં, ડોકટરોએ જોયું કે તેનું ડાબું ફેફસાં ખુલ્યું ન હતું. છોકરાને લઈ જવામાં આવ્યો હતો અને તે હજુ પણ કૃત્રિમ વેન્ટિલેશન હેઠળ છે. તેઓ મને પ્રાદેશિક હોસ્પિટલમાં મોકલતા નથી; તેઓ પ્રદેશના છે, તેઓ કહે છે કે તે પરિવહનક્ષમ નથી. તેઓ બીજું કશું બોલતા નથી. કૃપા કરીને સમજાવો કે આવા બાળકોને સામાન્ય સ્થિતિમાં લાવવામાં કેટલો સમય લાગે છે, આ માટે શું જરૂરી છે અને અંદાજિત પૂર્વસૂચન શું છે?
નમસ્તે! નવજાત બાળકોમાં, વધુ વખત અકાળ અને "અપરિપક્વ" બાળકોમાં, કહેવાતા જન્મજાત અથવા પ્રાથમિક પલ્મોનરી એટેલેક્ટેસિસ જોવા મળે છે, જે જન્મ પછી ફેફસાંના બિન-વિસ્તરણ સાથે સંકળાયેલ છે. ફેફસાના પેશીઓની અપરિપક્વતા તેમની ઘટનામાં મોટી ભૂમિકા ભજવે છે. નવજાત શિશુમાં એટેલેક્ટેસિસના મુખ્ય કારણો શ્વસન કેન્દ્રનો અવિકસિતતા, ઉત્તેજનામાં ઘટાડો, ફેફસાના પેશીઓની અપરિપક્વતા અને ક્ષતિગ્રસ્ત સર્ફેક્ટન્ટ રચના છે. એટેલેક્ટેસિસ એમ્નિઅટિક પ્રવાહીની મહાપ્રાણ (ગળી જવા અને શ્વસન માર્ગમાં પ્રવેશ) સાથે સંકળાયેલ હોઈ શકે છે (ઉદાહરણ તરીકે, ગર્ભના હાયપોક્સિયા સાથે, નવજાતનું અસ્ફીક્સિયા, સેરેબ્રોવેસ્ક્યુલર અકસ્માત, વગેરે)
ક્લિનિકલ અભિવ્યક્તિઓ અને બાળકની સ્થિતિની ગંભીરતા ફેફસાના અસરગ્રસ્ત વિસ્તારના કદ અને સ્થાન પર આધારિત છે.
એટેલેક્ટેસિસના બે પ્રકાર છે: પ્રસરેલા (નાના) અને વ્યાપક (સેગમેન્ટલ). વધુ પરિપક્વ બાળકોમાં સેગમેન્ટલ એટેલેક્ટેસિસ જોવા મળે છે.
વ્યાપક atelectasis શ્વસન વિકૃતિઓના સિન્ડ્રોમ દ્વારા વર્ગીકૃત થયેલ છે: જન્મ પછી તરત જ ઝડપી, મુશ્કેલ અથવા વિરોધાભાસી શ્વાસ; નબળા શ્વાસ અને અસરગ્રસ્ત બાજુ પર તૂટક તૂટક crepitus; તંદુરસ્ત બાજુએ શ્વાસમાં વધારો. કેટલીકવાર છાતીની એકપક્ષીય સપાટતા જોવા મળે છે.
સામાન્ય પોલિસેગમેન્ટલ એટેલેક્ટેસિસ કાર્ડિયોવેસ્ક્યુલર ડિસઓર્ડર (સાયનોસિસ, ટાકીકાર્ડિયા, મોટા જહાજોના ધબકારા) સાથે છે.
માઇનોર ડિફ્યુઝ એટેલેક્ટેસિસ સામાન્ય રીતે ચેતાતંત્રની સામાન્ય ડિપ્રેશન અને રક્તવાહિની વિકૃતિઓ સાથે સંયોજનમાં શ્વસન નિષ્ફળતાની વિવિધ ડિગ્રી દ્વારા વર્ગીકૃત થયેલ છે.
બાળકના જીવનના પ્રથમ મહિનામાં છૂટાછવાયા એટેલેક્ટેસિસ ધીમે ધીમે સુધરે છે. ચેપ વિના, રોગનો કોર્સ અનુકૂળ છે, પરંતુ ન્યુમોનિયા ઘણીવાર પ્રસરેલા એટેલેક્ટેસિસની પૃષ્ઠભૂમિ સામે વિકસી શકે છે.
સેગમેન્ટલ એટેલેક્ટેસિસ 4-5 દિવસમાં ઉકેલી શકે છે, પરંતુ ચેપ પણ શક્ય છે, જે રોગના લાંબા સમય સુધી કોર્સનું કારણ બની શકે છે.
જો atelectasis કેટલાક ફેફસાના રોગોના સંબંધમાં વિકસી છે, તો પછી આ અંતર્ગત રોગોની સારવાર પહેલા થવી જોઈએ.
એટેલેક્ટેસિસની સારવાર માટે નીચેનાનો ઉપયોગ થાય છે: ઓક્સિજન ઉપચાર; ગંભીર કિસ્સાઓમાં, યાંત્રિક વેન્ટિલેશન અથવા સહાયિત વેન્ટિલેશન જીવનના પ્રથમ દિવસોમાં કરવામાં આવે છે. લોહીની એસિડ-બેઝ સ્થિતિ (ગ્લુકોઝ-આલ્કલાઇન મિશ્રણ, ટ્રાઇસામાઇન, કોકાર્બોક્સિલેઝ, 2.4% એમિનોફિલિન સોલ્યુશન), રોગનિવારક દવાઓ (કાર્ડિયાક, વિટામિન્સ) ની સુધારણા; જો ચેપ હાજર હોય, તો એન્ટિબાયોટિક ઉપચાર સંચાલિત થાય છે. આવા બાળકોને, એક નિયમ તરીકે, ઇન્ક્યુબેટરમાં સુવડાવવાની જરૂર છે. સારવાર દરમિયાન, બાળકને તેની તંદુરસ્ત બાજુ અથવા પેટ પર મૂકવું જોઈએ.
સારવાર અને પૂર્વસૂચનનો સમયગાળો એટેલેક્ટેસિસના દેખાવ તરફ દોરી ગયેલા કારણ પર, ફેફસાને નુકસાનની ડિગ્રી અને ગૂંચવણોની હાજરી, તેમજ બાળકના શરીરની વ્યક્તિગત લાક્ષણિકતાઓ અને સહવર્તી પેથોલોજીની હાજરી પર આધારિત છે. . પલ્મોનરી એટેલેક્ટેસિસની સૌથી સામાન્ય ગૂંચવણો છે: ચેપ (બ્રોન્કાઇટિસ, ન્યુમોનિયાનો વિકાસ), અસરગ્રસ્ત ફેફસામાં સ્ક્લેરોસિસનો વિકાસ.
જો તમારા બાળકને ફેફસાંનો મોટો ભાગ અસરગ્રસ્ત હોય, તો સારવારમાં વધુ સમય લાગી શકે છે. તમારે ધીરજ રાખવી જોઈએ.
તમારે એ પણ જાણવું જોઈએ કે જે બાળક પલ્મોનરી એટેલેક્ટેસિસથી પીડાય છે તે ઓછામાં ઓછા એક વર્ષ માટે ક્લિનિકમાં તબીબી નિરીક્ષણ હેઠળ હોવું જોઈએ. પુનર્વસન સમયગાળા દરમિયાન, સામાન્ય મજબૂતીકરણની સારવાર, છાતીની વાઇબ્રેશન મસાજ, રોગનિવારક કસરતો, આયોડિન અથવા મેગ્નેશિયમ તૈયારીઓના ઇલેક્ટ્રોફોરેસીસ અને એમિનોફિલિન સૂચવવામાં આવે છે.
ભવિષ્યમાં, આવા બાળકોને શરદી થવાની સંભાવના વધુ હોય છે અને તેઓને શ્વસન માર્ગ (બ્રોન્કાઇટિસ, ન્યુમોનિયા) ને અસર કરતા રોગો થવાની શક્યતા વધુ હોય છે.
નવજાત શિશુમાં ફેફસાંનું બિન-વિસ્તરણ.
વ્યવસ્થિત રીતે નિયમોનું ઉલ્લંઘન કરનારા વપરાશકર્તાઓના એકાઉન્ટ્સ બ્લોક કરવામાં આવશે, અને બાકી રહેલા તમામ સંદેશાઓ કાઢી નાખવામાં આવશે.
તમે ફીડબેક ફોર્મનો ઉપયોગ કરીને પ્રોજેક્ટ એડિટર્સનો સંપર્ક કરી શકો છો.
નવજાત શિશુમાં એક ફેફસાંનું બિન-વિસ્તરણ - શું આ સામાન્ય છે?
હેલો) જન્મ આપ્યા પછી, બાળકનું ડાબું ફેફસાં અપૂર્ણ રીતે વિસ્તરેલ હોવાનું જણાયું હતું. હવે તે ખાસ ઇન્ક્યુબેટરમાં છે. પુનઃપ્રાપ્તિમાં કેટલો સમય લાગે છે અને શું કોઈ ધમકીઓ છે? શું આ સામાન્ય છે?
"નવજાત શિશુમાં એક ફેફસાનું વિસ્તરણ ન થવું" વિષય પર ડૉક્ટર સાથે પરામર્શ
ગર્ભાવસ્થાના કયા તબક્કે બાળકનો જન્મ થયો હતો (સગર્ભાવસ્થાની ઉંમર)?
કેટલા સમયથી સારવાર ચાલી રહી છે?
જો તમને લાગે કે જવાબ અધૂરો છે, તો કૃપા કરીને નીચેના વિશિષ્ટ ફોર્મમાં સ્પષ્ટતા કરતો પ્રશ્ન પૂછો. અમે શક્ય તેટલી વહેલી તકે તમારા પ્રશ્નનો જવાબ આપીશું.
લીલી, 39 અઠવાડિયા અને 4 દિવસમાં
આજે તેને દેખરેખ હેઠળ 3 દિવસ થઈ ગયા છે
દવામાં ફેફસાં ખોલવામાં નિષ્ફળતાને "એટેલેક્ટેસિસ" કહેવામાં આવે છે.
પલ્મોનરી એટેલેક્ટેસિસ મોટાભાગે અકાળ શિશુઓમાં થાય છે, તેમજ સંપૂર્ણ ગાળાના નવજાત શિશુમાં જ્યારે સિઝેરિયન વિભાગ દ્વારા ડિલિવરી કરવામાં આવી હતી.
ફેફસાંના બિન-વિસ્તરણના વિકાસના મુખ્ય કારણોમાં નીચેનાનો સમાવેશ થાય છે:
1) શ્વસન કેન્દ્રની શારીરિક અપરિપક્વતા. આનાથી લોહીમાં કાર્બન ડાયોક્સાઇડની સાંદ્રતામાં વધારો થાય છે.
2) સર્ફેક્ટન્ટના સંશ્લેષણમાં ઘટાડો - એક વિશિષ્ટ પદાર્થ જે એલ્વિઓલી (ફેફસાના પેશીઓની અંદર) ની સપાટીને રેખાંકિત કરે છે અને શ્વાસ બહાર કાઢવા દરમિયાન તેને તૂટી પડતા અટકાવે છે.
3) એમ્નિઅટિક પ્રવાહી ફેફસાંમાં પ્રવેશે છે, જેના કારણે લ્યુમેન અવરોધાય છે અને ફેફસાં તૂટી જાય છે (બાળકોમાં, વધુ વખત જમણી બાજુએ). ઘણીવાર ગૌણ વનસ્પતિ જોડાય છે અને ન્યુમોનિયા વિકસે છે.
4) પ્રિનેટલ સમયગાળામાં કેટલાક ચેપી રોગો ફેફસાના પેશીઓના વિકાસને અસર કરી શકે છે, અને આ પ્રક્રિયા સામાન્ય રીતે દ્વિપક્ષીય હોય છે.
જેમ તમે જોઈ શકો છો, ફેફસાંના વિસ્તરણ ન થવાના ઘણા કારણો છે. ફક્ત તમારા બાળક વિશેની બધી માહિતી હોવાને કારણે તમે વિશ્વસનીય રીતે કારણ નક્કી કરી શકો છો.
આજે મુખ્ય સારવાર એ છે કે બાળકને સતત ઓક્સિજન (ઓક્સિજન સપ્લાય) સાથે ઇન્ક્યુબેટરમાં રાખવું. ઉપચારમાં, સ્થિતિના કારણને આધારે, સર્ફેક્ટન્ટ તૈયારીઓ અથવા તેના ઉત્પાદનના ઉત્તેજકનો ઉપયોગ કરી શકાય છે; એન્ટિબાયોટિક્સ; ગ્લુકોકોર્ટિકોસ્ટેરોઇડ્સ. વધુમાં, હૃદયની દવાઓ, વિટામિન કોમ્પ્લેક્સ, મેટાબોલિક એજન્ટો અને દવાઓ કે જે પેશીઓના ટ્રોફિઝમ (પોષણ) ને સુધારે છે તેનો ઉપયોગ કરી શકાય છે.
પૂર્વસૂચન એટેલેક્ટેસિસના કારણ પર તેમજ ઉપચાર માટે શરીરના પ્રતિભાવ પર સીધો આધાર રાખે છે. ઉપચારની અવધિ માત્ર સારવાર કરનાર ડૉક્ટર દ્વારા નક્કી કરવામાં આવે છે.
- 1 લખો
ડૉક્ટરને પ્રશ્ન
સવાલ પૂછો
તમારી પરામર્શ મેળવો. આ કરવા માટે, ફક્ત નીચેના બોક્સમાં તમારો પ્રશ્ન પૂછો અને અમે તમને મદદ કરવાનો પ્રયાસ કરીશું.
અમારે તમારો અભિપ્રાય જાણવાની જરૂર છે. અમારી સેવા વિશે સમીક્ષા મૂકો
60 મિનિટની અંદર ડૉક્ટર પ્રતિસાદની ખાતરી
સાથે 24-કલાક ઓનલાઇન ડૉક્ટર પરામર્શ
નવજાત શિશુના ફેફસાં
આપણા ફેફસાં એ જોડીવાળા અંગો છે જે હવાના શ્વાસ માટે સેવા આપે છે. તેમની રચના જટિલ છે, તેમનું કદ અને આકાર વેરિયેબલ છે, જે શ્વાસના તબક્કા પર આધાર રાખે છે. તે ફેફસાંમાં છે કે હવામાંથી લોહીમાં ઓક્સિજનનું સંક્રમણ થાય છે, જ્યારે કાર્બન ડાયોક્સાઇડ લોહીમાંથી હવામાં જાય છે. આ આપણા શ્વસનતંત્રનું મુખ્ય અંગ છે. ઓક્સિજન વિના, જીવન મિનિટોમાં સમાપ્ત થઈ જાય છે. અન્ય અવયવો કે જેના દ્વારા હવા પસાર થાય છે તે સામાન્ય શ્વાસની ખાતરી કરવામાં પણ ભાગ લે છે: નાક, નાસોફેરિન્ક્સ, ફેરીન્ક્સ, કંઠસ્થાન, શ્વાસનળી, શ્વાસનળી.
સરેરાશ, એક મહિનાનું બાળક પ્રતિ મિનિટ 55 શ્વાસ લે છે, ત્રણ મહિનાનું બાળક પ્રતિ મિનિટ શ્વાસ લે છે અને 7-12 મહિનામાં - 30-35 શ્વાસ લે છે.
ફેફસાં બાળકના ગર્ભાશયના વિકાસના 3જા અઠવાડિયામાં રચાય છે, અને જન્મ સમયે તેમની રચના પુખ્ત વયની સમાન હોય છે. જ્યારે ગર્ભ હજુ પણ ગર્ભાશયમાં હોય છે, તેઓ કાર્ય કરતા નથી; તેમાં પ્રવાહી હોય છે. પરંતુ બાળક બાહ્ય વાતાવરણમાં અસ્તિત્વમાં રહેવા માટે સક્ષમ થવા માટે, શ્વસન કાર્ય માટેની તૈયારીઓ - આ અંગની સૌથી મૂળભૂત - તેના ફેફસાંમાં પહેલેથી જ થઈ રહી છે. તેઓ ઝડપથી પ્રવાહીને હવા સાથે બદલી નાખે છે, જે શ્વસન કાર્યને તરત જ શરૂ કરવા દે છે.
જો સગર્ભા માતાની ગર્ભાવસ્થા સામાન્ય હતી, તો જન્મ પણ સામાન્ય છે, નવજાત જન્મ પછી તરત જ શ્વાસ લેવાનું શરૂ કરે છે. તેના શ્વસન કેન્દ્રની એક શક્તિશાળી ઉત્તેજના એ છે કે પ્રસૂતિની છેલ્લી મિનિટોમાં ગર્ભ થોડો ઓક્સિજન ભૂખમરો અનુભવે છે. તે ધીમે ધીમે વધે છે, અને તે દરમિયાન લોહીમાં કાર્બન ડાયોક્સાઇડની સાંદ્રતા વધે છે. અને આ એક મહત્વપૂર્ણ બળતરા બની જાય છે, જે બાળકને જન્મ પછી તરત જ મોટેથી રડવાનું કહે છે. તેના ફેફસાં બરાબર કેવી રીતે ખુલ્યા તે રડતા દ્વારા નક્કી કરવામાં આવે છે: તે મોટેથી છે - શ્વસનતંત્ર સારું છે. એક મિનિટ પછી, શ્વાસની હિલચાલની કુદરતી લય દેખાય છે.
જો નવજાત પોતાના શ્વાસને રોકે છે, તો હાયપોક્સિયાનું જોખમ રહેલું છે. બાળકોમાં ફેફસાંની ક્ષમતા દરેક સમયે વધે છે, અને શ્વસનતંત્ર પણ ઝડપથી વિકાસ પામે છે. ફેફસાના જથ્થામાં વધારો સાથે, કેટલીકવાર ડાયાફ્રેમનું કાર્ય ક્ષતિગ્રસ્ત થાય છે, અને પછી જઠરાંત્રિય માર્ગ પીડાય છે.
સરેરાશ, એક મહિનાનું બાળક પ્રતિ મિનિટ 55 શ્વાસ લે છે, ત્રણ મહિનાનું બાળક પ્રતિ મિનિટ શ્વાસ લે છે અને 7-12 મહિનામાં - 30-35 શ્વાસ લે છે. બાળક જેટલું નાનું, છીછરું અને વધુ વારંવાર શ્વાસ લે છે, અને છાતીના સ્નાયુઓ નબળા.
નવજાત શિશુઓની શ્વસનતંત્રમાં પેથોલોજીઓ
આપણા ફેફસાંમાં ઘણી બધી એલવીઓલી - નાની કોથળીઓ છે જે, ખાસ લુબ્રિકન્ટ - સર્ફેક્ટન્ટની મદદથી - સીધી સ્થિતિમાં હોય છે. જ્યારે ગર્ભ ગર્ભાશયમાં હોય છે, ત્યારે તેના ફેફસાં કામ કરતા નથી, પરંતુ સર્ફેક્ટન્ટ એકઠા કરીને આ માટે તૈયાર થાય છે (ગર્ભાવસ્થાના 36 મા અઠવાડિયા સુધીમાં તે સ્વતંત્ર શ્વાસ લેવા માટે પૂરતું છે). પરંતુ એવું બને છે કે બાળકનો જન્મ આ સમયગાળા કરતાં વહેલો થાય છે, અને પછી તેના ફેફસાંમાં આવા વિશિષ્ટ લુબ્રિકન્ટ પૂરતા પ્રમાણમાં હોતા નથી, પરિણામે, દરેક શ્વાસ બહાર કાઢવા સાથે, એલ્વિઓલી તૂટી જાય છે, અને જ્યારે શ્વાસ લે છે, ત્યારે તેને ફરીથી ફૂલવું જરૂરી છે. ઊર્જાનો મોટો ખર્ચ છે, જે નવજાતની શક્તિ અને તીવ્ર શ્વસન નિષ્ફળતાના થાક તરફ દોરી જાય છે. તે જન્મ પછી તરત જ અથવા થોડા કલાકોમાં વિકસે છે. બાળક ઝડપી શ્વાસ લે છે, સાયનોસિસ વિકસે છે, અને સહાયક શ્વસન સ્નાયુઓ શ્વાસ લેવાની ક્રિયામાં ભાગ લેવાનું શરૂ કરે છે. ફેફસાંના અપૂરતા વેન્ટિલેશનને કારણે ઘણીવાર આ ગૌણ ચેપ સાથે હોય છે. નીચેના પરિબળો આ સૂચવે છે:
- ચેપ;
- ગર્ભાવસ્થા દરમિયાન માતાનું ધૂમ્રપાન;
- સિઝેરિયન વિભાગ દ્વારા જન્મ;
- જોડિયામાં બીજા જન્મે છે;
- અકાળ જન્મ.
નવજાત શિશુમાં ન્યુમોનિયા
એવું બને છે કે બાળકોના જન્મ પહેલાં જ ન્યુમોનિયા થાય છે. આ ઇન્ટ્રાઉટેરિન ન્યુમોનિયા છે, તે તરત જ પોતાને મેનીફેસ્ટ કરે છે. બાળજન્મ દરમિયાન અથવા બાળજન્મ પછી ન્યુમોનિયા થઈ શકે છે. બાળકની ત્વચા, હાયપોટેન્શન અને શ્વસન નિષ્ફળતાનો ભૂખરો-નિસ્તેજ રંગ છે. ફેફસામાં ઘરઘરાટી સંભળાય છે. આ રોગ ગંભીર છે: શ્વસન અંગોમાં બળતરા પ્રક્રિયા થાય છે, તેઓ અસર પામે છે, કારણ કે બાળકને હજુ સુધી વિવિધ રોગોની પ્રતિરક્ષા નથી. આવા નવજાત શિશુઓને ફેફસામાં પેથોલોજીકલ પ્રક્રિયાઓ વિકસાવવાનું જોખમ તરત જ હોય છે.
સારવારનો સમયગાળો લગભગ એક મહિનાનો છે. આ રોગના કારણો ગર્ભાવસ્થા દરમિયાન માતાની બીમારીઓ છે.
જો પ્રસૂતિ હોસ્પિટલમાં આરોગ્યપ્રદ પરિસ્થિતિઓનું અવલોકન કરવામાં આવતું નથી, તો નવજાત શિશુમાં સ્ટેફાયલોકોકલ ન્યુમોનિયા થઈ શકે છે. તે માતાના સંપર્ક દ્વારા અને કેટલીકવાર વાયરલ ચેપની પૃષ્ઠભૂમિ સામે પણ વિકાસ કરી શકે છે. આ રોગ ગંભીર છે, કારણ કે સ્ટેફાયલોકૉકલ ટોક્સિન ફેફસાના પેશીઓને ઓગાળી દે છે. આ રોગ ઘણીવાર પ્યુરીસી દ્વારા જટિલ હોય છે - ફેફસાંને આવરી લેતી પટલની બળતરા. આ રોગનું લગભગ મુખ્ય અભિવ્યક્તિ ઉંચો તાવ, શ્વાસ લેવામાં તકલીફ અને શ્વાસ લેવામાં તકલીફ છે.
કેવી રીતે બીમાર ન થવું?
ચેપ સામે શરીરની પ્રતિકાર વધારવી જરૂરી છે. સખ્તાઇનો અર્થ એ છે કે જે દરેક માટે ઉપલબ્ધ છે તે આમાં મદદ કરશે, પરંતુ તેનું સખતપણે પાલન કરવું આવશ્યક છે. તેઓ બાળકના સ્નાયુઓ અને હાડકાંના વિકાસમાં, તેની નર્વસ સિસ્ટમને મજબૂત કરવામાં મદદ કરે છે, જ્યારે તમામ આંતરિક અવયવોની કામગીરીમાં સુધારો થાય છે, ચયાપચય સક્રિય થાય છે, જે સામાન્ય રીતે, બાળકને રોગકારક પરિબળોની અસરોથી રોગપ્રતિકારક બનાવે છે. વ્યવસ્થિત રીતે હાથ ધરવામાં આવશ્યક છે; સખ્તાઇ માટેની આ એક શરતો છે.
અને હવા, સૂર્ય અને પાણી અહીં મદદ કરે છે. બાળરોગ ચિકિત્સકની સલાહ લીધા પછી, તમે બાળકના જીવનના 6ઠ્ઠા-7મા દિવસથી હવાથી સખત થઈ શકો છો. પ્રથમ, હવા સ્નાનનો ઉપયોગ કરવામાં આવે છે, બાળકને 3 મિનિટ માટે નગ્ન છોડી દે છે; છ મહિના પછી, આ સમય વધારીને 15 મિનિટ કરવામાં આવે છે. જે રૂમમાં બાળક સ્થિત છે તેને વેન્ટિલેટ કરો. ઉનાળામાં, તાજી હવા સતત પૂરી પાડવામાં આવે છે, અને શિયાળામાં +21-+23 ° સે તાપમાન જાળવી રાખીને, દિવસમાં 4-5 વખત ઓરડામાં હવાની અવરજવર કરવી જરૂરી છે.
ઘરેથી ડિસ્ચાર્જ થયા પછી તરત જ, તેઓ તાજી હવામાં ફરવા જાય છે. તેમની અવધિ શરૂઆતમાં 15 થી 40 મિનિટની હોય છે, ધીમે ધીમે વધીને 1-2 કલાક થાય છે. શિયાળામાં, ચાલતી વખતે, તમારા બાળકને સ્ટ્રોલરમાં રાખવાને બદલે તમારા હાથમાં પકડવું વધુ સારું છે.
પ્રસૂતિ હોસ્પિટલમાંથી ડિસ્ચાર્જ થયા પછી તરત જ નવજાતને નવડાવવું જરૂરી છે. પાણીનું તાપમાન 37 ° સે છે. બીજા કન્ટેનરમાં તમે લગભગ 26 ડિગ્રી સેલ્સિયસ તાપમાને રેડવા માટે પાણી તૈયાર કરી શકો છો. આવા ડચ પછી, બાળકને એક સરળ ડાયપર અને ટોચ પર ફ્લાનેલેટ ડાયપરમાં આવરિત કરવામાં આવે છે, અને 5 મિનિટ પછી તેને બદલવામાં આવે છે. વેટ વાઇપ્સ દરરોજ કરવામાં આવે છે.
આ બધી પ્રક્રિયાઓ બાળકને તેના જીવનના પ્રથમ દિવસોથી જ સ્વસ્થ બનવામાં મદદ કરશે.
ફેફસાં એ મનુષ્યોમાં જોડાયેલા અંગો છે જે હવા શ્વાસ લેવા માટે જરૂરી છે. આ અવયવોની રચના ખૂબ જટિલ છે, અને આકારનું વર્ણન કરવું મુશ્કેલ છે, કારણ કે મોટાભાગના કિસ્સાઓમાં તે સંપૂર્ણપણે શ્વાસના તબક્કા પર આધારિત છે. તે ફેફસાંને આભારી છે કે આપણે ઓક્સિજનને લોહીમાં સ્થાનાંતરિત કરી શકીએ છીએ અને કાર્બન ડાયોક્સાઇડ પાછો લઈ શકીએ છીએ અને તેને શરીરમાંથી દૂર કરી શકીએ છીએ. ફેફસાં એ સમગ્ર શ્વસનતંત્રમાં મુખ્ય અંગો છે. આપણે તેમના વિના જીવી શકતા નથી, કારણ કે જો શરીરમાં પૂરતો ઓક્સિજન ન હોય, તો જીવન થોડીવારમાં જ અટકી જાય છે. અલબત્ત, શરીરને ઓક્સિજન પ્રદાન કરવા માટે, અન્ય અવયવો કે જેના દ્વારા હવા પસાર થવી જોઈએ તે પણ કામ કરે છે: નાક, નાસોફેરિન્ક્સ, શ્વાસનળી, શ્વાસનળી, ફેરીન્ક્સ અને કંઠસ્થાન.
બાળકમાં ફેફસાં લગભગ વિકાસના ત્રીજા અઠવાડિયામાં રચાય છે, અને જ્યારે તે જન્મે છે, ત્યારે તેમની રચના પુખ્ત વયના ફેફસાંની રચનાને સંપૂર્ણપણે અનુરૂપ હોય છે. સમગ્ર ગર્ભાવસ્થા દરમિયાન, બાળકના ફેફસાં કોઈ કાર્ય કરતા નથી અને તે પ્રવાહીથી ભરેલા હોય છે જેમાં બાળક સ્થિત છે. પરંતુ બાળકના જન્મ પછી નવ મહિના સુધી જીવિત રહેવા માટે, ફેફસાં તેમના સૌથી મહત્વપૂર્ણ કાર્ય, એટલે કે શ્વાસ લેવા માટે કાળજીપૂર્વક તૈયાર કરવામાં આવે છે. બાળકના જન્મની સાથે જ, પ્રવાહી હવા દ્વારા બદલાઈ જાય છે અને શરીરની શ્વસન ક્રિયા આપમેળે ચાલુ થઈ જાય છે.
જો સગર્ભાવસ્થા દરમિયાન કોઈ ગૂંચવણો ઊભી થઈ ન હોય અને જન્મ એકદમ સામાન્ય રીતે અને બધી આવશ્યકતાઓ અનુસાર થયો હોય, તો બાળક જન્મ પછી તરત જ શ્વાસ લેવાનું શરૂ કરે છે. વધુમાં, એક રસપ્રદ મુદ્દો એ છે કે ઓક્સિજન ભૂખમરો જન્મ પહેલાં કેટલીક મિનિટો માટે શ્વસન કેન્દ્રના સક્રિયકરણને ઉત્તેજિત કરે છે. ધીરે ધીરે, ઓક્સિજનની જરૂરિયાત વધે છે, અને લોહીમાં કાર્બન ડાયોક્સાઇડનું પ્રમાણ વધે છે. તદનુસાર, આ તે ચીડ છે જે બાળકને જન્મતાની સાથે જ ચીસો પાડે છે. જે રીતે બાળક રડે છે, તમે ફેફસાંના વિસ્તરણની ડિગ્રી નક્કી કરી શકો છો. જો રડવું મજબૂત છે, તો પછી શ્વસનતંત્ર સંપૂર્ણપણે વિકસિત છે અને વાયુમાર્ગ સામાન્ય રીતે ખુલે છે. લગભગ એક મિનિટ પછી, તમે શ્વાસની કુદરતી લયને બદલી શકો છો.
જો બાળક જન્મ પછી સ્વતંત્ર રીતે શ્વાસ લેવાનું શરૂ કરતું નથી, તો પછી હાયપોક્સિયાનું જોખમ રહેલું છે. તે નોંધવું યોગ્ય છે કે નવજાત બાળકની ફેફસાંની ક્ષમતા સતત વધશે, જ્યારે સમગ્ર શ્વસનતંત્ર ખૂબ જ ઝડપથી વિકાસ કરવાનું શરૂ કરે છે. કેટલાક કિસ્સાઓમાં, ફેફસાંની ક્ષમતા ખૂબ ઝડપથી વધે છે, જે ડાયાફ્રેમની કામગીરીને નબળી પાડે છે અને પરિણામે હર્બલ સિસ્ટમની સમસ્યાઓ થાય છે. શરૂઆતમાં, બાળકનો શ્વાસ ઝડપી અને છીછરો હશે, અને છાતીના સ્નાયુઓ પૂરતા મજબૂત નહીં હોય. પરંતુ ધીમે ધીમે આ બધું સામાન્ય થઈ જશે અને એક વર્ષની ઉંમર સુધીમાં બાળક લગભગ પુખ્ત વયના લોકોની જેમ શ્વાસ લેશે.
નવજાત બાળકની શ્વસનતંત્રમાં કઈ પેથોલોજી થઈ શકે છે?
સંભવતઃ દરેક જણ જાણે છે કે માનવ ફેફસાંમાં મોટી સંખ્યામાં એલ્વિઓલી છે - નાની કોથળીઓ. તેમને સીધી સ્થિતિમાં રહેવા માટે, એક ખાસ લુબ્રિકન્ટની જરૂર છે, જે સમગ્ર ગર્ભાવસ્થા દરમિયાન એકઠા થાય છે અને લગભગ 36 મા અઠવાડિયાના અંત સુધીમાં બાળક તેના પોતાના પર શ્વાસ લેવા માટે પૂરતું છે. જો બાળકનો જન્મ આ સમયગાળા પહેલા થયો હોય, તો પછી જ્યારે તે હવાને બહાર કાઢે છે, ત્યારે એલ્વેઓલી એકસાથે વળગી રહેશે અને તેને ફરીથી ફૂલાવવાની જરૂર છે. આ બધું એ હકીકતને કારણે થાય છે કે ત્યાં પૂરતી લુબ્રિકેશન નથી. વધુમાં, ગૌણ ચેપ બાળકના શરીરમાં પ્રવેશી શકે છે, જે શ્વસનતંત્રને સંપૂર્ણ રીતે કામ કરતા અટકાવે છે. ડોકટરો ઘણા પરિબળો નોંધે છે જે નવજાત શિશુના સામાન્ય શ્વાસને અસર કરી શકે છે:- ચેપ;
- ગર્ભાવસ્થા દરમિયાન સ્ત્રી દ્વારા ધૂમ્રપાન;
- સી-વિભાગ;
- અકાળ જન્મ.
નવજાત શિશુમાં, પેથોલોજી જેમ કે . શાબ્દિક રીતે, આ પલ્મોનરી એલ્વિઓલીનું અપૂર્ણ વિસ્તરણ છે.

કેટલીકવાર પલ્મોનરી વેસિકલ્સ જન્મ પછીના પ્રથમ બે દિવસ માટે સામાન્ય રીતે કાર્ય કરે છે, અને પછી પડી જાય છે. આ પ્રક્રિયા બાળકોના સમગ્ર શ્વસનતંત્રની માળખાકીય સુવિધાઓ પર સીધો આધાર રાખે છે.
ક્લિનિકલ ચિત્ર
નવજાત શિશુમાં લંગ એટેલેક્ટેસિસ એ શ્વસન તકલીફનું સિન્ડ્રોમ છે. તમામ શિશુઓની કુલ સંખ્યામાં, તે લગભગ 1% કેસોમાં થાય છે. ઓછું જન્મ વજન (2.5 કિગ્રા કરતાં ઓછું) અકાળ બાળકો આ સિન્ડ્રોમ માટે વધુ સંવેદનશીલ હોય છે - લગભગ 14% બાળકો.
બાળરોગ માટે, આ સૂચકાંકોનું નિરીક્ષણ કરવું એ એક ગંભીર સમસ્યા છે, કારણ કે બાળકોમાં આ પેથોલોજીની ઘટનાના ઘણા કારણો છે. એકમાત્ર સંભવિત ઉપચાર એ યાંત્રિક વેન્ટિલેશન છે. કેટલીકવાર તેનો ઉપયોગ લાંબા સમય સુધી થાય છે.
કેટલીકવાર રોગ ઘણા દિવસો પછી રોકી શકાતો નથી. ઘણીવાર, આ પૃષ્ઠભૂમિ સામે, ન્યુમોનિયા વિકસે છે, જે તીવ્રતાના ક્રમમાં બાળકની સ્થિતિને વધુ ખરાબ કરે છે.
રોગના કારણો
બાળકનો જન્મ તેના ફેફસાંમાં હવાના પ્રવેશ સાથે થાય છે, જેના કારણે તે વિસ્તરે છે. છાતીના વિસ્તારમાં નકારાત્મક દબાણ ડાયાફ્રેમની હિલચાલ દ્વારા બનાવવામાં આવે છે. સર્ફેક્ટન્ટ, બીજા શબ્દોમાં કહીએ તો, પલ્મોનરી-મૂર્ધન્ય સ્ત્રાવ, ફેફસાના પેશીઓના પતનને રોકવા માટે રચાયેલ છે.
સગર્ભાવસ્થાના સમયગાળાના અંત સુધીમાં, આ સ્ત્રાવ બાળકમાંથી ઓછી માત્રામાં મુક્ત થાય છે. જો આપણે અકાળ બાળકો વિશે વાત કરીએ, તો જન્મ પછી તરત જ તેમના સર્ફેક્ટન્ટનું સ્તર પણ ઓછું થઈ જાય છે.
તેથી, નીચેના તથ્યોને શિશુઓમાં atelectasis ના મુખ્ય કારણો તરીકે ઓળખી શકાય છે:નૉૅધ : બાળકની શ્વસન નિયમન પ્રણાલી, ગર્ભાવસ્થાના તબક્કાને ધ્યાનમાં લીધા વિના, જન્મ પછી મજબૂત થવાનું ચાલુ રાખશે.
- ઉંમરને કારણે ફેફસાં તૈયાર ન થયા.
- શ્વાસની પ્રક્રિયાના નર્વસ નિયમનની અપરિપક્વતા.
ઘણી પેથોલોજીકલ પ્રક્રિયાઓના પરિણામે બાળકોના ફેફસાં ખુલતા નથી.
એટેલેક્ટેસિસ વિકસી શકે છે:
- બહારથી અંગના સંકોચનને કારણે (ઉદાહરણ તરીકે, જ્યારે લોહી, હવા અથવા ટ્રાન્સ્યુડેટ પ્લ્યુરલ કેવિટીમાં એકઠા થાય છે).
- શ્વાસનળીના અવરોધના બગાડના પરિણામે.
- સિસ્ટિક ફાઇબ્રોસિસ. શ્વાસનળીમાં ચીકણું સ્ત્રાવનો સંચય થાય છે, જેના કારણે શ્વસન માર્ગનું લ્યુમેન બંધ થાય છે.
- ગાંઠ અને ખોરાકના કણોની હાજરીને કારણે બ્રોન્ચીમાં અવરોધ (ખૂબ જ દુર્લભ).
- શ્વાસનળી અને પાચનતંત્ર વચ્ચેના ભગંદર.
ઉપરોક્ત તમામ કારણો ઉપરાંત, ચેતા લકવોને કારણે એટેલેક્ટેસિસની રચના શક્ય છે.
સમસ્યાનું વર્ગીકરણ
એટેલેક્ટેસિસને પ્રસરેલા અને વ્યાપકમાં વર્ગીકૃત કરવામાં આવે છે.
 પ્રસરેલું સ્વરૂપ એ હકીકત દ્વારા અલગ પડે છે કે ફેફસાના સમગ્ર વિસ્તારમાં નાના વાયુહીન વિસ્તારો છે. અકાળે જન્મેલા બાળકો આ સ્વરૂપથી સૌથી વધુ પીડાય છે.
પ્રસરેલું સ્વરૂપ એ હકીકત દ્વારા અલગ પડે છે કે ફેફસાના સમગ્ર વિસ્તારમાં નાના વાયુહીન વિસ્તારો છે. અકાળે જન્મેલા બાળકો આ સ્વરૂપથી સૌથી વધુ પીડાય છે.
એક વ્યાપક સ્વરૂપ (બીજા શબ્દોમાં કહીએ તો, સેગમેન્ટલ) એક અથવા અમુક ચોક્કસ સંખ્યાના વિભાગોને અસર કરીને દર્શાવવામાં આવે છે. આ ફોર્મ ઘણીવાર સમયસર જન્મેલા બાળકોમાં જોવા મળે છે.
સંપૂર્ણ atelectasis દુર્લભ છે, પરંતુ થાય છે. તેનો સાર એ છે કે નવજાત બાળકમાં એક ફેફસાં શ્વાસ લેવાની પ્રક્રિયામાં સામેલ નથી. બંને ફેફસાં ન ખુલતાં મૃત્યુ થાય છે.
નામના એક ઉપરાંત, અન્ય વર્ગીકરણ છે. Atelectasis જન્મજાત અથવા હસ્તગત કરી શકાય છે.
જન્મજાત પેથોલોજી
ફેફસાં કે તેનો અમુક ભાગ શરૂઆતમાં ખૂલતો નહોતો. આ પ્રકારનો રોગ ઘણીવાર મૃત્યુ પામેલા બાળકોમાં અથવા જન્મ પછી તરત જ મૃત્યુ પામેલા લોકોમાં જોવા મળે છે.
પેથોલોજીનું મુખ્ય કારણ બાળજન્મ દરમિયાન બાળકના શ્વસન કેન્દ્રમાં ઇજા છે. મેકોનિયમ અથવા લાળ સાથે શ્વસન માર્ગના અવરોધની હાજરી દ્વારા મહત્વપૂર્ણ ભૂમિકા ભજવવામાં આવે છે. મોટા ભાગના કિસ્સાઓમાં, આ સમસ્યાવાળા બાળકો નબળા અને સક્ષમ નથી.
હસ્તગત પેથોલોજી
તે ફેફસામાં એલ્વિઓલીના પતન દ્વારા વર્ગીકૃત થયેલ છે, જે અગાઉ કાર્યરત હતું. ઘણા સૌથી સામાન્ય કારણો છે જેના માટે રોગનું હસ્તગત સ્વરૂપ વિકસે છે.
આમાં શામેલ છે:
- એફ્લુઅન્ટ પ્યુરીસી, હાઇડ્રોથોરેક્સ, ન્યુમોથોરેક્સ. પ્લ્યુરલ કેવિટીમાં હવા અથવા પ્રવાહી સ્ત્રાવ એકઠા થાય છે.
- એક જીવલેણ નિયોપ્લાઝમ જે બ્રોન્ચીને સંકુચિત કરે છે.
- પલ્મોનરી ટ્યુબરક્યુલોસિસ, જેના પરિણામે બ્રોન્ચી વિસ્તૃત લસિકા ગાંઠો દ્વારા સંકુચિત થાય છે.
- ક્રોનિક પ્રકૃતિનો ન્યુમોનિયા.
- વિદેશી કણો સાથે બ્રોન્ચુસની અવરોધ.
- અગાઉ કરવામાં આવેલ ઓપરેશન્સ (પેટની પોલાણ અથવા છાતી). જો ડ્રેનેજ સિસ્ટમ કામ કરતી નથી, તો શ્વાસનળી લાળથી ભરાઈ જાય છે.
વિવિધ તીવ્રતાના આઘાત એટેલેક્ટેસિસના હસ્તગત સ્વરૂપના વિકાસને પણ સામેલ કરે છે. ફેફસાને લોહી અથવા હવા દ્વારા સંકુચિત કરવામાં આવે છે જે પ્લ્યુરલ કેવિટીમાં પ્રવેશ કરે છે.
વિડિયો
વિડિઓ - ન્યુમોથોરેક્સના પ્રકાર
રોગના લક્ષણો
જ્યારે એટેલેક્ટેસિસનું કારણ શ્વાસનળીના અવરોધ છે, ત્યારે રોગના ચિહ્નો જન્મ પછી તરત જ શોધી કાઢવામાં આવે છે. નવજાત અવાજ કરતું નથી, અને તેની ત્વચા વાદળી રંગ લે છે. ઘણીવાર થોડા કલાકો પછી, વધુ લક્ષણો દેખાય છે.
નીચેના ચિહ્નો બાળકોમાં રોગના વ્યાપક સ્વરૂપની લાક્ષણિકતા છે: 
- શ્વાસની તકલીફ.
- છાતીના નરમ પેશીઓની અંતર્મુખતા. દૃષ્ટિની રીતે, આ વિસ્તાર ફનલ-આકારના વિરૂપતા જેવું જ છે. કેટલીકવાર, ક્ષતિગ્રસ્ત બાજુ પર, છાતીનો વિસ્તાર અંદરની તરફ પડતો હોય તેવું લાગે છે.
- હૃદયની નિષ્ફળતાનો ઝડપી વિકાસ.
જો બાળકને એટેલેક્ટેસિસનું પ્રસરેલું સ્વરૂપ હોય, તો તેનો શ્વાસ ડૂબી જાય છે. નુકસાનની બાજુથી, શ્વસનની હિલચાલ જોવા મળતી નથી.
રોગનું નિદાન
જો અકાળે જન્મેલા બાળકને હોય, તો અમે એટેલેક્ટેસિસના વિકાસનો નિર્ણય કરી શકીએ છીએ. આ એ હકીકતને કારણે છે કે અકાળ બાળકો આ રોગ માટે ખૂબ જ સંવેદનશીલ હોય છે.
એક સક્ષમ બાળરોગ નિષ્ણાત પરીક્ષા દરમિયાન નિદાન કરી શકે છે. જો ત્યાં સમસ્યાઓ હોય, તો છાતી અને ઇન્ટરકોસ્ટલ જગ્યા અંદરની તરફ ખેંચાય છે, અને એક બાજુ શ્વસનની હિલચાલની કલ્પના થતી નથી. પેથોલોજીનું સેગમેન્ટલ સ્વરૂપ ફેફસાના પેશીઓના પતનના વિસ્તારમાં શ્વાસના અવાજની ગેરહાજરી દ્વારા વર્ગીકૃત થયેલ છે.
એક્સ-રે પરીક્ષા કરીને શંકાસ્પદ નિદાનની પુષ્ટિ અથવા ખંડન કરી શકાય છે. ચિત્રમાં રોગનું પ્રસરેલું સ્વરૂપ ઘણા નાના અંધારાવાળા વિસ્તારો જેવું લાગે છે. વિભાગીય વિવિધતા એક મોટા ઘાટા વિસ્તારની હાજરી દ્વારા અલગ પડે છે.
જો ઉપયોગમાં લેવાતા સાધનોની લાક્ષણિકતાઓ તેને મંજૂરી આપે છે, તો ડૉક્ટર અંગના મૂળની નજીકના પેશીઓના નાના કરચલીવાળા વિસ્તારને જોઈ શકશે. ઘણીવાર, નિષ્ણાતો અસરગ્રસ્ત બાજુ પર ડાયાફ્રેમનું ઉચ્ચ સ્થાન નોંધે છે. ઘણીવાર હૃદય એટેલેક્ટેસિસ તરફ વળે છે. આખરે નિદાનની પુષ્ટિ કરવા માટે, દર્દીને બ્રોન્કોસ્કોપી સૂચવવામાં આવે છે.. જો શ્વસન માર્ગના અવરોધની શંકા હોય તો આ પ્રક્રિયા ખાસ કરીને સંબંધિત છે.
પેથોલોજીથી છુટકારો મેળવવો
જો નવજાત શિશુને આ રોગ હોય, તો તેને સઘન સંભાળ એકમમાં અસ્તિત્વ ટકાવી રાખવાની ઇન્ક્યુબેશન પદ્ધતિ માટે સૂચવવામાં આવે છે. સારવારમાં ફેફસાના પેશીને યાંત્રિક રીતે સીધી કરવાની જરૂરિયાતનો સમાવેશ થાય છે. આ હેતુ માટે, નિયમિત વેન્ટિલેશન અને હકારાત્મક શ્વસન દબાણનો ઉપયોગ થાય છે. હૃદયની નિષ્ફળતાની હાજરીમાં, જરૂરી દવાઓનો ઉપયોગ કરવામાં આવે છે. અકાળ બાળકો માટે, ખાસ ઉત્તેજક દાખલ કરવું મહત્વપૂર્ણ છે જે પલ્મોનરી-મૂર્ધન્ય સ્ત્રાવના સંશ્લેષણને વેગ આપશે.

જો નવજાત શિશુમાં એટેલેક્ટેસિસનું નિદાન થયું હોય તો આગળના વિકાસની આગાહી કરવી મુશ્કેલ છે.
પરિબળો જેમ કે:
- સગર્ભાવસ્થા વય.
- અંગના વિસ્તારનું કદ જે શ્વાસ લેવાની પ્રક્રિયામાં સામેલ નથી.
- આ પેથોલોજીનું મૂળ કારણ છે.
અકાળ શિશુમાં, રોગના પ્રસરેલા સ્વરૂપને જીવનના બીજા મહિનાની શરૂઆતથી રાહત મળી શકે છે. વિભાગીય વિવિધતા (યોગ્ય સારવાર સાથે) નાબૂદ કરવા માટે, સામાન્ય રીતે 7 દિવસ પૂરતા હોય છે.
ઘણીવાર ન્યુમોનિયા પોતે જ એટેલેક્ટેસિસના વિકાસને ઉશ્કેરે છે. જો તે નિદાન પછી જોડાય છે, તો બાળકની સ્થિતિ નોંધપાત્ર રીતે બગડે છે. શરીરમાં બળતરા પ્રક્રિયા અને ચેપ શરૂ થાય છે, જે પહેલાથી ક્ષતિગ્રસ્ત ફેફસાં પર ભાર વધારે છે. વિશેષજ્ઞોએ બાળકને વેન્ટિલેટર સાથે જોડવાનો સમયગાળો લંબાવવો પડશે, જે પોતે જ કેટલીક ગૂંચવણોનો સમાવેશ કરે છે.
પેથોલોજીના પ્રકારને ધ્યાનમાં લીધા વિના, સમયસર તેનું નિદાન કરવું મહત્વપૂર્ણ છે. નહિંતર, ગંભીર ગૂંચવણો, મૃત્યુ પણ નકારી શકાય નહીં.
જો તમને કોઈ ભૂલ મળે, તો કૃપા કરીને ટેક્સ્ટનો એક ભાગ પ્રકાશિત કરો અને ક્લિક કરો Ctrl+Enter. અમે ભૂલ સુધારીશું, અને તમને + કર્મ પ્રાપ્ત થશે :)








