હેપેટાઇટિસ સીના સામાન્ય લક્ષણો આ છે બળતરા રોગયકૃત, હેપેટાઇટિસ સી વાયરસ (HCV) ને કારણે થાય છે. સામાન્ય રીતે, હેપેટાઇટિસ સી છે એસિમ્પટમેટિક રોગ, જ્યારે લોકો અન્ય રોગો માટે તપાસવામાં આવે છે ત્યારે વધુ વખત તક દ્વારા નિદાન થાય છે. હેપેટાઇટિસ સીને તેની માસ્ક કરવાની ક્ષમતાને કારણે "સૌમ્ય કિલર" કહેવામાં આવે છે વાસ્તવિક કારણઅન્ય ઘણા રોગોની આડમાં. પ્રારંભિક તબક્કોહીપેટાઇટિસ સી કહેવાય છે તીવ્ર ચેપ. તીવ્ર હિપેટાઇટિસ સી સામાન્ય રીતે 2 થી 12 અઠવાડિયામાં ઠીક થઈ જાય છે. ક્રોનિક હેપેટાઇટિસ સમય જતાં સિરોસિસ અને લીવર કેન્સરના વિકાસ તરફ દોરી જાય છે. હેપેટાઇટિસના તમામ સ્વરૂપોમાં, હેપેટાઇટિસ સી સૌથી ગંભીર છે કારણ કે તે યકૃતના કોષોને અસુરક્ષિત બનાવે છે. જ્યારે વાયરસ લોહીના પ્રવાહમાં પ્રવેશ કરે છે ત્યારે હેપેટાઇટિસ સી વિકસે છે. જો હેપેટાઇટિસ સીની સારવાર ન કરવામાં આવે તો, રોગ યકૃતના સિરોસિસ તરફ દોરી જશે. સૌથી નોંધપાત્ર વાયરલ જખમલીવર હેપેટાઇટિસ સી એ "સૌથી નાનો" છે: HCV 1989 માં મળી આવ્યો હતો. IN રશિયન ફેડરેશનહીપેટાઇટિસ સી (એચસી) ની ઘટનાઓ ખૂબ ઊંચી છે, જ્યારે ક્રોનિક હેપેટાઇટિસ સી (સીએચસી) ના દર્દીઓની સંખ્યામાં વધારો જોવા મળે છે, તબીબી રીતે ઉચ્ચારણ કિસ્સાઓમાં લક્ષણો દ્વારા વર્ગીકૃત કરવામાં આવે છે. તીવ્ર જખમયકૃત હેપેટાઇટિસ સી- આ વાયરલ ચેપયકૃત તેનું કારણભૂત એજન્ટ હેપેટાઇટિસ સી વાયરસ છે. આ વાયરસ યકૃતમાં ગુણાકાર કરે છે, અને યકૃતના કોષોમાંથી તે લોહીમાં પ્રવેશ કરે છે. હેપેટાઇટિસ સી પેરેન્ટેરલ ટ્રાન્સમિશનનો માર્ગ- એટલે કે, નુકસાન સાથે ત્વચાઅથવા મ્યુકોસ મેમ્બ્રેન અને સંપર્ક પર્યાપ્ત જથ્થોવાયરસ (ઇન્જેક્શન, રક્ત ચડાવવું, વેધન, છૂંદણા, જાતીય સંભોગ, માતાથી ગર્ભ સુધી). 70-80% દર્દીઓમાં, હેપેટાઇટિસ સી વિકસે છે ક્રોનિક સ્વરૂપઅથવા તો તેની સાથે શરૂ થાય છે. હિપેટાઇટિસ સી પ્રસારિત થતો નથી એરબોર્ન ટીપું દ્વારા, હાથ મિલાવતી વખતે, આલિંગન કરતી વખતે, વાસણો, ખોરાક અથવા પીણાં વહેંચતી વખતે. પેથોજેનેસિસક્રોનિક હેપેટાઇટિસ સી. HCV ના જૈવિક ગુણધર્મો, જે તેની ઉચ્ચ પરિવર્તનશીલતા અને નબળા રોગપ્રતિકારક શક્તિ દ્વારા વર્ગીકૃત થયેલ છે, તે મુજબ, નબળા રોગપ્રતિકારક પ્રતિભાવ નક્કી કરે છે જે ચેપી પ્રક્રિયા પર નિયંત્રણ પ્રદાન કરતું નથી. આ એચએસની ક્રોનિસિટીની ઉચ્ચ આવર્તન દ્વારા પુરાવા મળે છે, જે 80% અને તેથી વધુ સુધી પહોંચે છે. એ નોંધવું જોઇએ કે પેથોજેનની આ વિશેષતાઓ પણ એચસીવી સામે રસીની રચનાને અટકાવે છે. CHC ના પેથોજેનેસિસમાં, ઇમ્યુનોજેનેટિક પરિબળોને ચોક્કસ ભૂમિકા સોંપવામાં આવે છે. HS ના દર્દીઓની જેમ, HS માં એક્સ્ટ્રાહેપેટિક પ્રતિકૃતિ શક્ય છે, ખાસ કરીને પેરિફેરલ મોનોન્યુક્લિયર કોશિકાઓમાં, કોષોમાં મજ્જા, લસિકા ગાંઠો, બરોળ, જે ક્રોનિકિટીમાં મહત્વપૂર્ણ ભૂમિકા ભજવે છે, અને એક્સ્ટ્રાહેપેટિક અભિવ્યક્તિઓના વિકાસ સાથે અન્ય અવયવો અને સિસ્ટમોને નુકસાન પહોંચાડવાની સંભાવના પણ ધરાવે છે. CHC ના પેથોજેનેસિસમાં નોંધપાત્ર મહત્વ આપવામાં આવે છે સ્વયંપ્રતિરક્ષા પ્રક્રિયાઓ. અમારા અભ્યાસના પરિણામો, તેમજ અન્ય લેખકોના ડેટા, લિમ્ફોઇડ ફોલિકલ્સની રચના સુધી પોર્ટલ ટ્રેક્ટની ઉચ્ચારણ લિમ્ફોસાયટીક ઘૂસણખોરી અને પેરેન્ચાઇમાની પ્રમાણમાં ઓછી ઘૂસણખોરી સૂચવે છે. પરોક્ષ રીતે સ્વયંપ્રતિરક્ષા મિકેનિઝમ્સએચસીવી આરએનએ (રક્તમાં અને હેપેટોસાયટ્સ બંનેમાં) અને તેની ગંભીરતાના આધારે વાયરલ પ્રતિકૃતિની પ્રવૃત્તિ વચ્ચેના સીધો સંબંધની ગેરહાજરીની પણ પુષ્ટિ કરે છે. મોર્ફોલોજિકલ ફેરફારો; સાયટોટોક્સિક રોગપ્રતિકારક પ્રતિભાવ પર ઉચ્ચ વાયરલ લોડની અવરોધક અસર. ચાલુ ક્લિનિકલ કોર્સઅને CHC ના પરિણામો શક્યતાઓથી નોંધપાત્ર રીતે પ્રભાવિત થાય છે ફરીથી ચેપ(ફરીથી ચેપ) અને વાયરસના અન્ય જીનોટાઇપ્સ સાથે સુપરઇન્ફેક્શન, જેની સંભાવના નસમાં ઉપયોગ સાથે નોંધપાત્ર રીતે વધે છે નાર્કોટિક દવાઓ, તેમજ દારૂનો દુરૂપયોગ. CHC ની મોર્ફોલોજિકલ લાક્ષણિકતાઓમાં ઘણી બધી છે સામાન્ય લક્ષણો, અન્ય ક્રોનિક CH માં સહજ. સાહિત્યમાં વર્ણવેલ HS ની મોર્ફોલોજિકલ લાક્ષણિકતાઓમાં નીચેના ટ્રાયડનો સમાવેશ થાય છે, જેમાં પેરીપોર્ટલમાં લિમ્ફોઇડ ફોલિકલ્સની હાજરીનો સમાવેશ થાય છે. કનેક્ટિવ પેશી, પિત્ત નળીઓમાં ફેરફાર અને ફેટી ડિજનરેશનહિપેટોસાઇટ્સ. સૌથી વિશ્વસનીય, ચલ હોવા છતાં, એચએસનું ચિહ્ન કહેવાતા લિમ્ફોઇડ ફોલિકલ્સ છે, જે સ્વયંપ્રતિરક્ષા હિપેટાઇટિસની લાક્ષણિકતા છે. તે સામાન્ય રીતે સ્વીકારવામાં આવે છે કે પોર્ટલ ટ્રેક્ટમાં લિમ્ફોઇડ ફોલિકલ્સ એ બી-લિમ્ફોસાઇટ્સનું સંચય છે, જેની આસપાસ ટી-સહાયકો અને ટી-સપ્રેસર્સ સ્થિત છે. આ કિસ્સામાં, અડીને સ્ટેપવાઇઝ નેક્રોસિસના ઝોનમાં મુખ્યત્વે ટી-હેલ્પર કોષો હોય છે. તેનાથી વિપરીત, હેપેટાઇટિસ બી સાથે, ટી-સપ્રેસર્સ સ્ટેપવાઈસ નેક્રોસિસના ક્ષેત્રમાં પ્રબળ છે. માં હેપેટોસાયટ્સની વિષમતા ક્રોનિક હેપેટાઇટિસ C વધુ વખત થાય છે અને CHB કરતાં વધુ ઉચ્ચારણ થાય છે. કેટલાક કિસ્સાઓમાં, હિપેટોસાઇટ ડિસપ્લેસિયા જોવા મળે છે, કેટલીકવાર હિપેટિક બીમના ડિસપ્લેક્સેશનના વિસ્તારો સાથે. આને સિરોસિસના વિકાસ માટેના આધાર તરીકે ગણી શકાય. બદલામાં, એચએસ સાથે, હિપેટાઇટિસ બીની તુલનામાં, વળતર અને અનુકૂલનશીલ પ્રક્રિયાઓ ઓછી ઉચ્ચારવામાં આવે છે, જે મલ્ટિન્યુક્લિએટેડ હેપેટોસાઇટ્સની ઓછી શોધ અને તેમના ન્યુક્લીના પોલીમોર્ફિઝમ અને હેપેટોસાઇટ નેક્રોસિસ દ્વારા પ્રગટ થાય છે. IN વધુ હદ સુધીઆ ઇન્ટ્રાલોબ્યુલર નેક્રોસિસને લાગુ પડે છે; પેરીપોર્ટલ નેક્રોસિસમાં, સ્ટેપવાઈસ નેક્રોસિસ પ્રબળ છે. મહત્વપૂર્ણ મોર્ફોલોજિકલ લક્ષણ CHC મુખ્યત્વે CHB થી વિપરીત સિરહોટિક છે. પ્રક્રિયાની પ્રગતિ દરમિયાન કોલેજનના જુબાની અને સાઇનુસોઇડ્સના કેપિલરાઇઝેશનની સાથે, પોર્ટો-પોર્ટલ અને પોર્ટો-સેન્ટ્રલ સેપ્ટાની રચના, ઇટો કોશિકાઓનો પ્રસાર, જે ઝડપથી ફાઇબ્રોબ્લાસ્ટ્સમાં ફેરવાય છે, તેનું વિશેષ મહત્વ છે. વાયરસના વિવિધ જીનોટાઇપ્સને કારણે CHC ધરાવતા દર્દીઓમાં યકૃતમાં પેથોમોર્ફોલોજિકલ ફેરફારોની સરખામણી કરતી વખતે અસ્પષ્ટ પરિણામો પ્રાપ્ત થયા હતા. કેટલાક લેખકો માને છે કે HCV જીનોટાઇપ 1 (ખાસ કરીને 1b) સાથે, હિસ્ટોલોજિકલ ફેરફારો અન્ય જીનોટાઇપ કરતાં વધુ નોંધપાત્ર છે. જો કે, મોટાભાગના કાર્યોમાં નોંધપાત્ર તફાવતોનોંધ્યું નથી. આમ, એક તરફ વાયરલ પ્રતિકૃતિ, પેથોજેન જીનોટાઇપ અને બીજી તરફ ક્લિનિકલ અને મોર્ફોલોજિકલ ફેરફારો વચ્ચે વિશ્વસનીય સહસંબંધનો અભાવ સૂચવે છે કે જૈવિક ગુણધર્મો HCV મોટે ભાગે ચેપની દીર્ઘકાલીનતા નક્કી કરે છે. જો કે, ક્રોનિક પ્રક્રિયાની પ્રગતિમાં, તેનું સિરોસિસ અને હેપેટોકાર્સિનોમામાં સંક્રમણ મુખ્ય ભૂમિકામાનવ શરીરના ભાગ પર ઇમ્યુનોપેથોલોજિકલ પરિબળો અને પ્રક્રિયાઓ ભજવે છે, જે પેથોજેન દ્વારા ઉત્તેજિત થાય છે. આ GS અને GW વચ્ચેનો મૂળભૂત તફાવત છે. યકૃતના નુકસાનના પ્રયોગશાળા સંકેતોની ગેરહાજરીમાં પણ, હેપેટાઇટિસ સી પ્રગતિ કરી શકે છે. લક્ષણો અને કોર્સક્રોનિક હેપેટાઇટિસ સી. વિશિષ્ટ લક્ષણક્રોનિક હેપેટાઇટિસ સીમાં ટોર્પિડ, સુપ્ત અથવા એસિમ્પ્ટોમેટિક કોર્સ હોય છે, જે મોટે ભાગે લાંબા સમય સુધી અજાણ્યા રહે છે. જો કે, તે લીવર સિરોસિસ અને/અથવા પ્રાથમિક હેપેટોસેલ્યુલર કાર્સિનોમાના વધુ ઝડપી વિકાસ સાથે ધીમે ધીમે આગળ વધે છે. HCV પ્રતિકૃતિ PCR માં HCV RNA ની શોધ અને/અથવા એન્ટિ-HCV IgM ની હાજરી, તેમજ પરોક્ષ રીતે, ઇમ્યુનોબ્લોટિંગ પ્રતિક્રિયામાં માળખાકીય અને બિન-માળખાકીય એન્ટિબોડીઝના સમગ્ર સ્પેક્ટ્રમ દ્વારા સૂચવવામાં આવે છે. એ નોંધવું જોઇએ કે એચએસ સાથે, હીપેટાઇટિસ બીથી વિપરીત, સંકલિત સ્વરૂપો નોંધવામાં આવતા નથી, કારણ કે વાયરસ ચેપગ્રસ્ત હેપેટોસાઇટ્સના જીનોમમાં એકીકૃત થતો નથી. CHC ના સુપ્ત સ્વરૂપો વિરેમિયાના મોટાભાગના કેસોમાં સંપૂર્ણ અથવા લગભગ સાથે હાજરી દ્વારા વર્ગીકૃત થયેલ છે સંપૂર્ણ ગેરહાજરીક્લિનિકલ અભિવ્યક્તિઓ. સુપ્ત ચેપ ઘણા વર્ષો સુધી ટકી શકે છે. આ સમયગાળા દરમિયાન, મોટાભાગના ચેપગ્રસ્ત લોકો પોતાને સ્વસ્થ માને છે; એકમાત્ર ફરિયાદ જમણા હાયપોકોન્ડ્રિયમમાં થોડો ભારેપણું હોઈ શકે છે, જે સામાન્ય રીતે ત્યારે થાય છે જ્યારે આહારમાં વિક્ષેપ આવે છે અને શારીરિક પ્રવૃત્તિ. એક ઉદ્દેશ્ય પરીક્ષા તેની સુસંગતતાના જાડા થવા સાથે યકૃતના હળવા અભિવ્યક્ત વિસ્તરણને જાહેર કરી શકે છે. સ્પ્લેનોમેગેલી મોટેભાગે અલ્ટ્રાસાઉન્ડ દ્વારા નક્કી કરવામાં આવે છે. ટ્રાન્સમિનેસિસ સતત એલિવેટેડ અથવા સામાન્ય હોઈ શકે છે. કેટલાક કિસ્સાઓમાં, ALT માં સમયાંતરે વધારો થાય છે, જે અમુક હદ સુધી અભ્યાસક્રમના "અંડ્યુલેશન" ની લાક્ષણિકતા ધરાવે છે. એન્ટિ-એચસીવી આઇજીજી અને એન્ટિ-એચસીવી એનએસ 4 કુદરતી રીતે લોહીમાં મળી આવે છે. જો કે, એન્ટિ-એચસીવી કોર આઇજીએમ અને એચસીવી આરએનએ પણ હંમેશા શોધી શકાતા નથી. હિપેટોબાયોપ્સીના નમૂનાઓની હિસ્ટોલોજીકલ પરીક્ષામાં, ન્યૂનતમ અથવા હળવી પ્રવૃત્તિ સાથેનો હિપેટાઇટિસ મોટે ભાગે જોવા મળે છે. પેથોલોજીકલ પ્રક્રિયાઅને હળવાથી મધ્યમ ફાઇબ્રોસિસ. અવધિ એસિમ્પટમેટિકઅગાઉના અથવા વધારાની હાજરીમાં નોંધપાત્ર રીતે ઘટાડો વિકાસશીલ પેથોલોજીયકૃત (આલ્કોહોલિક, ઝેરી, ડ્રગ નુકસાન), આંતરવર્તી રોગો. આ કિસ્સામાં, વ્યક્તિગત ક્લિનિકલ અને બાયોકેમિકલ તીવ્રતા જોવા મળી શકે છે, જે ઘણીવાર વ્યક્તિઓમાં જોવા મળે છે. યુવાનઅને મોટેભાગે નસમાં ડ્રગના ઉપયોગ સાથે સંકળાયેલા છે. દેખીતી રીતે, તે ધારી શકાય છે ઇટીઓલોજિકલ પરિબળો, સંબંધિત નસમાં વહીવટદવાઓ (અન્ય એચસીવી જીનોટાઇપ્સ સાથે ફરીથી ચેપ અથવા સુપરઇન્ફેક્શન, ઝેરી અસરનાર્કોટિક દવાઓ) CHC ના ક્લિનિકલ અભિવ્યક્તિઓ પર નોંધપાત્ર અસર કરે છે. વધુમાં, યુવાન દર્દીઓની ક્લિનિકલ, લેબોરેટરી અને મોર્ફોલોજિકલ તપાસ કે જેમાં HS ડિસઓર્ડર સિન્ડ્રોમ સાથે સ્પષ્ટપણે જોવા મળે છે. રંગદ્રવ્ય ચયાપચય, દર્શાવે છે કે ક્રોનિક હેપેટાઇટિસનું નિદાન તીવ્ર કરતાં ઘણી વાર થાય છે. ક્રોનિક હેપેટાઇટિસ સીના ક્લિનિકલ અભિવ્યક્તિ સાથે, એથેનિયાના ચિહ્નો ખાસ કરીને લાક્ષણિકતા બની જાય છે. દર્દીઓ થાક, નબળાઇ, અસ્વસ્થતા, કામ કરવાની ક્ષમતામાં પ્રગતિશીલ ઘટાડો અને ઊંઘમાં ખલેલની ફરિયાદ કરે છે. જમણા હાયપોકોન્ડ્રિયમમાં ભારેપણું, ભૂખ ન લાગવી અને વજન ઘટવું એ પણ લાક્ષણિકતા છે. મુખ્ય ઉદ્દેશ્ય ચિહ્નયકૃતનું વિસ્તરણ અને જાડું થવું, ઘણીવાર બરોળના વિસ્તરણ સાથે સંયોજનમાં. આ રોગ મુખ્યત્વે કમળો વગર થાય છે. ક્યારેક પુનરાવર્તિત લો-ગ્રેડ તાવ જોવા મળે છે. ALT માં ટોચના વધારા દ્વારા ઉત્તેજના હંમેશા ચિહ્નિત કરવામાં આવે છે. માફી દરમિયાન, જો કે, ALT પ્રવૃત્તિ ઘટે છે સામાન્ય સ્તરપહોંચી શકશે નહીં. ડિસપ્રોટીનેમિયા કુદરતી રીતે લોહીમાં જોવા મળે છે, અને વિરેમિયા શોધી કાઢવામાં આવે છે. એક નિયમ તરીકે, તીવ્રતા દરમિયાન, એન્ટિ-એચસીવી આઇજીએમ લોહીમાં નોંધાય છે. ક્રોનિક હેપેટાઇટિસ સીનું ક્લિનિકલ ચિત્ર અસંખ્ય એક્સ્ટ્રાહેપેટિક અભિવ્યક્તિઓના વિકાસ સાથે હોઇ શકે છે, જેની આવર્તન વિવિધ લેખકો અનુસાર, 30% થી 50% સુધીની હોય છે. લગભગ તમામ એક્સ્ટ્રાહેપેટિક જખમ રોગપ્રતિકારક-મધ્યસ્થી છે. તેમના વિકાસની મુખ્ય પેથોજેનેટિક મિકેનિઝમ એ પેથોજેનનું લિમ્ફોટ્રોપિઝમ છે. બી લિમ્ફોસાયટ્સમાં એચસીવીની પ્રબળ પ્રતિકૃતિને લીધે, તેઓ પ્રસરે છે અને ઉત્પન્ન કરે છે. વ્યાપક શ્રેણીઓટોએન્ટિબોડીઝ (મુખ્યત્વે રુમેટોઇડ પરિબળ, મિશ્ર ક્રાયોગ્લોબ્યુલિનના આધારને રજૂ કરે છે), રચના રોગપ્રતિકારક સંકુલ. એવું માનવામાં આવે છે કે લિમ્ફોટ્રોપી એચસીવી ચેપ દરમિયાન લિમ્ફોપ્રોલિફેશન અને સ્વયંપ્રતિરક્ષા નક્કી કરે છે. યકૃત સિવાયના અન્ય સ્થળોએ HCV ની એક્સ્ટ્રાહેપેટિક પ્રતિકૃતિની શક્યતા વિશે પણ ચર્ચા કરવામાં આવી છે. હિમેટોપોએટીક સિસ્ટમ, અંગો અને પેશીઓ. આવી એક્સ્ટ્રાહેપેટિક પ્રતિકૃતિના પેથોજેનેટિક મહત્વનો હજુ સુધી પૂરતો અભ્યાસ કરવામાં આવ્યો નથી. મિશ્ર ક્રાયોગ્લોબ્યુલિનમિયા (ગ્લોમેર્યુલોનફ્રીટીસ સહિત)નું ક્લિનિકલી વર્ણન કરવામાં આવ્યું છે. સ્વયંપ્રતિરક્ષા થાઇરોઇડિટિસ, સ્વયંપ્રતિરક્ષા થ્રોમ્બોસાયટોપેનિયા, ફોકલ લિમ્ફોસાયટીક સિઆલાડેનાઇટિસ સાથે સ્જોગ્રેન્સ સિન્ડ્રોમ, પોર્ફિરિયા ક્યુટેનિયા ટર્ડા, લાલ લિકેન પ્લાનસ, બી-સેલ નોન-હોજકેન લિમ્ફોમા, ચામડીની વેસ્ક્યુલાટીસ, પોલિમાયોસાઇટિસ, ન્યુમોફાઇબ્રોસિસ, યુવેઇટિસ, કેરાટાઇટિસ, એપ્લાસ્ટિક એનિમિયા, રેનાઉડ સિન્ડ્રોમ, પેરીઆર્ટેરિટિસ નોડોસા, સંધિવાની, મ્યોકાર્ડિટિસ, ગુઇલેન-બેરે સિન્ડ્રોમ. તે જ સમયે, ક્રોનિક એચએસ ઘણીવાર એક્સ્ટ્રાહેપેટિક અભિવ્યક્તિઓ સાથે પોતાને મેનીફેસ્ટ કરે છે, જેનાથી ચોક્કસ ડાયગ્નોસ્ટિક મુશ્કેલીઓ ઊભી થાય છે. આવા કિસ્સાઓમાં, CHC ના નિદાનની સ્થાપના પહેલાં ક્લિનિકલ અભિવ્યક્તિઓના સમયગાળાની અવધિ સરેરાશ 8-10 વર્ષ છે. હેપેટાઇટિસ સીનો કુદરતી અભ્યાસક્રમ, મુખ્યત્વે લીવર ફાઇબ્રોસિસની પ્રગતિનો દર, ઘણા પરિબળોથી પ્રભાવિત છે: વાયરસ (જીનોટાઇપ, વાયરલ લોડ, પ્રાથમિક ચેપી માત્રા, વગેરે); યજમાન (ચેપના સમયે ઉંમર, લિંગ, આનુવંશિક પરિબળો, વગેરે); બાહ્ય પરિબળો અથવા કોફેક્ટર્સ (આલ્કોહોલ, મિશ્ર હેપેટાઇટિસ, એચઆઇવી ચેપ, વિવિધ સહવર્તી સોમેટિક પેથોલોજી, વગેરે). રોગના વિકાસ પર ચોક્કસ પરિબળોના પ્રભાવની ડિગ્રી હાલમાં વ્યાપકપણે અભ્યાસ કરવામાં આવી રહી છે અને તે ઘણીવાર વિવાદાસ્પદ છે. આમ, ઉપલબ્ધ માહિતી અનુસાર, વાયરસના પરિબળોની કોર્સ પર ઓછી અસર થાય છે ચેપી પ્રક્રિયા. યજમાન પરિબળોમાં, ચેપના સમયે માત્ર વયનું મહત્વ ખાતરીપૂર્વક સાબિત થયું છે. તે જ સમયે, જ્યારે વૃદ્ધ લોકો ચેપ લાગ્યાં ત્યારે રોગની વધુ ઝડપી પ્રગતિ સ્થાપિત થઈ. વય જૂથો. બીજી બાજુ, તે માનવ શરીરની રોગપ્રતિકારક શક્તિની સ્થિતિ છે જે સંભવતઃ મોટા ભાગે HCV ચેપની પ્રગતિનો દર નક્કી કરે છે. જો કે, આ પાસું નબળી રીતે અભ્યાસ કરે છે. કોફેક્ટર્સ માટે, CHC ધરાવતા દર્દીઓમાં લિવર સિરોસિસના વધુ ઝડપી વિકાસમાં આલ્કોહોલ અને HIV ચેપની ભૂમિકા હવે ચોક્કસપણે સાબિત થઈ છે. સિરોસિસ ઘણા વર્ષો સુધી વળતર રહે છે અને ઓળખાતું નથી. ઘણા દર્દીઓમાં, HCV સિરોસિસનું પ્રારંભિક નિદાન મુજબ નિદાન થાય છે હિસ્ટોલોજીકલ પરીક્ષાયકૃત બાયોપ્સી. વિશ્વભરના વિવિધ હિપેટોલોજિકલ કેન્દ્રોમાં હાથ ધરવામાં આવેલા અભ્યાસોના પરિણામો અનુસાર, સિરોસિસના તબક્કે ક્લિનિકલ અભિવ્યક્તિ એચસીવી ચેપ ધરાવતા 17-46% દર્દીઓમાં જોવા મળે છે. સામાન્ય રીતે, વિઘટનની ઘટના દર વર્ષે 2% છે. ક્લિનિકલ અભિવ્યક્તિઓ એચબીવી દ્વારા થતા લિવર સિરોસિસ માટે સમાન છે. ક્રોનિક HS ધરાવતા 5-7% દર્દીઓ હેપેટોસેલ્યુલર કાર્સિનોમા વિકસાવે છે. એચસીવી-સંબંધિત એચસીસી ધીમી પ્રગતિ અને મલ્ટિફોકલ જખમ દ્વારા વર્ગીકૃત થયેલ છે. કોલંબો એમ. (1999) મુજબ, ટ્યુમર નોડ 15-20 મહિનામાં તેનું કદ બમણું કરે છે. એચસીવી-સંક્રમિત દર્દીઓમાં એચસીસીના વિકાસ માટેના મુખ્ય જોખમ પરિબળો લીવર સિરોસિસ અને સહવર્તી એચબીવી ચેપ હોવાથી, આ દર્દીઓએ ફરજિયાત પસાર થવું જોઈએ. ગતિશીલ અવલોકન(એએફપી સ્તરનું નિર્ધારણ, અવયવોનું અલ્ટ્રાસાઉન્ડ પેટની પોલાણ). નિદાન અને વિભેદક નિદાનક્રોનિક હેપેટાઇટિસ સી.ક્રોનિક હેપેટાઇટિસ સીમાં, CHBથી વિપરીત, વાયરલ પ્રતિકૃતિની પ્રવૃત્તિ (વાયરલ "લોડ") અને મોર્ફોલોજિકલ ફેરફારોની તીવ્રતા વચ્ચે, વિરેમિયાના સ્તર અને હેપેટોસાઇટ સાયટોલિસિસની તીવ્રતા વચ્ચે કોઈ સીધો સંબંધ નથી (જોકે, જ્યારે એચસીવી આરએનએ દેખાય છે. લોહીમાં, સાયટોલિટીક સિન્ડ્રોમની શોધની આવર્તન નોંધપાત્ર રીતે વધે છે) વધુમાં, હિપેટાઇટિસ બી કરતા ઓછા પ્રમાણમાં, સાયટોલિસિસ હિસ્ટોલોજિકલ ફેરફારો સાથે સંકળાયેલ છે. ઉપરોક્ત તમામમાંથી, અમે નિષ્કર્ષ પર આવી શકીએ છીએ કે ALT સ્તર જેવા જથ્થાત્મક સૂચકાંકો અને એચસીવી આરએનએ ટાઇટર હીપેટાઇટિસમાં પેથોલોજીકલ પ્રક્રિયાની પ્રવૃત્તિનું મૂલ્યાંકન કરવા માટે ખૂબ માહિતીપ્રદ નથી, અને તેથી તે પર્યાપ્ત છે ગુણાત્મક મૂલ્યાંકન. આ સંદર્ભે, રોગના નિદાનમાં લીવર બાયોપ્સીની મહત્વપૂર્ણ ભૂમિકા સ્પષ્ટ થાય છે. એ નોંધવું જોઇએ કે મોટાભાગના કેસોમાં સામાન્ય એન્ટિ-એચસીવીની હાજરી CHCના માર્કર તરીકે કામ કરે છે. પરિણામે, હેપેટાઇટિસના ક્લિનિકલ અને લેબોરેટરી ચિહ્નોની ગેરહાજરીમાં પણ તેમની શોધ લિવર બાયોપ્સી માટે સંકેત હોઈ શકે છે. બીજી એક વાત નોંધવી જોઈએ મહત્વપૂર્ણ પાસુંસીએચસીના નિદાન અંગે. આમ, લગભગ તમામ દર્દીઓની ઊંડાણપૂર્વક તપાસ માટે લીવર બાયોપ્સીનો ઉપયોગ કે જેમાં હીપેટાઇટિસ પિગમેન્ટ મેટાબોલિઝમ ડિસઓર્ડર સિન્ડ્રોમ સાથે દેખાય છે તે દર્શાવે છે કે આવા કિસ્સાઓમાં ક્રોનિક હિપેટાઇટિસનું નિદાન તીવ્ર હિપેટાઇટિસ કરતાં 2-3 ગણું વધુ થાય છે. તે જ સમયે, રક્તમાં લીવર ફાઇબ્રોસિસ અને એન્ટિ-એચસીવી એનએસ 4 ની ગેરહાજરીના અપવાદ સિવાય, મુખ્ય ક્લિનિકલ અને લેબોરેટરી પરિમાણોની દ્રષ્ટિએ તીવ્ર એચએસ ક્રોનિક એચએસથી અલગ નથી. આ હકીકત સૂચવે છે કે સોય બાયોપ્સી HS ના મેનિફેસ્ટ કોર્સવાળા દર્દીઓમાં પણ યકૃત શક્ય છે, ખાસ કરીને જો ચેપી પ્રક્રિયાની ક્રોનિકતાની શંકા હોય. એન્ટિ-એચસીવી ધરાવતી માતાઓમાંથી જન્મેલા બાળકોની તપાસ કરતી વખતે, એ હકીકત ધ્યાનમાં લેવી જરૂરી છે કે માતૃત્વ વિરોધી એચસીવી બાળકના લોહીમાં લાંબા સમય સુધી પરિભ્રમણ કરી શકે છે - 1 થી 1.5 વર્ષ સુધી. આ સમયગાળા પછી, એન્ટિ-એચસીવી, જો તેઓ ખરેખર નિષ્ક્રિય રીતે માતાના બાળકના લોહીમાં પ્રવેશ કરે છે, તો મોટાભાગના બાળકોમાં અદૃશ્ય થઈ જાય છે, અને તે સ્પષ્ટ બને છે કે બાળક સ્વસ્થ છે. આમ, જેમની માતાઓને એન્ટિ-એચસીવી હોય તેવા બાળકોની વહેલી (જીવનના 1 વર્ષ પહેલાં) અથવા વારંવાર (માસિક) તપાસ કરાવવાની ભલામણ કરવામાં આવતી નથી, કારણ કે હેપેટાઇટિસ સી વાયરસના એન્ટિબોડીઝની શોધ તેમાં ફાળો આપી શકે છે ખોટું નિદાન વાયરલ હેપેટાઇટિસઅરજી સાથે મનોવૈજ્ઞાનિક આઘાતબાળકના માતાપિતા. સારવારક્રોનિક હેપેટાઇટિસ સી. CHB ની જેમ, એન્ટિવાયરલ ઉપચાર સૂચવવા માટેનો મુખ્ય માપદંડ યકૃત અને/અથવા એક્સ્ટ્રાહેપેટિક અભિવ્યક્તિઓમાં સક્રિય પ્રક્રિયાની પૃષ્ઠભૂમિ સામે સક્રિય વાયરલ પ્રતિકૃતિ (લોહીમાં HCV RNA ની હાજરી) છે. અનુકૂળ પૂર્વસૂચન પરિબળો (CHB માટે સૂચિબદ્ધ તે ઉપરાંત) પણ ધ્યાનમાં લેવામાં આવે છે: નીચું સ્તરવિરેમિયા અને પેથોજેનનો 1 જીનોટાઇપ નથી. ઇટીયોટ્રોપિક ઉપચારની અસરકારકતાનું મૂલ્યાંકન CHB માટે સમાન માપદંડોના આધારે કરવામાં આવે છે. એ નોંધવું જોઇએ કે હિપેટાઇટિસ સી (10-15 વર્ષ) ના અભ્યાસની શરૂઆતથી પ્રમાણમાં ટૂંકા સમયગાળો તેની સારવારમાં નોંધપાત્ર પ્રગતિ દ્વારા ચિહ્નિત થયેલ છે. આમ, સામાન્ય રીતે, 12 મહિના માટે IFN-α મોનોથેરાપી સૂચવતી વખતે સતત વાઇરોલોજિકલ પ્રતિભાવનો દર 19% થી વધીને 61% થયો જ્યારે પેજીલેટેડ IFN-α ના સંયોજનનો ઉપયોગ કરીને રિબાવિરિન. તદુપરાંત, હિસ્ટોલોજીકલ પ્રતિભાવનો દર નોંધપાત્ર રીતે વાઈરોલોજિકલ માફીના દર કરતાં વધી ગયો છે. આ સૂચવે છે કે રક્તમાંથી HCV RNA ના અદ્રશ્ય થવાથી "પ્રતિસાદ ન આપનાર" વ્યક્તિઓમાં પણ, યકૃતની પેશીઓમાં એન્ટિવાયરલ થેરાપીની પૃષ્ઠભૂમિ સામે, નેક્રો-ઇન્ફ્લેમેટરી પ્રવૃત્તિમાં ઘટાડો અને ફાઇબ્રોજેનેસિસના અવરોધમાં ઘટાડો થયો છે. તે હકીકત પર ભાર મૂકવો જરૂરી છે કે આ સમયગાળા દરમિયાન વાઇરોલોજિકલ પ્રતિભાવ લગભગ 3 ગણાથી વધુ વધ્યો, મુખ્યત્વે સંયોજન સારવારને કારણે. પરના રેન્ડમાઇઝ્ડ અભ્યાસોમાં ઇન્ટરફેરોન-α ની એન્ટિફાઇબ્રોટિક અસરની પુષ્ટિ કરવામાં આવી છે મોટી માત્રામાંબીમાર અલબત્ત, વાઇરોલોજિકલ પ્રતિભાવની અપૂરતી ઊંચી સ્થિરતાને જોતાં આ અત્યંત મહત્વપૂર્ણ છે, કારણ કે તે ફાઇબ્રોજેનેસિસને દબાવવા અને રોગની પ્રગતિને રોકવા માટે એન્ટિવાયરલ અસરની ગેરહાજરીમાં એક દવા સાથે પણ લાંબા ગાળાના ઇન્ટરફેરોન ઉપચારની સંભાવના ખોલે છે. ક્રોનિક હેપેટાઇટિસ સી થી યકૃતના સિરોસિસ સુધી. હાલમાં ઘણા છે ક્લિનિકલ ટ્રાયલકેટલાક વર્ષોમાં ફાઇબ્રોજેનેસિસની પ્રક્રિયાઓ પર દવાની લાંબા ગાળાની અસરનો અભ્યાસ કરવા માટે વાઈરોલોજીકલ પ્રતિભાવ વિના CHC ધરાવતા દર્દીઓમાં ઇન્ટરફેરોનની અસરકારકતાનું મૂલ્યાંકન કરવું. ઉપરોક્ત તમામ બાબતોને ધ્યાનમાં લેતા, એ વાત પર ભાર મૂકવો જોઈએ કે આજે ક્રોનિક હેપેટાઇટિસ સી (જો લોહીમાં એચસીવી આરએનએ હોય અને ત્યાં કોઈ વિરોધાભાસ ન હોય તો) ધરાવતા લગભગ તમામ દર્દીઓ પ્રિસ્ક્રિપ્શન માટે સંભવિત ઉમેદવારો છે. સંયુક્ત ઉપયોગપેજીલેટેડ ઇન્ટરફેરોન (PIFN-α-2a – 180 mcg અથવા PIFN-α-2b – 1.5 mcg/kg પેરેન્ટેરલી અઠવાડિયામાં એકવાર) અને રિબાવિરિન, જે સારવારના "ગોલ્ડ સ્ટાન્ડર્ડ" ને અનુરૂપ છે. ઉપચારની અવધિ અને રિબાવિરિનનો ડોઝ પૂર્વસૂચન પરિબળો પર આધારિત છે. વાયરસનો જીનોટાઇપ એ સારવારની એન્ટિવાયરલ અસરને પ્રભાવિત કરતું મુખ્ય પરિબળ છે. આ સંદર્ભમાં, 2/3 જીનોટાઇપ સાથે, ઉપચારની ભલામણ કરેલ અવધિ 6 મહિના છે, અને રિબાવિરિનની માત્રા 800 મિલિગ્રામ છે. તદનુસાર, જીનોટાઇપ 1 સાથે, સારવારનો સમયગાળો 1 વર્ષ સુધી વધે છે, અને શરીરના વજન માટે રિબાવિરિનનો ડોઝ 1000 મિલિગ્રામ/દિવસ થાય છે.< 75 кг и 1200 мг/сутки при массе тела >75 કિગ્રા. આ કિસ્સામાં, જીનોટાઇપ 1 અને દર્દીઓમાં સારવાર શરૂ કરતા પહેલા લીવર બાયોપ્સી વધેલી પ્રવૃત્તિ ALT, તેમજ 2/3 જીનોટાઇપ સાથે, ટ્રાન્સમિનેસેસના સ્તરને ધ્યાનમાં લીધા વિના, હાથ ધરવામાં આવી શકશે નહીં, કારણ કે મુખ્ય ધ્યેયઉપચાર એ પેથોજેનનું "નાબૂદી" છે. જીનોટાઇપ 1 અને સામાન્ય ALT પ્રવૃત્તિ ધરાવતા દર્દીઓમાં, વાઇરોલોજિકલ પ્રતિભાવની સ્થિરતા સંપૂર્ણપણે સ્થાપિત થઈ નથી. તેથી જ આવા દર્દીઓમાં, સારવાર શરૂ કરતા પહેલા, યકૃતની પેશીઓની હિસ્ટોલોજીકલ પરીક્ષા કરવાની સલાહ આપવામાં આવે છે. ગંભીર ફાઇબ્રોસિસ (F2-F4) ની હાજરી એ આ એન્ટિવાયરલ ઉપચાર પદ્ધતિ સૂચવવા માટેનો સંકેત છે. ગંભીર ફાઇબ્રોસિસ (F0-F1) ની ગેરહાજરીમાં, દર્દીઓનું અવલોકન કરવું જોઈએ. ફાઇબ્રોસિસની પ્રગતિના દર અને ઇટીઓટ્રોપિક સારવાર શરૂ કરવાના સંકેતો નક્કી કરવા માટે પુનરાવર્તિત લિવર બાયોપ્સી, જો તે ચાલુ રહે તો, પ્રથમ પછી 3-5 વર્ષ કરતાં પહેલાં કરવામાં આવે છે. સામાન્ય પ્રવૃત્તિ ALT, અને ફાઇબ્રોજેનેસિસને ઉત્તેજિત કરતા કોઈ પરિબળો નથી. કોમ્બિનેશન થેરાપીની શરૂઆતના 3 મહિના પછી પ્રારંભિક વાઇરોલોજિકલ પ્રતિભાવ જોવા મળે છે. જો ગુણાત્મક પીસીઆર દ્વારા લોહીમાં એચસીવી આરએનએ શોધી શકાતું નથી, તો પછી પસંદ કરેલ જીવનપદ્ધતિ અનુસાર સારવાર ચાલુ રાખવી જોઈએ. લોહીમાં પેથોજેન જીનોમ શોધતી વખતે, માત્રાત્મક પીસીઆર (પ્રથમ વખત) નો ઉપયોગ કરીને વિરેમિયાનું સ્તર નક્કી કરવું જરૂરી છે આ અભ્યાસઉપચાર શરૂ કરતા પહેલા હાથ ધરવામાં આવે છે). જ્યારે વાયરલ લોડ 2 અથવા વધુ લોગથી ઘટે છે ત્યારે સારવાર ચાલુ રહે છે. વિરેમિયા રેટમાં નાના ઘટાડા સાથે (જેને "બિન-પ્રતિસાદ આપનારાઓ" તરીકે ગણવામાં આવે છે), ઉલ્લેખિત પદ્ધતિ અનુસાર ઉપચાર બંધ કરવાની સલાહ આપવામાં આવે છે, અને તે દર્દીઓમાં લિવર બાયોપ્સી કરવાની સલાહ આપવામાં આવે છે જેમણે સારવાર પહેલાં તે પસાર કર્યું ન હતું. ગંભીર ફાઇબ્રોસિસની હાજરીમાં (F3-F4) વધુ સારવારએન્ટિફાઇબ્રોટિક અસર મેળવવા માટે મોનોઇન્ટરફેરોન ઉપચાર પદ્ધતિમાં હાથ ધરવામાં આવવી જોઈએ. આવી સારવારની અવધિ હાલમાં સ્થાપિત નથી. આડઅસરોના વિકાસને લગતી સલામતીની સતત દેખરેખને ધ્યાનમાં રાખીને, કેટલાક વર્ષો સુધી ઇન્ટરફેરોનનો ઉપયોગ કરવો શક્ય છે. જો કે, ઇન્ટરફેરોન ઉપચારની મહત્તમ અવધિ અંગેનો અંતિમ નિર્ણય રેન્ડમાઇઝ્ડ મલ્ટિસેન્ટર અભ્યાસ પછી લેવામાં આવશે. ગંભીર ફાઇબ્રોસિસ (F0-F2) ની ગેરહાજરીમાં, ફાઇબ્રોસિસની પ્રગતિનો દર નક્કી કરવા માટે દર્દીઓની 3-5 વર્ષમાં સંભવિત પુનરાવર્તિત લિવર બાયોપ્સી દ્વારા નિરીક્ષણ કરવું જોઈએ. સંયુક્ત સારવાર ચાલુ રાખતા દર્દીઓ માટે, HCV RNA ને શોધવા માટે અનુગામી નિયંત્રણ રક્ત પરીક્ષણો હાથ ધરવા અને જો જરૂરી હોય તો, દર 3 મહિને વાયરલ લોડ નક્કી કરવાની સલાહ આપવામાં આવે છે. એન્ટિવાયરલ કોમ્બિનેશન થેરાપીનો પ્રતિસાદ ન આપ્યો હોય તેવા લોકોમાં અથવા તે પૂર્ણ થયા પછી ફરીથી થવાના કિસ્સામાં જ લિવર બાયોપ્સી (જો તે અગાઉ કરવામાં આવી ન હોય તો) કરવાની સલાહ આપવામાં આવે છે. રિબાવિરિન સાથે પ્રમાણભૂત ઇન્ટરફેરોન સૂચવવા, સારવારની પદ્ધતિઓ અને અસરકારકતાનું નિરીક્ષણ કરવા માટેના સંકેતો PIFN-α સાથેના સંયોજન જેવા જ છે. જો કે, સતત વાઇરોલોજીકલ પ્રતિભાવ ઓછી વાર વિકસે છે. આ સંદર્ભમાં, જો સારવારની શરૂઆતના 3 મહિના પછી રિબાવિરિન સાથે IFN-α ના સંયોજનનો પ્રતિભાવ વિકસિત થતો નથી, તો પછી પેજીલેટેડ એક સાથે પ્રમાણભૂત ઇન્ટરફેરોનને બદલ્યા પછી જ સંયોજન ઉપચાર ચાલુ રાખવાની સલાહ આપવામાં આવે છે. એન્ટિવાયરલ અસર હાંસલ કરવા માટે મોનો મોડમાં ઇન્ટરફેરોનનો ઉપયોગ કરવા માટે, 1 વર્ષ માટે દવા સૂચવવી એ ફક્ત સારવારના પ્રતિભાવના "અનુકૂળ" પરિબળોની હાજરીમાં ALT પ્રવૃત્તિમાં વધારો ધરાવતા દર્દીઓ માટે જ શક્ય છે (2/3 જીનોટાઇપ, ઓછી વાયરલ ભાર, નાની ઉંમર, ચેપની ટૂંકી અવધિ, ફાઇબ્રોસિસ સ્ટેજ F0-F1). તે જ સમયે, જો ઇન્ટરફેરોન ઉપચારની શરૂઆતના 3 મહિના પછી, લોહીમાં એચસીવી આરએનએ મળી આવે છે, તો તમારે રિબાવિરિન સાથે સંયોજનમાં સ્વિચ કરવું જોઈએ. નહિંતર, દવાની માત્ર એન્ટિફાઇબ્રોટિક અસર જોવામાં આવશે. એવા દર્દીઓ માટે કે જેમણે પ્રાથમિક માફી પ્રાપ્ત કરી છે, પરંતુ મોનોઇન્ટરફેરોન ઉપચાર બંધ કર્યા પછી ફરીથી થવાનો વિકાસ થયો છે, રિબાવિરિન સાથે સંયોજન સારવાર પણ 1 વર્ષ માટે સૂચવવામાં આવે છે. વધુમાં, સ્ટાન્ડર્ડ ઇન્ટરફેરોન બંધ કર્યા પછી રિલેપ્સવાળા દર્દીઓમાં, પેગાઇલેટેડ ઇન્ટરફેરોન ઉપચાર સતત પ્રતિભાવ પ્રાપ્ત કરવામાં વધુ સફળ થઈ શકે છે. ટ્રિપલની અસરકારકતા અને સલામતીનું મૂલ્યાંકન કરવા માટે હાલમાં સંખ્યાબંધ અભ્યાસો ચાલુ છે સંયોજન ઉપચાર(interferon-α, ribavirin, amantadine 200 mg/day) બિનઅસરકારક રીતે સારવાર કરાયેલા દર્દીઓમાં. પ્રારંભિક પરિણામો અનુસાર, આ પદ્ધતિ મોટી સંખ્યામાં દર્દીઓમાં વાઇરોલોજિકલ માફી મેળવવાનું શક્ય બનાવે છે, પરંતુ તેની સાથે પણ સંકળાયેલ છે. મોટી રકમઆડઅસરો. ક્રોનિક હેપેટાઇટિસ સી માટે એન્ટિવાયરલ થેરાપીમાં આશાસ્પદ દિશા એ અત્યંત સક્રિય રચના છે રાસાયણિક સંયોજનો, વાયરલ એન્ઝાઇમ પ્રણાલીઓને અવરોધે છે, જેમ કે પ્રોટીઝ, હેલિકેસ, આરએનએ પોલિમરેઝ. આમાંની કેટલીક દવાઓનું પહેલેથી જ પરીક્ષણ કરવામાં આવી રહ્યું છે ક્લિનિકલ ટ્રાયલ. વધુમાં, ક્રોનિક હેપેટાઇટિસ બીની જેમ, એક નવો અભિગમ રિબોઝાઇમ્સ અને એન્ટિસેન્સ ઓલિગોન્યુક્લિયોટાઇડ્સનો ઉપયોગ કરીને મોલેક્યુલર સારવારનો વિકાસ છે. એ નોંધવું જોઇએ કે પેગાઇલેટેડ ઇન્ટરફેરોન સૂચવતી વખતે આડઅસરોની આવર્તન અને તીવ્રતા પ્રમાણભૂત ઇન્ટરફેરોન (ઉપર જુઓ) સાથે ઉપચાર દરમિયાન નોંધપાત્ર રીતે અલગ નથી. કિસ્સાઓમાં જ્યાં આડઅસરોદર્દી માટે જીવલેણ બની જાય છે, એન્ટિવાયરલ થેરાપી બંધ કરવી જોઈએ. જો કે, આવું ભાગ્યે જ બને છે. ઇન્ટરફેરોન અથવા રિબાવિરિનની માત્રામાં ફેરફાર (ઘટાડો) કરવો જરૂરી છે. આ ઘણીવાર આડઅસરોનો સામનો કરવામાં અને ઉપચાર બંધ કરવાનું ટાળવામાં મદદ કરે છે. ખાસ કરીને, અમુક હિમેટોલોજિકલ સૂચકાંકો (હિમોગ્લોબિન, લ્યુકોસાઇટ્સ, પ્લેટલેટ્સ) ના આધારે ઉપચાર બંધ કરવા અથવા દવાઓની માત્રા ઘટાડવાના નિયમો છે. ચોક્કસ દર્દીમાં ડોઝ ઘટાડ્યા પછી, જો આડઅસરો અદૃશ્ય થઈ ગઈ હોય અથવા તીવ્રતામાં ઘટાડો થયો હોય તો તેને મૂળ ડોઝ સુધી ફરીથી વધારી શકાય છે. કેટલીક આડઅસરો હેતુપૂર્વક ગોઠવી શકાય છે. આમ, પાયલોટ અભ્યાસના પરિણામો દર્શાવે છે કે વિટામિન E અને C, જેમાં એન્ટીઑકિસડન્ટ પ્રવૃત્તિ છે, તેનો ઉપયોગ રિબાવિરિન સારવાર સાથે સંકળાયેલ એનિમિયા ઘટાડવા માટે થઈ શકે છે. જ્યારે કોમ્બિનેશન એન્ટિવાયરલ થેરાપી સાથે જોડવામાં આવે ત્યારે વિટામિન્સે ઉત્તમ ડોઝ-આશ્રિત અસર (28 mg/kg) આપી હતી. રહે છે મુશ્કેલ પ્રશ્નક્રોનિક હેપેટાઇટિસ સી અને એચઆઇવી ચેપના સંયુક્ત કોર્સ માટે એન્ટિવાયરલ ઉપચારની પસંદગી પર. સંખ્યાબંધ કારણોસર, HCV ચેપની સારવાર પહેલાં હાથ ધરવામાં આવવી જોઈએ એન્ટિરેટ્રોવાયરલ ઉપચાર(તકવાદી ચેપ, હેપેટોટોક્સિસિટી, વગેરે વિકસાવવાનું જોખમ ઓછું થાય છે). ઇન્ટરનેશનલ કાઉન્સિલ ઓન HIV-HCV ભલામણ કરે છે કે આવા દર્દીઓની સારવાર કરતી વખતે CD4 સેલ કાઉન્ટ અને પ્લાઝમા HIV RNA લેવલને ધ્યાનમાં લેવામાં આવે. જો CD4 લિમ્ફોસાઇટની સંખ્યા 500/μl કરતાં વધી જાય, તો પછી HIV RNA ના સ્તરને ધ્યાનમાં લીધા વિના ઉપચાર શરૂ કરી શકાય છે. 200 થી 500 કોષો/μL ની CD4 કોષની સંખ્યા ધરાવતા દર્દીઓને પણ CHCની સારવારથી ફાયદો થઈ શકે છે જો પ્લાઝ્મા HIV RNA સાંદ્રતા 5000 નકલો/mL કરતાં ઓછી હોય. 200/µl કરતાં ઓછી CD4 લિમ્ફોસાઇટ ગણતરી, તેમજ તકવાદી ચેપના દેખાવને ગણવામાં આવે છે. સંબંધિત વિરોધાભાસસીએચસીની સારવાર માટે. આવા દર્દીઓમાં, એન્ટિરેટ્રોવાયરલ ઉપચાર એ પ્રાથમિકતા છે. CHC ધરાવતા એચઆઈવી-પોઝિટિવ દર્દીઓ માટે સારવારની પદ્ધતિ એચઆઈવી-નેગેટિવ દર્દીઓ કરતાં અલગ ન હોવી જોઈએ. હાલમાં ક્લિનિકલ અસરકારકતાઅને CHC માટે અત્યંત સક્રિય એન્ટિરેટ્રોવાયરલ થેરાપી અને કોમ્બિનેશન થેરાપી વચ્ચેની ક્રિયાપ્રતિક્રિયાઓની સંભાવનાનો સંભવિત અભ્યાસોમાં અભ્યાસ કરવામાં આવી રહ્યો છે. ક્રોનિક હેપેટાઇટિસ સીનું પૂર્વસૂચન. HCV ચેપનો કોર્સ ઘણા વર્ષો સુધી ચાલે છે. ક્રોનિક હેપેટાઇટિસ સીની પ્રગતિનો દર અલગ અલગ હોઈ શકે છે. ફાઇબ્રોસિસની પ્રગતિનો દર સમય જતાં બદલાતો નથી એવી ગણતરીઓના આધારે, તે દર્શાવવામાં આવ્યું હતું કે સિરોસિસના વિકાસ પહેલાં હિપેટાઇટિસની સરેરાશ અવધિ 30 વર્ષ છે. તદુપરાંત, લગભગ ત્રીજા ભાગના દર્દીઓને 20 વર્ષથી ઓછા સમયગાળામાં લીવર સિરોસિસ થવાનું જોખમ હોય છે, જ્યારે ત્રીજા દર્દીઓને તેમના જીવનકાળ દરમિયાન તેનો વિકાસ થવાનું જોખમ હોતું નથી.
વિશ્વભરમાં 200 મિલિયનથી વધુ લોકો હેપેટાઇટિસ સીથી સંક્રમિત છે. હિપેટાઇટિસ સી તીવ્ર અથવા ક્રોનિક હોઈ શકે છે. તીવ્ર હિપેટાઇટિસ છે બળતરા પ્રક્રિયાયકૃતમાં, જે વાયરસના ચેપ પછી પ્રથમ 6 મહિનામાં થાય છે.
ક્રોનિક હેપેટાઇટિસ સી એ યકૃતમાં એક બળતરા પ્રક્રિયા છે જે છ મહિનાથી વધુ ચાલે છે, જેનું કારણ હેપેટાઇટિસ સી વાયરસ (HCV) દ્વારા યકૃતના કોષોને નુકસાન સાથે સંકળાયેલું છે. ક્રોનિક હેપેટાઇટિસ સી (CHC)
હેપેટાઇટિસ સી છે ચેપ, જે માનવ યકૃતને અસર કરે છે. તે મોટાભાગે વીસથી ચાલીસ વર્ષની વયના લોકોમાં જોવા મળે છે.
પુરુષોમાં હેપેટાઇટિસ સીના લક્ષણો અને તેની સારવાર વિશે લેખમાં વધુ ચર્ચા કરવામાં આવી છે.
પુરુષોમાં હેપેટાઇટિસ સી: કારણો
હેપેટાઇટિસ સીની મોટી મુશ્કેલી એ છે કે આજ સુધી તેની સામે કોઈ રસીની શોધ થઈ નથી, તેથી તેની સામે રક્ષણની મુખ્ય પદ્ધતિ આ રોગનિવારણ છે.
આ ચેપ ચેપગ્રસ્ત વ્યક્તિના લોહી અને જૈવિક પ્રવાહી દ્વારા ફેલાય છે.
પુરુષોમાં હેપેટાઇટિસ સીના ચેપના નીચેના માર્ગોને અલગ પાડવામાં આવે છે:1. ટ્રાન્સફ્યુઝન રક્તદાન કર્યું- આ હિપેટાઇટિસ સીના ચેપના સૌથી સામાન્ય માર્ગો પૈકી એક છે. આ ખાસ કરીને ઘણા વર્ષો પહેલા સામાન્ય હતું, જ્યારે લેબોરેટરી ડાયગ્નોસ્ટિક્સહજુ સુધી લોહી નહોતું ઉચ્ચ સ્તર. આજકાલ, રક્ત તબદિલી દ્વારા ચેપ શક્ય છે, પરંતુ ઓછા પ્રમાણમાં.
2. હેપેટાઇટિસ સી સાથે ટેટૂ અથવા વેધન દ્વારા ચેપ. આજે તે છે આ માર્ગવાયરસનું પ્રસારણ સૌથી સામાન્ય છે. આ હકીકત દ્વારા ન્યાયી છે કે માસ્ટર તીક્ષ્ણ સાધનોની નબળી-ગુણવત્તાની વંધ્યીકરણ કરે છે જેનો ઉપયોગ ત્વચામાં પ્રવેશ કરવા માટે થાય છે.
3. દંત ચિકિત્સકની ઑફિસમાં ચેપ પણ અપૂરતા જંતુરહિત સાધનોના ઉપયોગ દ્વારા વાજબી છે. સમાન સિદ્ધાંત દ્વારા, એક માણસ આ રોગને પકડી શકે છે નેઇલ સલૂન, તેમજ કેટલીક કોસ્મેટિક પ્રક્રિયાઓ હાથ ધરતી વખતે જેમાં ઇન્જેક્શનનો સમાવેશ થાય છે.
4. વારંવાર ફેરફારજાતીય ભાગીદારો અને અસ્પષ્ટ જાતીય સંબંધો ખૂબ જ છે સામાન્ય કારણહીપેટાઇટિસ સીનો ચેપ. આ કિસ્સામાં, રોગ સામાન્ય રીતે એકવિધ રીતે આગળ વધે છે, ઉચ્ચારણ લક્ષણો વિના અને સરળતાથી ક્રોનિક સ્વરૂપમાં ફેરવાય છે. આ કારણોસર, એક પુરૂષને ખબર પણ નથી હોતી કે તે બીમાર છે અને અન્ય સ્ત્રીઓને ચેપ લગાડે છે.
5. નસમાં ઇન્જેક્શન આપીને માદક દ્રવ્યોનો ઉપયોગ. આ કિસ્સામાં, બિનજંતુરહિત (શેર કરેલ) સિરીંજનો ઉપયોગ કરતી વખતે ચેપ થાય છે. આ કિસ્સામાં, વાયરસના સંક્રમણનું જોખમ સૌથી વધુ છે.
6. કાતર, સોય અને અન્ય તીક્ષ્ણ (છુરા મારવાના) વાસણોનો ઉપયોગ જે બીમાર વ્યક્તિના છે.
આમ, પુરુષોના નીચેના જૂથોને હેપેટાઇટિસ સી થવાનું સૌથી વધુ જોખમ છે:
1. પુરુષ પ્રેક્ટિશનરો અસુરક્ષિત સેક્સવિવિધ ચકાસાયેલ ભાગીદારો સાથે.
2. હોમોસેક્સ્યુઅલ.
3. એચ.આય.વીથી સંક્રમિત લોકો.
4. ડ્રગ વ્યસની પુરુષો.
5. જે પુરુષોને લોહી ચઢાવવાની જરૂર હોય છે.
6. તબીબી કામદારો.
તમારે જાણવું જોઈએ કે ચેપ ચુંબન, હેન્ડશેક, આલિંગન અથવા વાતચીત દ્વારા થઈ શકતો નથી. આ કારણોસર, જો પરિવારના કોઈ સભ્ય અથવા પરિચિતને આ રોગનો ચેપ લાગે છે, તો તે અન્ય લોકો માટે જોખમ નથી. તે ટાળવા અથવા ડરવાની વસ્તુ નથી. તેને પણ જરૂર નથી ખાસ શરતોકામ અથવા અભ્યાસ માટે.
ચેપગ્રસ્ત વ્યક્તિ ત્યારે જ ખતરનાક હોય છે જ્યારે તેને ખુલ્લો ઘા હોય.
પુરુષોમાં હેપેટાઇટિસ સી: લક્ષણો અને ચિહ્નો
હેપેટાઇટિસ સીની કપટીતા એ હકીકતમાં રહેલી છે કે તે નોંધપાત્ર લક્ષણો વિના લાંબા સમય સુધી થઈ શકે છે, તેથી મોટાભાગના દર્દીઓ સમયસર પેથોલોજી શોધી શકતા નથી અને તે ક્રોનિક બની જાય છે.
એક નિયમ તરીકે, ચેપના દિવસથી પ્રથમ લક્ષણોના દેખાવ સુધી, એકથી ત્રણ મહિના પસાર થાય છે. આ કિસ્સામાં, ચેપના પ્રથમ સંકેતો નબળાઇ હશે, ઝડપી થાકઅને સાંધાનો દુખાવો. તાપમાનમાં વધારો ભાગ્યે જ જોવા મળે છે.
સાથે વધુ વિકાસરોગ, વ્યક્તિ નીચેના લક્ષણો અનુભવી શકે છે:
1. વારંવાર ઉબકા આવવાઅને ઉલ્ટી.
2. ભૂખ ન લાગવી.
3. સુસ્તી.
4. ધીમે ધીમે ઘટાડોવજન
5. વારંવાર ઝાડા અને સામાન્ય બગાડપાચન.
6. કામગીરીમાં ઘટાડો.
7. પેટમાં ભારેપણું અનુભવવું.
8. ફોલ્લીઓનો દેખાવ.
ઉપરોક્ત તમામ લક્ષણો છે લાક્ષણિક લક્ષણોહેપેટાઇટિસ સીના તીવ્ર સ્વરૂપો. તે થોડા મહિનાઓ સુધી ટકી શકે છે. ગેરહાજરી સાથે સમયસર નિદાનઅને સારવારની શરૂઆત, વાયરસ ક્રોનિક બની શકે છે.
એવા કિસ્સાઓ પણ છે જ્યારે દર્દી પોતે સ્વસ્થ થાય છે, પરંતુ તે જ સમયે તે વાયરસનો વાહક બની જાય છે (એટલે કે, તેને હેપેટાઇટિસ સી છે, પરંતુ તે વ્યક્તિની સ્થિતિને કોઈપણ રીતે અસર કરતું નથી).
જો હેપેટાઇટિસ સી icteric બની ગયો હોય, તો વ્યક્તિ નીચેના લક્ષણોનો અનુભવ કરી શકે છે:
1. પેશાબ અંધારું થવું.
2. સ્ટૂલનું લાઈટનિંગ.
3. સુસ્તી.
4. ત્વચા પીળી.
5. જમણી બાજુમાં દુખાવો.
6. યકૃત અને કિડનીના કાર્યમાં બગાડ.
વધુ યકૃતના નુકસાન સાથે, દર્દી નીચેના લક્ષણો વિકસાવી શકે છે:
1. પેટની માત્રામાં વધારો.
3. દેખાવ સ્પાઈડર નસોપેટ પર.
4. મોટું યકૃત.
5. ગંભીર નબળાઈ.
પુરુષોમાં હેપેટાઇટિસ સી: સારવાર અને નિદાન
સમયસર નિદાન અને સારવાર શરૂ થવાથી વ્યક્તિના સંપૂર્ણ સ્વસ્થ થવાની સંભાવના નોંધપાત્ર રીતે વધી જાય છે. શરીરમાં આ વાયરસને ઓળખવા માટે, દર્દીને નીચેના પરીક્ષણોમાંથી પસાર થવાની જરૂર છે:
1. પેટના અવયવોનું અલ્ટ્રાસાઉન્ડ લીવરના નુકસાનની હદ નક્કી કરવા માટે.
2. સામાન્ય ક્લિનિકલ પરીક્ષણોલોહી
3. માનવ શરીરમાં હેપેટાઇટિસ સી એન્ટિબોડીઝ શોધવા માટે રક્ત પરીક્ષણ.
4. અદ્યતન બાયોકેમિકલ વિશ્લેષણલોહી
પુરુષોમાં હેપેટાઇટિસ સીની સારવાર અનુસાર પસંદ કરવામાં આવે છે વ્યક્તિગત રીતેદરેક દર્દી માટે, રોગના સ્વરૂપ અને તીવ્રતા તેમજ લક્ષણોની હાજરીના આધારે.
હિપેટોલોજિસ્ટ અથવા ગેસ્ટ્રોએન્ટેરોલોજિસ્ટ હેપેટાઇટિસ સીની સારવાર કરે છે.
પુરુષોમાં હીપેટાઇટિસ સી માટે પરંપરાગત ઉપચારમાં નીચેનાનો સમાવેશ થાય છે:
1. સંપૂર્ણ ઇનકારઆલ્કોહોલિક પીણાં પીવાથી, તેમાં પણ ઓછી માત્રામાં. ધૂમ્રપાન સંપૂર્ણપણે છોડી દેવાની પણ સલાહ આપવામાં આવે છે.
2. ડ્રગ ઉપચારવાયરસની પ્રવૃત્તિ અને યકૃત પરનો ભાર ઘટાડવા માટે વ્યક્તિને દવાઓ સૂચવવાનો સમાવેશ થાય છે. સામાન્ય રીતે, આ માટે ઇન્ટરફેરોન-આલ્ફા જૂથની દવાઓનો ઉપયોગ થાય છે.
3. પાલન આહાર પોષણ.
તે જ સમયે, બીમાર વ્યક્તિને નીચેના ઉત્પાદનો ખાવાથી સખત પ્રતિબંધિત છે:
ચરબીયુક્ત માંસ અને માછલી;
ધૂમ્રપાન કરાયેલ માંસ;
સંરક્ષણ;
અથાણું અને મીઠું ચડાવેલું માછલી;
સોસેજ;
અર્ધ-તૈયાર ઉત્પાદનો;
ફાસ્ટ ફૂડ;
મીઠી કન્ફેક્શનરી;
ચરબી ડેરી ઉત્પાદનો.
આ આહાર સાથે, બીમાર વ્યક્તિને શાકભાજી, ફળો લેવાની સલાહ આપવામાં આવે છે. બાફેલું માંસઅને દુર્બળ માછલી. તમે પોર્રીજ, સૂપ અને ઓછી ચરબીવાળા આથોવાળા દૂધના ઉત્પાદનો પણ ખાઈ શકો છો. તે જાણવું અગત્યનું છે કે હેપેટાઇટિસ સીની સારવારમાં આહાર પોષણનું પાલન ફરજિયાત છે. તેનો હેતુ યકૃત પરનો ભાર ઘટાડવા અને પાચનને સામાન્ય બનાવવાનો છે.
સારવાર દરમિયાન, દર્દીની સ્થિતિનું સતત નિરીક્ષણ કરવું જરૂરી છે, તેમજ લોહીમાં વાયરસની માત્રાનું નિરીક્ષણ કરવું જરૂરી છે.
વધુ ઉચ્ચારણ અભ્યાસક્રમ હોવા છતાં તીવ્ર હિપેટાઇટિસસી, તે આ રોગનું ક્રોનિક સ્વરૂપ છે જે મનુષ્યો માટે સૌથી ખતરનાક માનવામાં આવે છે. આંકડા મુજબ, તમામ કિસ્સાઓમાં 20% લોકો તીવ્ર હિપેટાઇટિસ સીમાંથી પુનઃપ્રાપ્ત થાય છે. અન્ય તમામ કિસ્સાઓમાં, રોગ ક્રોનિક બની જાય છે.
આ સ્થિતિમાં, યકૃત દેખાય છે ભારે દબાણ. હિપેટોસાયટ્સ ધીમે ધીમે નાશ પામે છે, જે લીવર કોશિકાઓના મૃત્યુ અથવા તેમના વિકૃતિ તરફ દોરી જાય છે. આ કિસ્સામાં, વ્યક્તિને સતત જરૂર પડશે સ્વાસ્થ્ય કાળજીઅને દવાની સારવાર.
પુરુષોમાં હેપેટાઇટિસ સી: સારવાર, ગૂંચવણો, નિવારણ
સૌથી વધુ ખતરનાક ગૂંચવણપુરુષોમાં હેપેટાઇટિસ સીથી લીવર સિરોસિસનો વિકાસ થાય છે. તે ત્યારે થાય છે જ્યારે શરીરમાં વાયરસનું પ્રમાણ ગંભીર હોય છે, અને સારવાર સમયસર રીતે હાથ ધરવામાં આવી ન હતી.
આલ્કોહોલ પીવાથી પણ સિરોસિસ થઈ શકે છે. આ સ્થિતિમાં, સિરોસિસ વિકસી શકે છે ઓન્કોલોજીકલ પેથોલોજી. આ એક જીવલેણ રોગ છે.
હેપેટાઇટિસ સીની વધારાની સંભવિત ગૂંચવણોમાં કિડની અને યકૃતની તકલીફ, તેમજ અમુક પદાર્થોને તટસ્થ કરવામાં યકૃતની અસમર્થતાને કારણે શરીરને ઝેરી નુકસાનનો સમાવેશ થઈ શકે છે.
આકસ્મિક રીતે હેપેટાઇટિસ સીના સંક્રમણના જોખમને ઘટાડવા માટે, પુરુષોએ તેનું પાલન કરવાની ખાતરી કરવી જોઈએ નીચેના નિયમોનિવારણ
1. તમારી અને તમારા શરીરની સંભાળ રાખવા માટે ક્યારેય અન્ય લોકોની વસ્તુઓનો ઉપયોગ કરશો નહીં (રેઝર, ટૂથબ્રશ, ડેન્ટલ ફ્લોસ, ટૂથપીક્સ, કાતર, ટ્વીઝર, નેઇલ ફાઇલો, વગેરે).
2. દવાઓનો ઉપયોગ કરશો નહીં અથવા તેને નસમાં ઇન્જેક્ટ કરશો નહીં.
3. જો તમે હેલ્થકેર વર્કર છો, તો ઈન્જેક્શન આપતી વખતે અથવા દરમિયાન સર્જિકલ પ્રક્રિયાઓતમારે અત્યંત સાવચેત રહેવું જોઈએ અને હંમેશા મોજા પહેરવા જોઈએ.
4. એક કાયમી જાતીય ભાગીદાર હોવું યોગ્ય છે. જ્યારે રેન્ડમ ઘનિષ્ઠ જોડાણગર્ભનિરોધકની અવરોધક પદ્ધતિનો હંમેશા ઉપયોગ કરવો મહત્વપૂર્ણ છે - કોન્ડોમ.
5. ટેટૂ કરાવતી વખતે અથવા દંત ચિકિત્સકની મુલાકાત વખતે, તમારે જંતુરહિત નિકાલજોગ સાધનોનો ઉપયોગ કરવાનો આગ્રહ રાખવો જોઈએ.
હીપેટાઇટિસ સીમાં અન્ય રોગ જેવા લક્ષણો હોઈ શકે છે, તેથી તેને તમારી જાતે ઓળખવું લગભગ અશક્ય છે. પરંતુ તમારે હેપેટાઇટિસ સીના લક્ષણો જાણવાની જરૂર છે અને પ્રથમ શંકા પર તરત જ ડૉક્ટરની સલાહ લો! તમને આ લેખમાં સ્ત્રીઓમાં હેપેટાઇટિસ સીના લક્ષણો, પ્રથમ સંકેતો, ફોટા મળશે.
હેપેટાઇટિસ સી વાયરસ શું છે?
હેપેટાઇટિસ સી વાયરસ અથવા એચસીવી એ એક નાનો વાયરસ છે જેમાં શેલ સાથે કોટેડ RNA સ્વરૂપમાં સામગ્રીનો આનુવંશિક પ્રકાર હોય છે. સતત રહેવાની વૃત્તિને કારણે આ રોગ ખૂબ જ ખતરનાક છે આનુવંશિક પરિવર્તન, વાયરસ ખૂબ જ ચલ છે. આજની તારીખમાં, તબીબી નિષ્ણાતોએ આ રોગના છ મુખ્ય વાયરલ જીનોટાઇપ્સને ઓળખી કાઢ્યા છે. પરંતુ વાયરસ સતત બદલાતો રહે છે અને પરિવર્તિત થતો હોવાથી આ સંખ્યા અંતિમ નથી. એક જીનોટાઇપમાં એચસીવીના ચાલીસથી વધુ પેટા પ્રકારો હોઈ શકે છે, જે વાયરલ દ્રઢતાના નિર્ધારણ અને હેપેટાઇટિસ સી ક્રોનિસિટીના મોટા પાયે વિકાસને સીધી અસર કરે છે.
વાઈરસની ખાસિયતને કારણે તે નીચે છુપાઈ જાય છે વિવિધ બિમારીઓ, ખાસ કરીને સ્ત્રીઓમાં તેના લક્ષણો નક્કી કરવા સરળ નથી. અને જેમ કે ડોકટરોએ લાંબા સમયથી પુષ્ટિ કરી છે, આ પ્રકારનો રોગ વાજબી સેક્સમાં ઘણી વાર જોવા મળે છે.
હેપેટાઇટિસ સી કેવી રીતે પ્રસારિત થાય છે?
હેપેટાઇટિસ સી 5% કેસોમાં જન્મ સમયે માતાથી બાળકમાં લોહી દ્વારા, લૈંગિક રીતે ફેલાય છે. રોજિંદા અર્થ દ્વારાહેપેટાઇટિસ સી પ્રસારિત થતો નથી! આનો અર્થ એ છે કે તમે વાસણો વહેંચવાથી, ગળે મળવાથી અથવા હાથ મિલાવીને, છીંક, ખાંસી વગેરે દ્વારા ચેપ લગાવી શકતા નથી. (એરબોર્ન ટીપું દ્વારા). જો ઘરમાં ચેપ લાગ્યો હોય, અમે વાત કરી રહ્યા છીએચેપગ્રસ્ત વ્યક્તિના લોહી સાથે દર્દીના લોહીના સંપર્ક વિશે. આ ઇજાઓ, કટ, ઘર્ષણ સાથે શક્ય છે. 
હેપેટાઇટિસ સીના દર્દીઓને રોજિંદા જીવનમાં ખાસ કામ કરવાની પરિસ્થિતિઓ અથવા પ્રતિબંધોની જરૂર નથી.
ઇન્ક્યુબેશનની અવધિ
વાયરસના સેવનના સમયગાળાની અવધિ સખત રીતે વ્યક્તિગત છે અને 20-30 અઠવાડિયા સુધી પહોંચી શકે છે. સરેરાશ ઇન્ક્યુબેશનની અવધિલગભગ 2 મહિના છે. લગભગ 45% દર્દીઓ આ ક્ષણરોગના તીવ્ર સ્વરૂપથી પીડાય છે, જેમાં વાયરસને પ્રજનન માટે માત્ર 14-20 દિવસની જરૂર હોય છે. જો દર્દી ગુણવત્તા પ્રાપ્ત કરે છે અને અસરકારક સારવાર, થોડા મહિનામાં તે આ બીમારીને હંમેશ માટે ભૂલી જશે. બાકીના 55% કેસોમાં, વાયરસ તરત જ ક્રોનિક બની જાય છે અને સેવનનો સમયગાળો લાંબો હોય છે.
હેપેટાઇટિસ સીનો સમય
ક્રોનિક હેપેટાઇટિસ સી ધરાવતા લોકો કેટલો સમય જીવે છે? ક્રોનિક હેપેટાઇટિસ સીનો ભય એ છે કે તે અનિવાર્યપણે લીવર સિરોસિસ તરફ દોરી જાય છે - પેથોલોજીકલ સ્થિતિ, જેમાં તંદુરસ્ત યકૃત પેશી તંતુમય પેશીઓ દ્વારા બદલવામાં આવે છે. યકૃતનું કાર્ય સંપૂર્ણપણે ક્ષતિગ્રસ્ત છે, પરંતુ આ એક ધીમી પ્રક્રિયા છે. જો દર્દી પ્રાપ્ત કરે છે ગુણવત્તાયુક્ત સારવાર, તે સિરોસિસની શરૂઆત પહેલા 25-30 લાગી શકે છે, માં કેટલાક કિસ્સાઓમાં 45 વર્ષ સુધી. પરંતુ જો દર્દીને સારવાર ન મળે તો સારવારનો પ્રયાસ કરતા નથી તંદુરસ્ત છબીજીવન, આ સમયગાળો ઘટાડીને 10-15 વર્ષ કરવામાં આવે છે. આપણે ભૂલવું જોઈએ નહીં કે દર્દીની સારવાર, ઉંમર અને જીવનશૈલીના આધારે લોકો 1 થી 10-12 વર્ષ સુધી લીવર સિરોસિસ સાથે જીવે છે.
હેપેટાઇટિસ સી માટે સારવારનો સમય તીવ્ર સ્વરૂપસખત વ્યક્તિગત. આંકડા મુજબ, સંપૂર્ણ પુનઃપ્રાપ્તિમાં 3 થી 12 મહિનાનો સમય લાગી શકે છે.
આજે હીપેટાઇટિસની સારવારની કિંમત વધારે છે અને વિવિધ ક્લિનિક્સસારવારના સમગ્ર સમયગાળા માટે 50 થી 700 હજાર રુબેલ્સ સુધીની હોઈ શકે છે.
સ્ત્રીઓમાં હેપેટાઇટિસ સીના પ્રથમ સંકેતો
તે સ્પષ્ટપણે સમજવું અગત્યનું છે કે રોગમાં સ્પષ્ટ રીતે વ્યાખ્યાયિત લક્ષણો હોતા નથી અને જ્યારે દર્દી નિયમિત તબીબી તપાસમાંથી પસાર થાય છે અથવા અન્ય રોગોની ફરિયાદો સાથે આવે છે ત્યારે તેને તક દ્વારા શોધી કાઢવામાં આવે છે. 
અને તેમ છતાં ત્યાં સંકેતોની એક નાની સૂચિ છે જે હેપેટાઇટિસ વાયરસની હાજરીને સૂચવી શકે છે:
- વધતી નબળાઇ;
- ઝડપી થાક;
- અસ્થેનિયા ( સામાન્ય નબળાઇશરીરના તમામ અવયવો અને સિસ્ટમો).
આવા અભિવ્યક્તિઓ કોઈપણ શરદી માટે લાક્ષણિક છે, ક્રોનિક રોગોઅથવા ઝેર (નશો). પછીથી નીચેના દેખાઈ શકે છે:
- કમળો;
- પેટનું પ્રમાણ વધી શકે છે (જલોદર);
- સ્પાઈડર નસો દેખાઈ શકે છે;
- ભૂખનો અભાવ;
- ઉબકા
- સાંધામાં દુખાવો (એક દુર્લભ લક્ષણ);
- બરોળ અને યકૃતનું શક્ય વિસ્તરણ.
સામાન્ય રીતે, આપણે કહી શકીએ કે પ્રથમ સંકેતો નશો અને યકૃતની તકલીફના લક્ષણો છે. એક નિયમ તરીકે, નબળાઇ અને ઉબકાવાળા દર્દીઓ ડૉક્ટરને જોવા માટે ઉતાવળ કરતા નથી, ઝેર માટે પ્રમાણભૂત દવાઓ લે છે અને શક્ય તેટલી વહેલી તકે રોજિંદા પ્રવૃત્તિઓમાં પાછા ફરવાનો પ્રયાસ કરે છે. આ અભિગમ દર્દીની સ્થિતિ અને વાયરસના વિકાસમાં ગૂંચવણો તરફ દોરી જાય છે.
જેટલો વહેલો વાયરસ મળી આવે છે, દર્દીના સ્વસ્થ થવાની શક્યતાઓ વધારે છે.
મૂકો સચોટ નિદાનઅને પરીક્ષણ પછી જ શરીરમાં વાયરસની હાજરીની પુષ્ટિ અથવા ખંડન કરી શકાય છે.
સ્ત્રીઓમાં હેપેટાઇટિસ સીના લક્ષણો
લેખના લેખક દ્વારા ઉપર જણાવ્યા મુજબ, હેપેટાઇટિસ સી એ એસિમ્પટમેટિક રોગ છે અને વાસ્તવમાં તે પોતે જ પ્રગટ થતો નથી. સ્ત્રીઓ અને પુરુષોમાં કોઈ લક્ષણો નથી
અલગ છે. 
જો કે, હિપેટાઇટિસના મોટાભાગના દર્દીઓમાં, રોગ સમાન દૃશ્યને અનુસરે છે. આ દૃશ્ય સામાન્ય રીતે ગણવામાં આવે છે ક્લિનિકલ અભિવ્યક્તિઓહીપેટાઇટિસ સી.
પ્રથમ, સામાન્ય નબળાઇ દેખાય છે અને ભૂખ ઓછી થાય છે. કેટલીક સ્ત્રીઓ ખોરાક પ્રત્યે અણગમો અથવા ભારેપણુંની લાગણીની જાણ કરે છે. ઊંઘમાં ખલેલ છે અને કામગીરી નોંધપાત્ર રીતે ઓછી થઈ છે. સાંધાનો દુખાવો દર્દીઓની નાની સંખ્યામાં જોવા મળે છે અને મોટાભાગે મોટી ઉંમરે, જ્યારે દેખાવસાંધા બદલાતા નથી, પીડા સિવાય કોઈ અભિવ્યક્તિ જોવા મળતી નથી.
કેટલાક દર્દીઓમાં ફોલ્લીઓ થાય છે જે એલર્જિક જેવી જ હોય છે અને તેમના શરીરનું તાપમાન વધી શકે છે.
એક નિયમ તરીકે, આવા લક્ષણો લગભગ 7 દિવસ સુધી જોવા મળે છે.
સામાન્ય રીતે કમળો અને યકૃતના રોગોની લાક્ષણિકતામાં વધુ ફેરફારો થઈ શકે છે.
હેપેટાઇટિસ માટે પેશાબ
પેશાબ 4 મુખ્ય માપદંડો દ્વારા વર્ગીકૃત થયેલ છે - ગંધ, ફીણ, પારદર્શિતા અને રંગ. સામાન્ય રીતે, પેશાબ સ્પષ્ટ હોય છે, અશુદ્ધિઓ વિના. કોઈ તીક્ષ્ણ નથી અપ્રિય ગંધ, આછો પીળો રંગ, ફીણ હળવા હોય છે અને પેશાબની સપાટી પર સમાનરૂપે વિતરિત થાય છે.
હેપેટાઇટિસ સી ધરાવતી વ્યક્તિમાં નીચેના અસામાન્ય પેશાબ હોઈ શકે છે:

કારણ કે પેશાબ દર્દીના આહાર અને એક દિવસ પહેલા ખાયેલા ખોરાક દ્વારા નોંધપાત્ર રીતે પ્રભાવિત થઈ શકે છે, તેથી પેશાબની સ્થિતિનું નિરીક્ષણ ઘણી વખત કરવું જોઈએ. ઘરે, તમે 1 મફત દિવસ નક્કી કરી શકો છો, જે દરમિયાન દર્દી સવારથી સાંજ સુધી તેના પેશાબની સ્થિતિનું નિરીક્ષણ કરે છે. પરંતુ તે સમજવું અગત્યનું છે કે નિરીક્ષકના જ્ઞાન અને અનુભવના અભાવને કારણે સ્વ-નિદાન ઉદ્દેશ્ય હોઈ શકતું નથી.
હેપેટાઇટિસ સાથે જીભ
સામાન્ય રીતે, વ્યક્તિની જીભ પર આવરણ ન હોવું જોઈએ. પરંતુ સંપૂર્ણ સ્વચ્છ ભાષાનાના બાળકોમાં પણ જેઓ બીમાર નથી, તે દુર્લભ છે. એવું માનવામાં આવે છે કે નાની રકમ સફેદ તકતીભાષામાં સ્વીકાર્ય.
હેપેટાઇટિસ સીના દર્દીની જીભ ઢંકાયેલી હોય છે પીળો કોટિંગ. તે જ સમયે, દર્દી મોંમાં કડવો સ્વાદ, તેમજ જમણી પાંસળી હેઠળ પીડા અનુભવી શકે છે. પીડા સામાન્ય રીતે ઓછી તીવ્રતાની હોય છે; ઘણા ફક્ત તેને કોઈ મહત્વ આપતા નથી. 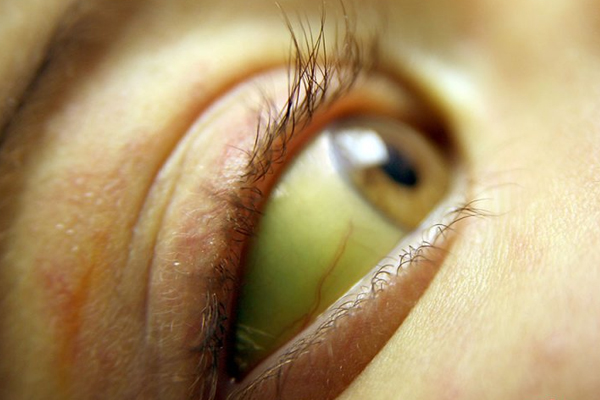
આંખો
કેટલાક દર્દીઓ હેપેટાઇટિસને કારણે આંખના દુખાવાની જાણ કરે છે. હજુ પણ ચોક્કસ કારણઆ ઘટનાની શોધ થઈ નથી, પરંતુ આ દિશામાં સંશોધન ચાલુ છે. કેટલીક સ્ત્રીઓની આંખો લાલ થઈ જાય છે (ફલૂવાળા લોકોમાં સમાન લક્ષણ જોવા મળે છે). અન્ય દર્દીઓમાં, આંખોની સફેદી પીળાશ પડતી હોય છે, જે યકૃતની તકલીફની લાક્ષણિકતા છે.
યકૃત કેવું દેખાય છે?
હીપેટાઇટિસ સાથે, દર્દીનું યકૃત કદમાં કંઈક અંશે ઘટે છે અને વૈવિધ્યસભર રંગ મેળવે છે. ગ્રે-બ્રાઉન ટ્યુબરકલ્સ સ્પષ્ટપણે દેખાય છે, અને નળીઓ, જહાજો અને લસિકા ગાંઠોછુપાયેલ
હેપેટાઇટિસ સી વિશે શું યાદ રાખવું?
સ્ત્રીઓ માટે પૂર્વસૂચન
તક સંપૂર્ણ પુનઃપ્રાપ્તિમોટા: વિવિધ સ્ત્રોતો અનુસાર, ચેપગ્રસ્ત લોકોમાંથી 60 થી 80% સંપૂર્ણપણે સ્વસ્થ થાય છે.
હિપેટાઇટિસ સી પ્રકાર 1 ની સારવાર નબળી રીતે કરવામાં આવે છે, પરંતુ હિપેટાઇટિસ પ્રકાર 2 અને 3 ની સારવાર સરળ અને ઝડપી છે. 
સારવારની અસરકારકતા સીધી અસર કરે છે:
- શરીરનું વજન (સ્થૂળ દર્દીઓ અથવા તો વધારે વજનસામાન્ય વજનવાળા લોકો કરતાં વાયરસ પર કાબુ મેળવવો વધુ મુશ્કેલ છે);
- ઉંમર ( કરતાં નાનો માણસ, સારવાર જેટલી સરળ છે. જો કે બાળકોને પણ આ રોગથી પીડાતા મુશ્કેલ સમય હોય છે);
- શરીરમાં વાયરસની સંખ્યા (કહેવાતા "વાયરલ લોડ", તે જેટલું ઓછું છે, દર્દીને ઇલાજ કરવું તેટલું સરળ છે);
- લિંગ (પુરુષોની તુલનામાં સ્ત્રીઓ સારવાર માટે વધુ સારી પ્રતિક્રિયા આપે છે);
- યકૃતની હિસ્ટોલોજીકલ પરીક્ષાના પરિણામો (ન્યૂનતમ રોગવિજ્ઞાનવિષયક ફેરફારોના તબક્કે વાયરસને ઓળખવું મહત્વપૂર્ણ છે);
- દર્દીની જીવનશૈલી (જે લોકો ધૂમ્રપાન કરે છે અને વારંવાર દારૂ પીવે છે તેઓ વધુ ગંભીર રીતે બીમાર પડે છે).
દવામાં દાહક જખમયકૃતને હેપેટાઇટિસ કહેવામાં આવે છે, પરંતુ તમે આવા નામ પણ સાંભળી શકો છો " સૌમ્ય હત્યારો" તે હકીકતને કારણે છે કે પુખ્ત વયના લોકો અને બાળકોમાં હેપેટાઇટિસ સીના લક્ષણો તરત જ દેખાતા નથી; વધુમાં, વ્યક્તિ આ રોગ સાથે 25-35 વર્ષ સુધી જીવી શકે છે અને તેને ખ્યાલ નથી આવતો કે તે ચેપગ્રસ્ત છે અને તે ચેપનો વાહક છે. તેથી, આનાથી શક્ય તેટલું તમારી જાતને અને તમારા પ્રિયજનોને બચાવવા માટે ભયંકર રોગ, તમારે હેપેટાઇટિસ સીના કારણો તેમજ તેના ક્લિનિકલ અભિવ્યક્તિઓ જાણવાની જરૂર છે.
વ્યાખ્યા
યકૃતના દાહક અને ચેપી રોગવિજ્ઞાનનું ગંભીર સ્વરૂપ એ હેપેટાઇટિસ સી અથવા પોસ્ટ-ટ્રાન્સફ્યુઝન હેપેટાઇટિસ છે, જેનું કારણ એમાં પ્રવેશ છે. માનવ શરીરહીપેટાઇટિસ સી વાયરસ (HCV). આ રોગનો મુખ્ય ભય માનવામાં આવે છે શક્ય ગૂંચવણોતરીકે જીવલેણ ગાંઠોયકૃત અને સિરોસિસ. વાઇરલ હેપેટાઇટિસ સી લોકોને અસર કરે છે વિવિધ ખૂણાઆપણા ગ્રહના અને મોટાભાગે મધ્યમ વયના લોકોમાં ચકાસવામાં આવે છે. આજે દવામાં એચસીવી સામે કોઈ રસીકરણ નથી, તેથી હેપેટાઇટિસના વિકાસને સક્ષમ નિવારણની મદદથી જ અટકાવી શકાય છે.
કારણો અને કોર્સ
વાયરસ માનવ શરીરમાં કેવી રીતે પ્રવેશ કરે છે અને યકૃતના કોષોનો નાશ કરવાનું શરૂ કરે છે? તક એચસીવી ચેપમુખ્યત્વે જોખમ ધરાવતા વ્યક્તિઓમાં વધારો થાય છે, જેમાં નીચેનાનો સમાવેશ થાય છે:
- ડ્રગ વ્યસની;
- મોજા વિના કામ કરતા કોસ્મેટોલોજી નિષ્ણાતો;
- દાતાઓ;
- ડોકટરો અને SES કર્મચારીઓ;
- ટેટૂ ધારકો;
- અગ્રણી વ્યક્તિઓ જાતીય જીવનઘણા ભાગીદારો સાથે.
 જેઓ ટેટૂ પહેરે છે તેઓને દૂષિત રક્ત દ્વારા હેપેટાઇટિસ થવાનું જોખમ રહેલું છે સંક્રમિત વ્યક્તિસાધન
જેઓ ટેટૂ પહેરે છે તેઓને દૂષિત રક્ત દ્વારા હેપેટાઇટિસ થવાનું જોખમ રહેલું છે સંક્રમિત વ્યક્તિસાધન HCV એ વ્યક્તિ દ્વારા પ્રસારિત થાય છે જે વાયરસ વાહક છે, અથવા નીચેની રીતે:
- ટેટૂ કરાવતી વખતે, ચેપગ્રસ્ત વ્યક્તિના લોહીથી દૂષિત સાધનો વડે વેધનને વેધન;
- માતાથી ગર્ભ સુધી;
- બ્યુટી સલૂનમાં હાથ તથા નખની સાજસંભાળ કરો;
- જ્યારે HCV કેરિયર સાથે આરોગ્યપ્રદ ઉપકરણો વહેંચતા હોય;
- રક્ત તબદિલી દરમિયાન;
- જાતીય રીતે, જો અસુરક્ષિત સંભોગ હતો;
- જ્યારે તબીબી કર્મચારીઓ HCV સંક્રમિત રક્તના સંપર્કમાં આવે છે.
કોઈપણ જેમ વાયરલ પેથોલોજી, હેપેટાઇટિસ સીમાં પીરિયડ્સ હોય છે:
- સેવન
- મસાલેદાર
- પુનઃસ્થાપન
- ક્રોનિક
HCV ના સેવનનો સમયગાળો 30 થી 90 દિવસ સુધીનો હોઈ શકે છે અને તે કોઈપણ ક્લિનિકલ અભિવ્યક્તિઓ સાથે નથી. પરંતુ આ સમય પછી પણ, વાયરસ હંમેશા પોતાને અનુભવતો નથી અને ઘણીવાર અન્ય સમયે તક દ્વારા શોધાય છે ડાયગ્નોસ્ટિક પરીક્ષાઓ. હીપેટાઇટિસના પ્રથમ લક્ષણો દેખાવાનું શરૂ થાય છે જ્યારે યકૃતનું નુકસાન ખૂબ સ્પષ્ટ બને છે.
પ્રારંભિક ચિહ્નો કેવી રીતે દેખાય છે?
 આંતરડાની અસ્વસ્થતા એ વાયરલ હેપેટાઇટિસના પ્રથમ સંકેતોમાંનું એક છે.
આંતરડાની અસ્વસ્થતા એ વાયરલ હેપેટાઇટિસના પ્રથમ સંકેતોમાંનું એક છે. જેમ જાણીતું છે, સેવનના સમયગાળા દરમિયાન, જે 2 અઠવાડિયાથી 6 મહિના સુધી ચાલે છે, દર્દી કોઈપણ લક્ષણોથી પરેશાન થતો નથી, પરંતુ તે સમાપ્ત થયા પછી, એચસીવીના નીચેના પ્રથમ સંકેતો દેખાય છે:
- છૂટક સ્ટૂલ;
- ઉચ્ચ શરીરનું તાપમાન;
- વહેતું નાક;
- સામાન્ય નબળાઇ;
- ભૂખ ન લાગવી;
- પ્રણામ
- ઉધરસ
- ઉદાસીનતા
વધુમાં, દર્દીને ઉબકા આવે છે, સાંધામાં દુખાવો થાય છે અને જમણી બાજુ ભારેપણું આવે છે. હેપેટાઇટિસ સી પેશાબના ઘાટા અને સ્ટૂલના હળવા થવા, જીભ, આંખોની સફેદી અને ત્વચાનો સ્વર પીળાશ પડવાથી પ્રગટ થાય છે. પ્રાથમિક ચિહ્નોહીપેટાઇટિસ વધુ તીવ્ર સમાન છે શ્વસન ચેપઅને તેથી, ઘણીવાર, દર્દીઓ અને ડોકટરો બંને તેમને HCV તરીકે વર્ગીકૃત કરતા નથી. બધા લક્ષણો તીવ્ર તબક્કો 180 દિવસની અંદર દેખાશે, જે તીવ્ર તબક્કાને ક્રોનિક તબક્કામાં સંક્રમણ કરવા માટે કેટલો સમય લે છે તે બરાબર છે.
હેપેટાઇટિસ સીના લક્ષણોનો વિકાસ
વધુ ગંભીર લક્ષણોહીપેટાઇટિસ સીના કિસ્સામાં, તેઓ પહેલેથી જ યકૃતના કાર્યમાં નોંધપાત્ર વિકૃતિઓ સાથે દેખાય છે, જ્યારે યકૃતની પેશીઓને નુકસાન ઉલટાવી શકાય તેવું નથી. લગભગ હંમેશા, રોગ ક્રોનિક તબક્કામાં લે છે અને થોડી ઓછી વાર સિરોસિસમાં ફેરવાય છે.આ કિસ્સામાં હીપેટાઇટિસનું અભિવ્યક્તિ જ્યારે યકૃતની તકલીફના ચિહ્નો દેખાય છે ત્યારે ધ્યાનપાત્ર બને છે, જેમાંથી મુખ્ય છે:
- ભૂખ ન લાગવી;
- ઉબકા
- કામગીરીમાં ઘટાડો;
- પેટની સામે સેફેનસ નસોનું વિસ્તરણ;
- સતત થાક;
- મૂંઝવણ;
- જમણી બાજુએ પીડાદાયક સંવેદનાઓ;
- વાળ ખરવા;
- બાહ્ય ત્વચા અને બરડ વાળની શુષ્કતા;
- પેશાબના રંગમાં ફેરફાર;
- સ્ટૂલનું આછું થવું;
- પેટના કદમાં નોંધપાત્ર વધારો;
- નાકમાંથી રક્તસ્ત્રાવ
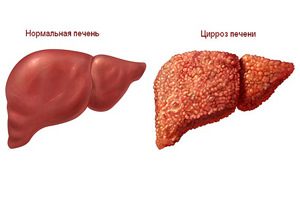 યોગ્ય સારવાર વિના ક્રોનિક વાયરલ રોગ ધીમે ધીમે યકૃતના સિરોસિસમાં વિકસે છે.
યોગ્ય સારવાર વિના ક્રોનિક વાયરલ રોગ ધીમે ધીમે યકૃતના સિરોસિસમાં વિકસે છે. જો ઘણા સમયદેખાતા લક્ષણોને મહત્વ ન આપો, તેઓ વ્યક્તિ પર ક્રૂર મજાક કરી શકે છે અને ઉલટાવી શકાય તેવા પરિણામોમાં વિકાસ કરી શકે છે. ક્રોનિક લક્ષણોની ગૂંચવણ વાયરલ રોગયકૃત સિરોસિસ દ્વારા વર્ગીકૃત થયેલ છે, જે હિપેટાઇટિસ સી ધરાવતા 20% લોકોમાં વિકસે છે અને તે શરીરના વજનમાં ઘટાડો, પેટ અને યકૃતના અંગમાં વોલ્યુમમાં વધારો, કમળાના મધ્યમ લક્ષણો વગેરે દ્વારા વ્યક્ત થાય છે. સિરોસિસ વધુ ખરાબ થઈ શકે છે અને પછી યકૃત એક જીવલેણ ગાંઠમાં અધોગતિ કરશે.
ડાયગ્નોસ્ટિક્સ
તમને લાંબા સમય સુધી ઉબકા આવે છે, ગેરવાજબી નબળાઇ છે, તમે તમારી ભૂખ ગુમાવી દીધી છે - શું આ ડૉક્ટરને જોવાનું કારણ નથી? આધુનિક ડાયગ્નોસ્ટિક્સમાં પરવાનગી આપે છે ટૂંકા સમયરોગને ઓળખો, પરંતુ આ કરવા માટે તમારે પસાર કરવાની જરૂર પડશે:
- તમામ પ્રકારના રક્ત કોશિકાઓની તપાસ અને ગણતરી;
- યકૃત બાયોપ્સી;
- પોલિમરેઝ ચેઇન રિએક્શન પદ્ધતિનો ઉપયોગ કરીને રક્ત પ્લાઝ્મામાં વાયરલ આરએનએ શોધવાનું વિશ્લેષણ;
- HCV માટે એન્ટિબોડીઝ માટે પ્રયોગશાળા પરીક્ષણ.
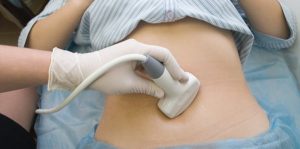 નિદાન કરવા અને સારવાર સૂચવવા માટે પેટની પોલાણની અલ્ટ્રાસાઉન્ડ પરીક્ષા જરૂરી છે.
નિદાન કરવા અને સારવાર સૂચવવા માટે પેટની પોલાણની અલ્ટ્રાસાઉન્ડ પરીક્ષા જરૂરી છે. હેપેટાઇટિસ સી ચેપના પરિણામે થતી બીમારી માટે ઉપચારાત્મક અભ્યાસક્રમ સૂચવવા માટે, ડૉક્ટરને પરિણામોની જરૂર પડશે અલ્ટ્રાસાઉન્ડ પરીક્ષાપેરીટોનિયલ અંગો. તે અલ્ટ્રાસાઉન્ડ છે જે લીવરના નુકસાનની હદ નક્કી કરી શકે છે. નિદાનના અંતે, ડૉક્ટર પણ મૂલ્યાંકન કરે છે સામાન્ય સ્થિતિયકૃત, શરીરમાં વાયરલ પ્રક્રિયાના વિકાસનું સ્તર નક્કી કરે છે અને તે પછી જ વ્યક્તિગત સારવાર સૂચવે છે, જેની સફળતા ઘણા પરિબળો પર આધારિત છે, પરંતુ સૌ પ્રથમ, દર્દી દ્વારા વિશિષ્ટ ચિકિત્સકની બધી ભલામણોના પાલન પર.
HCV સારવાર
વાયરલ લીવર રોગ માટે જેટલી વહેલી સારવાર શરૂ કરવામાં આવશે, તેટલા વધુ સફળ સારવાર પરિણામો આવશે અને ગૂંચવણો અને ગૂંચવણોનું જોખમ ઓછું થશે. નકારાત્મક પરિણામો. રિસેપ્શનની સાથે દવાઓદર્દીએ તેનું પાલન કરવું જોઈએ ખાસ આહાર, અને આલ્કોહોલિક પીણાં પીવાનું પણ સંપૂર્ણપણે બંધ કરો. તબીબી પોષણઓછા મીઠાવાળા ખોરાકના વપરાશ પર આધારિત છે, જે શરીરમાં પ્રવાહી સ્થિરતાને ઘટાડે છે. હેપેટાઇટિસ સી ધરાવતા દર્દીઓએ ફેટી અને બાકાત રાખવો જોઈએ તળેલું ખોરાકઅને પછી વાનગીઓ બાફવામાં, શેકવામાં અથવા બાફેલી છે.
દવા સ્થિર રહેતી નથી અને વાયરલ લીવર રોગની સારવારની સમયાંતરે સમીક્ષા કરવામાં આવે છે. અગાઉ 48 અઠવાડિયા માટે દૈનિક ઇન્જેક્શન સાથે ઇન્ટરફેરોન સાથે સારવાર કરવામાં આવી હતી. આધુનિક એન્ટિવાયરલ દવાઓ તાજેતરમાં ઉપચારાત્મક અભ્યાસક્રમમાં દાખલ કરવામાં આવી છે સીધી ક્રિયા, તેઓ સારવારની જૂની પદ્ધતિઓ કરતાં વધુ અસરકારક, ઓછા ખતરનાક અને દર્દીઓ દ્વારા વધુ સારી રીતે સહન કરવામાં આવે છે. DAAsનો આભાર, HCV થી પીડિત મોટાભાગના લોકો સાજા થઈ જાય છે, અને તેમાં જેટલો સમય લાગે છે સંપૂર્ણ ઉપચાર 12 અઠવાડિયા સુધીનો સમય લાગે છે. સારવારના સમગ્ર કોર્સ દરમિયાન, દર્દીને પુનઃપ્રાપ્તિની ગતિશીલતાને મોનિટર કરવા માટે રક્ત પરીક્ષણના પરિણામોનું નિરીક્ષણ કરવાની જરૂર પડશે.
હેપેટાઇટિસ બી એ વાયરલ ચેપ છે જે મુખ્યત્વે યકૃતને અસર કરે છે અને રોગના ક્રોનિક પ્રગતિશીલ સ્વરૂપ, વાયરસનું વહન અને સિરોસિસ અને લીવર કેન્સરના વિકાસ તરફ દોરી જાય છે.
હેપેટાઇટિસ બીની સુસંગતતા તેના લાંબા ગાળાની સંભાવનાને કારણે ઊંચી છે છુપાયેલ વર્તમાનઅને અન્ય લોકોને ટ્રાન્સફર કરો.
સ્વરૂપો
તીક્ષ્ણ બહાર રહે છે અને ક્રોનિક કોર્સરોગો, વધુમાં, એક અલગ પ્રકાર હેપેટાઇટિસ બી કેરેજ છે.
તીવ્ર સ્વરૂપ ચેપ પછી તરત જ થઈ શકે છે અને ગંભીર સાથે થાય છે ક્લિનિકલ લક્ષણો, અને ક્યારેક વીજળીના ઝડપી (સંપૂર્ણ) વિકાસ સાથે. 95% સુધી લોકો સંપૂર્ણપણે સાજા થાય છે; બાકીના ભાગમાં, તીવ્ર હિપેટાઇટિસ ક્રોનિક બની જાય છે, અને નવજાત શિશુઓમાં, 90% કેસોમાં રોગની ક્રોનિકતા જોવા મળે છે.
ક્રોનિક સ્વરૂપ તીવ્ર હિપેટાઇટિસ પછી થઈ શકે છે, અથવા શરૂઆતમાં રોગના તીવ્ર તબક્કા વિના થઈ શકે છે. તેના અભિવ્યક્તિઓ એસિમ્પટમેટિક (વાયરસનું વહન) થી સિરોસિસમાં સંક્રમણ સાથે સક્રિય હિપેટાઇટિસ સુધી બદલાઈ શકે છે.
કારણો
હીપેટાઇટિસ બી એક ખાસ વાયરસને કારણે થાય છે જે તદ્દન પ્રતિરોધક છે બાહ્ય વાતાવરણ. તે પેરેંટેરલી પ્રસારિત થાય છે, એટલે કે, તમામ પ્રકારના જાતીય સંપર્ક, ઇન્જેક્શન, રક્ત તબદિલી અથવા ઓપરેશન દ્વારા. દાંતની સારવાર, હાથ તથા નખની સાજસંભાળ, શેવિંગ, છૂંદણા દરમિયાન, જો સાધનો યોગ્ય રીતે પ્રક્રિયા કરવામાં ન આવે અને ત્વચાની ઇજાઓ હોય તો ચેપ શક્ય છે.
બાળજન્મ દરમિયાન ચેપગ્રસ્ત માતામાંથી તેના બાળકમાં વાયરસ સંક્રમિત થઈ શકે છે, પરંતુ સ્તનપાન દરમિયાન વાયરસ દૂધમાં પસાર થતો નથી.
હેપેટાઇટિસ બી ચેપના ઘરગથ્થુ કિસ્સાઓ અસંભવિત છે: વહેંચાયેલા વાસણો અને ચુંબન, ટુવાલ, હેન્ડશેક અને આલિંગન દ્વારા ચેપ લાગવો અશક્ય છે; વાયરસનું પ્રમાણ નહિવત છે. પરંતુ રેઝર અથવા ટૂથબ્રશ શેર કરવાથી ચેપ લાગવાની શક્યતા વધી જાય છે.
આ વાયરસ મોટાભાગનામાં જોવા મળે છે જૈવિક પ્રવાહીમાનવ - લાળ, પરસેવો પ્રવાહી, આંસુ, પેશાબ, પરંતુ લોહીમાં તેની સૌથી વધુ સાંદ્રતા જોવા મળે છે.
હેપેટાઇટિસ બીના વિકાસની પદ્ધતિઓ
જ્યારે હેપેટાઇટિસ બી વાયરસ શરીરમાં પ્રવેશ કરે છે, ત્યારે તે આખા શરીરમાં ફેલાય છે અને યકૃતના કોષોમાં સ્થિર થઈ જાય છે. વાયરસ પોતે કોષોને નુકસાન પહોંચાડતો નથી, પરંતુ રક્ષણાત્મક રોગપ્રતિકારક તંત્રનું સક્રિયકરણ વાયરસ દ્વારા ક્ષતિગ્રસ્ત કોષોને ઓળખે છે અને તેમના પર હુમલો કરે છે.
તે વધુ સક્રિય જાય છે રોગપ્રતિકારક પ્રક્રિયા, અભિવ્યક્તિઓ વધુ મજબૂત હશે. જ્યારે ક્ષતિગ્રસ્ત યકૃત કોષોનો નાશ થાય છે, ત્યારે યકૃતની બળતરા વિકસે છે - હીપેટાઇટિસ. બરાબર કામથી રોગપ્રતિકારક તંત્રકેરેજ અને ક્રોનિક સ્વરૂપમાં સંક્રમણ પર આધાર રાખે છે.
અભિવ્યક્તિઓ
હેપેટાઇટિસ બી સખત રીતે વ્યાખ્યાયિત તબક્કાઓમાંથી પસાર થાય છે, જે 30-40 દિવસથી છ મહિના સુધીના સેવનના સમયગાળાથી શરૂ થાય છે, પરંતુ સરેરાશ તે 60-90 દિવસનો હોય છે. આ સમય દરમિયાન, વાયરસ શરીરમાં ગુણાકાર કરે છે અને યકૃતની પેશીઓમાં પ્રવેશ કરે છે. આ રોગના પ્રોડ્રોમલ (એનિકટેરિક) સમયગાળા દ્વારા અનુસરવામાં આવે છે, જે દરમિયાન સામાન્ય ચેપી અભિવ્યક્તિઓ, મોટા ભાગની શરદી જેવી જ.
આમાં શામેલ છે:
- ભૂખ ન લાગવી, નબળાઇ, સુસ્તી સાથે ખરાબ આરોગ્ય;
- ઉબકા અને ઉલટી;
- તાપમાનમાં નોંધપાત્ર વધારો;
- સ્નાયુ અને સાંધામાં દુખાવો;
- માથાનો દુખાવો, થાકની લાગણી;
- હોઈ શકે છે શ્વસન અભિવ્યક્તિઓ(વહેતું નાક, ઉધરસ, ગળું).
ધીમે ધીમે લક્ષણો icteric સમયગાળામાં પ્રગતિ કરે છે. તેઓ ચોક્કસ ક્રમમાં પણ દેખાય છે:
- પેશાબનું અંધારું થાય છે, રંગ ઘાટા બીયર જેવું લાગે છે;
- મોંના સ્ક્લેરા અને મ્યુકોસ મેમ્બ્રેન પીળા થઈ જાય છે, ખાસ કરીને જો તમે તમારી જીભને તાળવા સુધી ઉભી કરો છો;
- હથેળીઓ અને ચામડી પર ડાઘ પડે છે.
જેમ કમળો દેખાય છે સામાન્ય લક્ષણોનશો ઓછો થાય છે, સ્થિતિ સુધરે છે. યકૃતના પ્રક્ષેપણના સ્થળે જમણા હાયપોકોન્ડ્રિયમમાં દુખાવો અથવા ભારેપણું હોઈ શકે છે. કેટલીકવાર પિત્ત નળીઓના અવરોધને કારણે સ્ટૂલ સાફ થઈ શકે છે.
સરેરાશ, હેપેટાઇટિસ લગભગ ત્રણ મહિના સુધી ચાલે છે, પરંતુ રક્ત પરીક્ષણોમાં ફેરફાર ઘણો લાંબો સમય લઈ શકે છે.
હેપેટાઇટિસ બીના ગંભીર અને સંપૂર્ણ સ્વરૂપો ખાસ કરીને ખતરનાક છે, કારણ કે તે ગંભીર રીતે અને ખૂબ જ ઝડપથી થાય છે. હુમલા થાય છે:
- ગંભીર નબળાઇ, પથારીમાંથી બહાર નીકળવામાં અસમર્થતા;
- ચક્કર;
- ઉલટી
- મગજની પેશીઓને નુકસાનની નિશાની તરીકે રાત્રે સ્વપ્નો;
- મૂર્છા, ચેતના ગુમાવવી;
- પેઢામાંથી રક્તસ્ત્રાવ, નાકમાંથી રક્તસ્ત્રાવ;
- ત્વચા પર ઉઝરડા દેખાય છે, પગ પર સોજો આવે છે.
સંપૂર્ણ સ્વરૂપોમાં, કોમાના લક્ષણો વિકસે છે અને મૃત્યુ અસામાન્ય નથી.
ક્રોનિક હેપેટાઇટિસ બી સાથે, રોગની શરૂઆત સામાન્ય રીતે ધીમે ધીમે થાય છે, અને દર્દી પોતે તરત જ રોગની શરૂઆતની નોંધ લેતો નથી.
ક્રોનિક હેપેટાઇટિસના પ્રથમ ચિહ્નો:
- થાક, ધીમે ધીમે વધારો, નબળાઇ અને સુસ્તી;
- જાગવાની મુશ્કેલી;
- ઊંઘ-જાગવાના ચક્રમાં વિક્ષેપ, દિવસ દરમિયાન સુસ્તી અને રાત્રે અનિદ્રા;
- ભૂખ ન લાગવી, ઉબકા, પેટનું ફૂલવું, ઉલટી થવી;
- કમળોના અભિવ્યક્તિઓ થાય છે: પેશાબ ઘાટો થાય છે, સ્ક્લેરા અને મ્યુકોસ મેમ્બ્રેન પીળા થઈ જાય છે (કમળો સામાન્ય રીતે સતત હોય છે અથવા તરંગોમાં દેખાય છે).
હેપેટાઇટિસ બીની સારવાર
રોગનિવારક પદ્ધતિઓનો ઉપયોગ વાયરસ સામે લડવાનો, દર્દીની સ્થિતિને દૂર કરવા, ટોક્સિકોસિસ અને યકૃતના નુકસાનના અભિવ્યક્તિઓને દૂર કરવાનો છે.
ઉપચાર હેતુઓ માટે, નીચેના હાથ ધરવામાં આવે છે:
- શાંતિની રચના સાથે વિશેષ શાસન પગલાં - શારીરિક અને માનસિક;
- ચરબીયુક્ત, મસાલેદાર અને લીવર-લોડિંગ ખોરાક, આલ્કોહોલ અને મર્યાદિત મીઠાને બાકાત રાખીને ખાસ "લિવર" આહાર સૂચવવો; ભોજન અપૂર્ણાંક અને નાના ભાગોમાં હોય છે;
- સારવાર એન્ટિવાયરલ એજન્ટોઇન્ટરફેરોનના જૂથમાંથી;
- પોતાની રોગપ્રતિકારક શક્તિને સક્રિય કરવા માટે ઇમ્યુનોસ્ટીમ્યુલેટીંગ સારવાર;
- નશો દૂર કરવા માટે, ઉકેલોના ટીપાં વહીવટ સૂચવવામાં આવે છે - હેમોડેઝ, પોલિગ્લુસિન, ગ્લુકોઝ, ખારા;
- દવાઓ યકૃત કાર્ય જાળવવા માટે સારવારમાં ઉમેરવામાં આવે છે, પાચન સુધારવા માટે ઉત્સેચકો, અને choleretic એજન્ટો;
- વિટામિન ઉપચાર સામાન્ય મજબૂતીકરણ અસરો માટે સૂચવવામાં આવે છે અને જલ્દી સાજુ થવુંક્ષતિગ્રસ્ત ચયાપચય.
ભવિષ્યમાં, રોગપ્રતિકારક શક્તિને પુનઃસ્થાપિત કરવા માટે, ચેપને ક્રોનિક બનતા અટકાવવા માટે ઇન્ટરફેરોનના લાંબા અભ્યાસક્રમો જરૂરી છે.
ગૂંચવણો
તેઓ મુખ્યત્વે નબળા લોકોમાં જોવા મળે છે જેમની પાસે છે ક્રોનિક પેથોલોજી. હેપેટાઇટિસ બીનું ક્રોનિક સ્વરૂપમાં સંક્રમણ સીધું વય પર આધાર રાખે છે. નાના બાળકો, ક્રોનિક પ્રક્રિયા વિકસાવવાની તેમની તકો વધારે છે. પાંચ વર્ષની ઉંમર સુધી, લીવરને નુકસાન થવાનું જોખમ ક્રોનિક પ્રક્રિયાસૌથી મહાન.
નિવારણ
હેપેટાઇટિસને રોકવાનો આધાર તંદુરસ્ત જીવનશૈલી અને તમારા જાતીય ભાગીદાર પ્રત્યે વફાદારી છે.
વધુમાં, ચામડીના પંચર, દાંતની સારવાર અને કાપવા અને શેવિંગ કરતી વખતે સાધનોની સાવચેતીપૂર્વક સફાઈ સાથે કોઈપણ હેરફેર માટે નિકાલજોગ સાધનોનો ઉપયોગ કરવો મહત્વપૂર્ણ છે.
હિપેટાઇટિસ રસીકરણ
હિપેટાઇટિસ સામે રસીકરણ રાષ્ટ્રીય કેલેન્ડર અનુસાર હાથ ધરવામાં આવે છે.
બાળકોને ત્રણ વખત રસી આપવામાં આવે છે, જન્મ પછી તરત જ, પ્રથમ રસીકરણના એક મહિના અને છ મહિના પછી. પુખ્ત વયના લોકોને કોઈપણ ઉંમરે સમાન યોજના અનુસાર રસી આપવામાં આવે છે. આ કિસ્સામાં, પ્રતિરક્ષા 10-15 વર્ષ સુધી ચાલે છે.
જોખમ જૂથના લોકોને પ્રથમ રસી આપવામાં આવે છે:
- ડોકટરો, જૈવિક સામગ્રી સાથે કામ કરતા લોકો
- નર્સિંગ હોમના દર્દીઓ, કેદીઓ
- તમામ ઉંમરના બાળકો
- હેપેટાઇટિસ કેરિયર્સના પરિવારના સભ્યો
- રક્ત ઉત્પાદનો અથવા હેમોડાયલિસિસ મેળવતા દર્દીઓ
- લૈંગિક રીતે સક્રિય લોકો
- પ્રવાસીઓ
- યકૃત રોગ અને અન્ય હિપેટાઇટિસ ધરાવતા લોકો.
આજે, હેપેટાઇટિસ બી સામે રસીકરણ દરેક માટે સુસંગત છે.








